薛蓉教授:睡眠障碍对神经系统疾病的影响(上)
高质量的睡眠不仅能够促进神经细胞功能恢复正常,还可以增加神经细胞之间的联系,而在临床上,很多神经系统疾病的患者会出现睡眠障碍,医生了解睡眠及睡眠障碍与神经系统疾病之间的关系就显得尤为重要。因此,今天我们来分享一篇天津医科大学总医院薛蓉教授授课视频整理出来的文章,本期内容分为两篇,今天分享内容的上半部分,下半部分将于8月30日发布,敬请期待!
薛蓉教授:睡眠障碍对神经系统疾病的影响(下)
薛蓉教授:睡眠障碍对神经系统疾病的影响(下)
一、睡眠障碍国际分类
2014年美国睡眠医学会发布的第3版国际睡眠障碍分类(InternationalClassificationofSleepDisorders,ICSD),将睡眠障碍分为了以下几种,包括失眠障碍、睡眠相关呼吸障碍、中枢性过度嗜睡障碍、睡眠-觉醒昼夜节律障碍、异态睡眠、运动相关睡眠障碍、其他睡眠障碍。这些普遍存在的睡眠障碍会对患者造成巨大的身体和心理压力。
1.失眠障碍在临床中十分常见,常伴有焦虑、抑郁与精神障碍;
2.睡眠相关呼吸障碍在临床中逐渐得到关注,包括中枢性及阻塞性睡眠呼吸暂停(obstructivesleepapnea,OSA)两类;
3.中枢性过度嗜睡障碍(发作性睡病),近年多发,逐渐被睡眠学专家关注,发作性睡病是一种自身免疫性疾病,在临床中常被误诊;
4.睡眠-觉醒昼夜节律障碍于2017年被JeffreyC.Hall,MichaelRosbash和MichaelW.Young发现昼夜节律的分子机制,授予诺贝尔生理学奖,人体中枢生物钟对调节昼夜节律以及外周脏器节律十分重要,长期节律障碍可引起各器官疾病的发生,昼夜节律与睡眠直接相关;
5.异态睡眠主要包括睡眠期行为功能障碍、精神疾病性睡眠障碍等,也可能是神经变性病的窗口,引起相关神经系统疾病的发生;
6.运动相关睡眠障碍包括不宁腿综合征、睡眠周期性肢体活动等,在临床多发,日间功能有时受损,同时高血压、不宁腿综合征伴焦虑障碍也越来越得到临床医生的重视,“早发现、早诊治”可获得良好预后;
7.其他睡眠障碍包括短睡者、高原反应失眠等,这些都为不太常见的疾病。
神经科医生应该对以上七种睡眠障碍分类以及90多种疾病有深刻认识和理解,并做到规范诊治。
二、睡眠障碍对躯体疾病的影响
相关研究表明,睡眠障碍对偏头痛、脑血管病、癫痫、认知障碍(阿尔茨海默病AD)、突触核蛋白病(包括帕金森PD、多系统萎缩MSA、路易体痴呆DLB)、自身免疫性疾病等具有较大影响。睡眠障碍存在着神经系统疾病的前驱期,也可以称为核心症状或者是疾病愈后转归,是非常重要的因素。
因此,睡眠障碍对神经系统疾病的影响非常重要,对睡眠障碍进行早期干预,对预后转归也十分重要。
例如,脑血管病常伴随运动相关的睡眠障碍,包括不宁腿综合征、睡眠周期性肢体活动,与癫痫、OSA、失眠、嗜睡等都有关系。
1.睡眠障碍对脑血管病的影响
失眠可能与脑血管疾病有关。2017年的相关研究指出,睡眠减少和睡眠节律紊乱可影响基因的多态性,但失眠剥夺后会引起慢波睡眠减少,引起神经细胞的能量代谢变化,甚至引起交感神经兴奋,这种情况下,可能引起Orexin分泌的增多或者血压的不稳定性,HPA轴上调,胰岛素抵抗,炎性细胞因子TNFα对胰淀素表达的上调作用,免疫炎性介质途径的增加,导致糖尿病的发生以及高血压的风险。
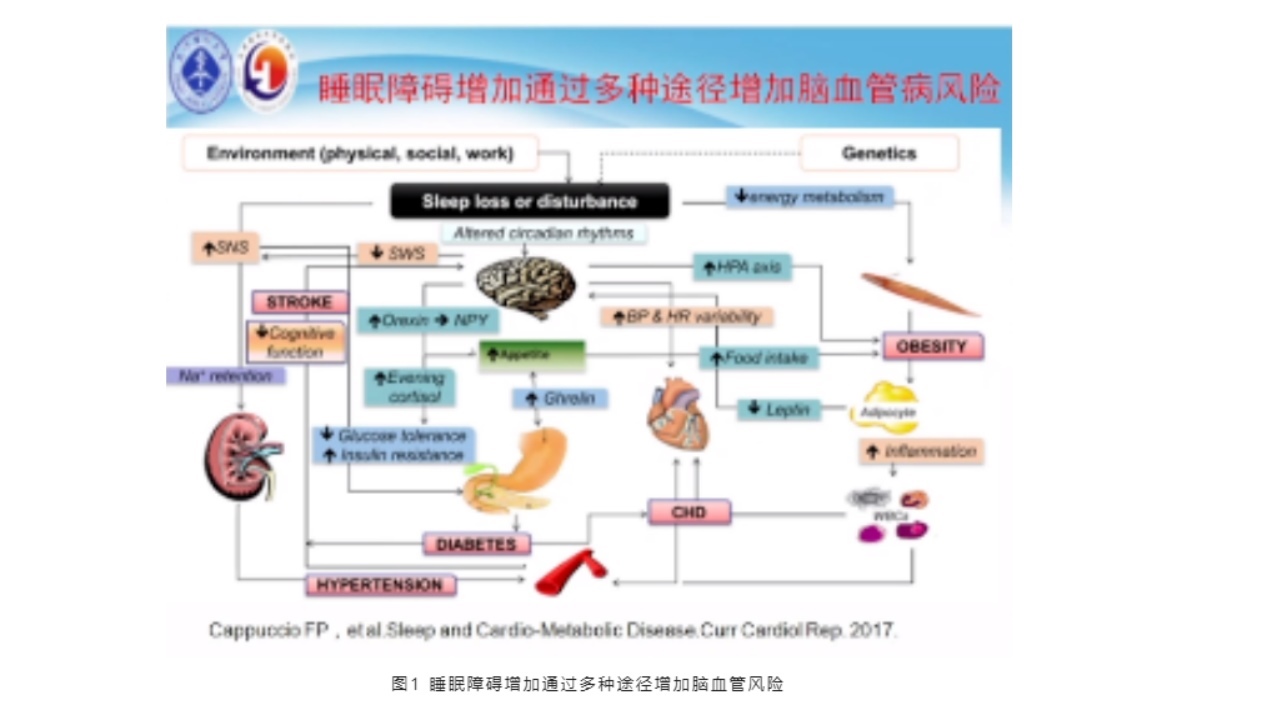
2.失眠对卒中的影响
(1)失眠者发生卒中的风险增加
一项4年的随访研究显示,失眠者发生卒中的风险比非失眠者增高54%,持续存在失眠的患者,卒中的3年累积发病率高于可缓解的失眠患者。
另外一项文献,63257例(年龄45-74)中国成年人的随访研究中显示,过多或过少的睡眠持续时间,均增加中国人群的卒中(除外出血性卒中)死亡风险,尤其是在有高血压病史的人群中。
另外,还有文献报道,4467例18-55岁的缺血性卒中或TIA患者中,睡眠持续时间较短者占20.6%,是缺血性卒中或TIA的潜在危险因素。
(2)睡眠障碍导致卒中预后不良,死亡率更高
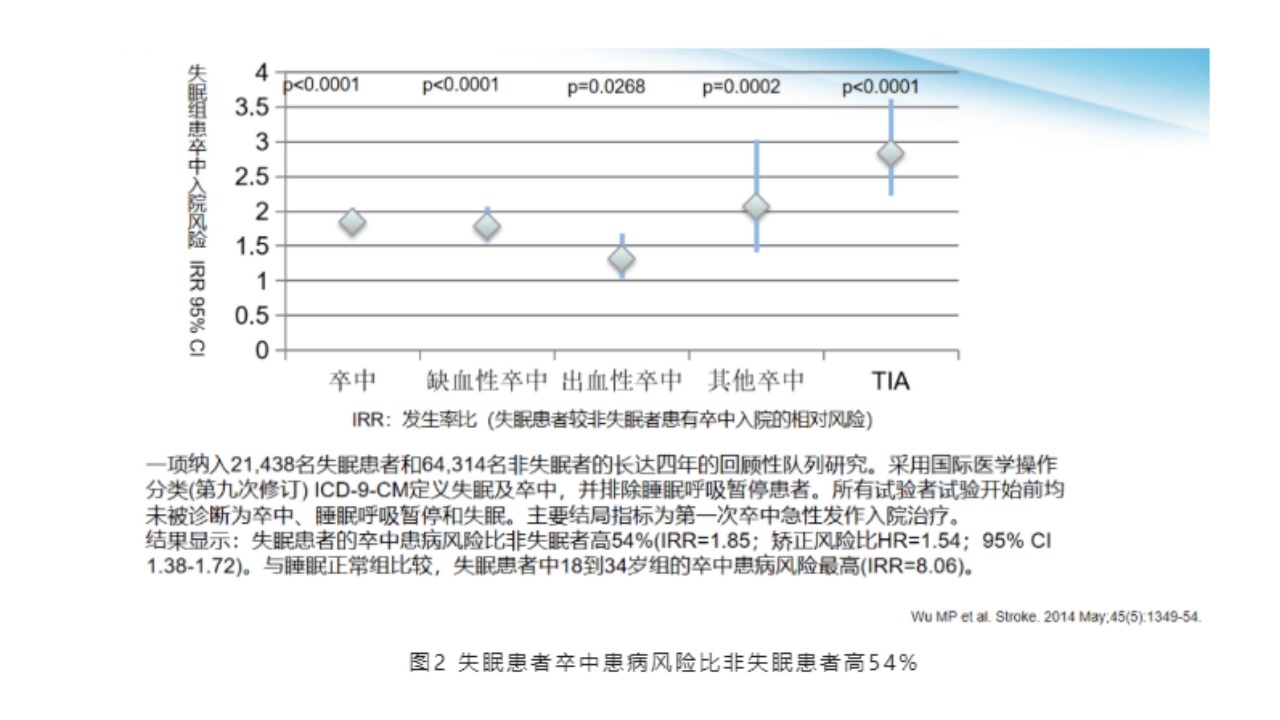
一项纳入21438名失眠患者和64314名非失眠患者,长达四年的回顾性队列研究中,采用国际医学操作分类(第九次修订)ICD-9-CM定义失眠及卒中,并排除睡眠呼吸暂停患者,所有试验者试验开始前均未被诊断为卒中、睡眠呼吸暂停和失眠,主要结局指标为第一次卒中急性发作入院治疗。
结果显示:失眠患者中发生卒中风险比非失眠患者高54%(IRR等于1.85;矫正风险比HR等于1.54;95%CI1.38-1.72)。与睡眠正常组比较,失眠患者中18到34岁组的卒中患病风险最高(IRR等于8.06)。
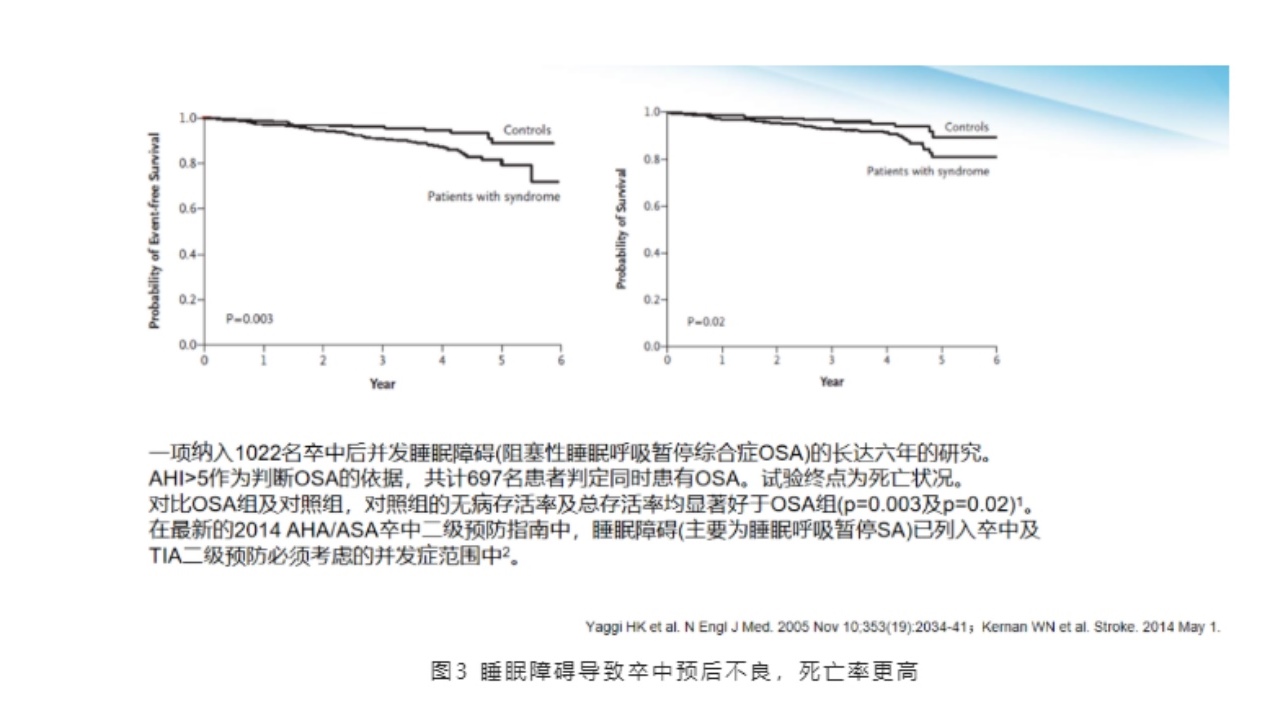
一项纳入1022名卒中后并发睡眠障碍(阻塞性睡眠呼吸暂停综合症OSA)长达六年的研究中,AHI大于5作为判断OSA的依据,共计697名患者判定同时患有OSA。试验终点为死亡状况。
对比OSA组及对照组,对照组的无病存活率及总存活率均显著好于OSA组(p等于0.003及p等于0.02)。在最新的2014AHA/ASA卒中二级预防指南中,睡眠障碍(主要为睡眠呼吸暂停SA)已列入卒中及TIA二级预防必须考虑的并发症范围中。
提示:睡眠障碍可能会导致卒中预后不良和死亡增加。
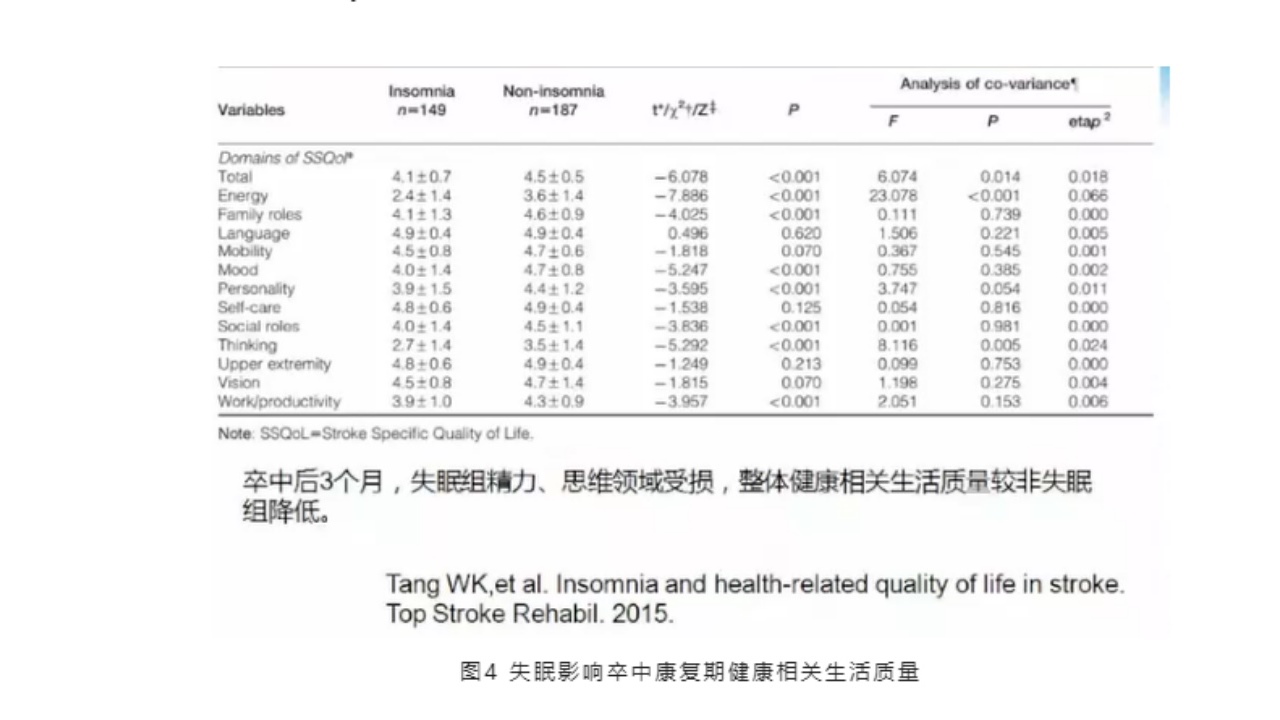
(3)失眠影响卒中康复期健康相关生活质量
一项研究表明,卒中后3个月,失眠组精力、思维领域受损,整体健康生活相关生活质量较非失眠组降低。
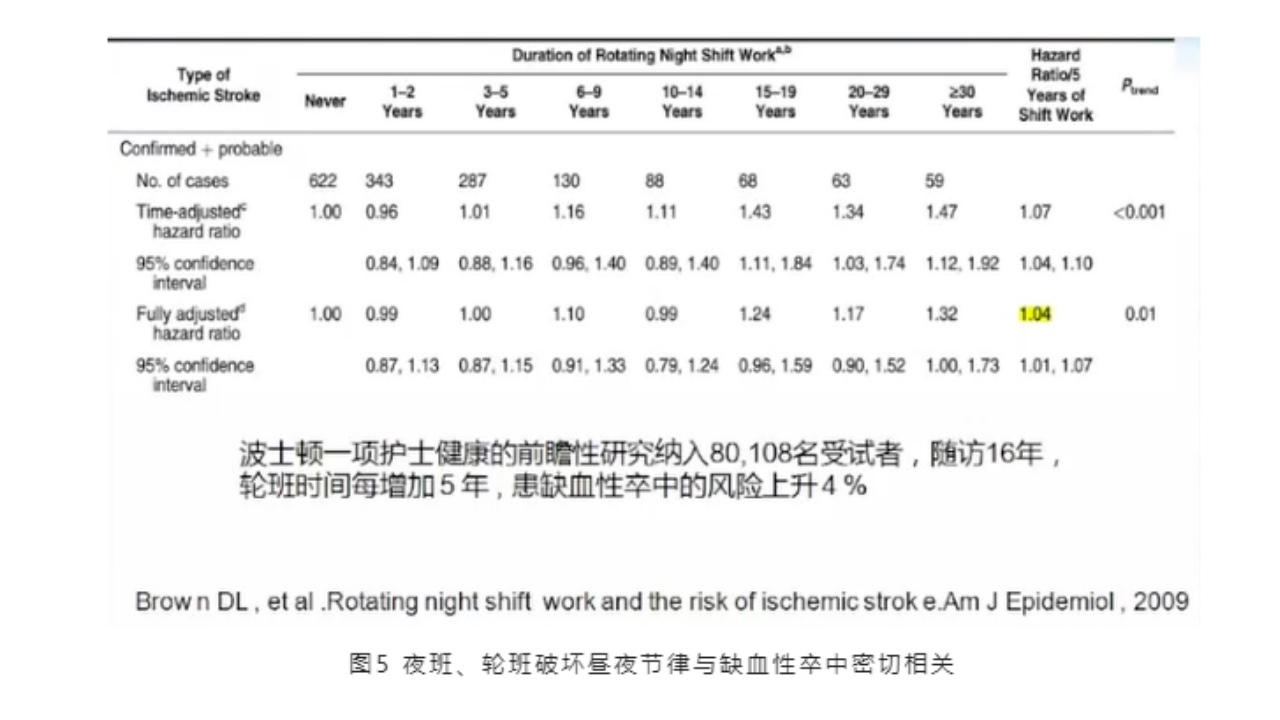
(4)夜班、轮班破坏昼夜节律与缺血性卒中密切相关
夜班、倒班、轮班都破坏了昼夜节律,与缺血性卒中密切相关。有关波士顿的一项护士健康前瞻性研究,纳入了80108名受试者,随访16年,轮班时间每增加5年,患缺血性卒中的风险上升4%。
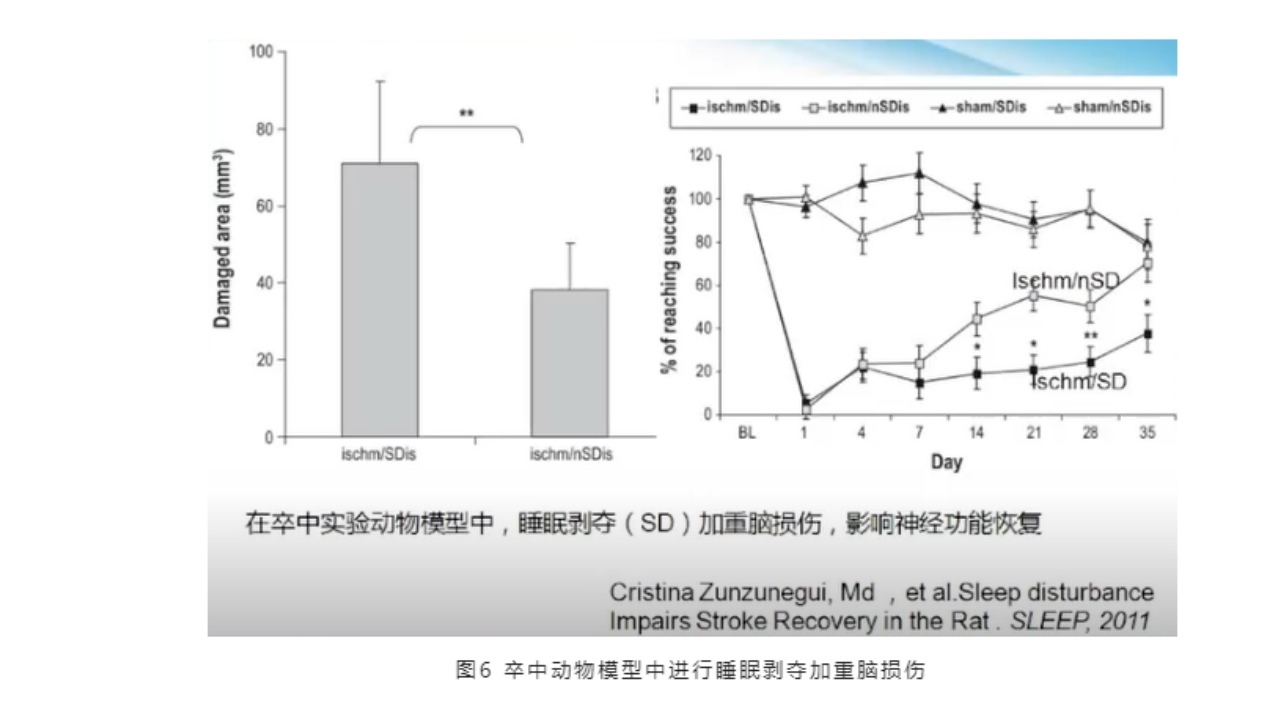
在一项卒中实验动物模型中,睡眠剥夺(SD)会加重脑损伤,影响神经功能恢复。
(5)自然光或利于卒中住院患者恢复
昼夜节律紊乱在年轻人的日常生活当中也是非常常见的,比如夜里三点睡觉,中午12点起床,这就是节律障碍。
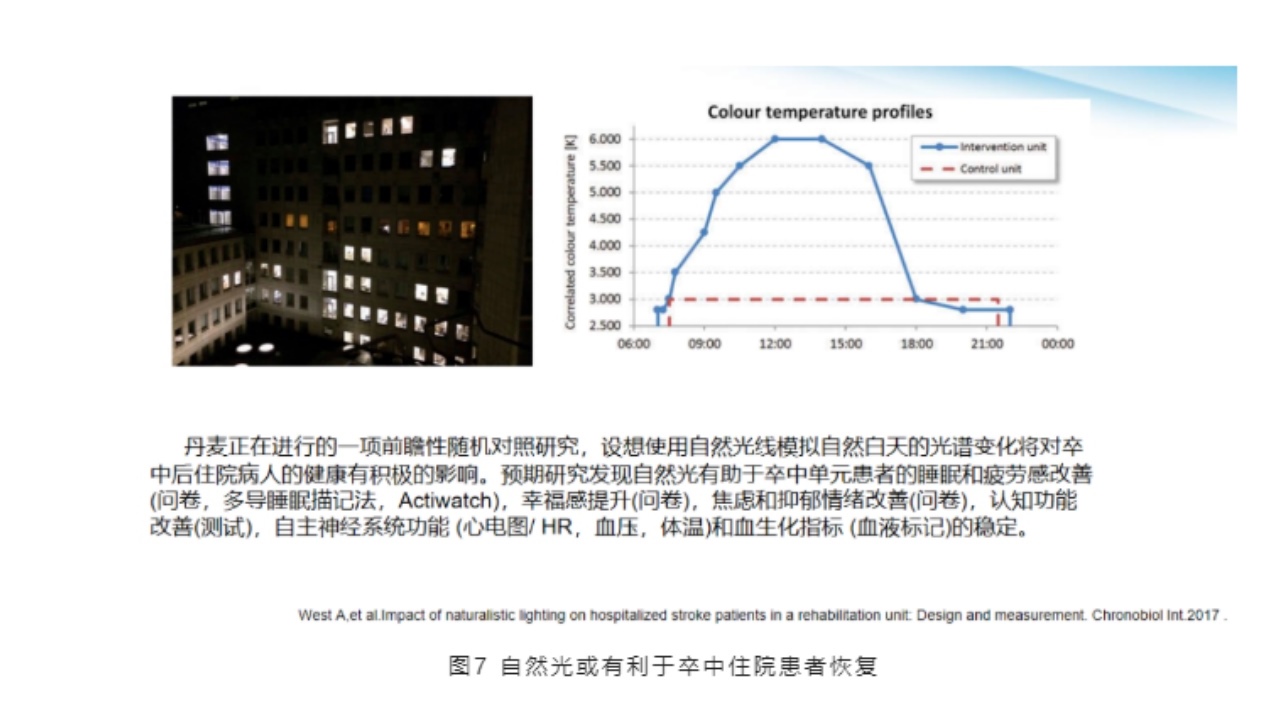
此项研究是丹麦正在进行的一项前瞻性随机对照研究,设想使用自然光线模拟自然白天的光谱变化将对卒中后住院病人的健康有积极的影响。预期研究发现自然光有助于卒中单元患者的睡眠和疲劳感改善(问卷、多导睡眠描记法,Actiwatch),幸福感提升(问卷),焦虑和抑郁情绪改善(问卷),认知功能改善(测试),自主神经系统功能(心电图/HR,血压,体温)和血生化指标(血液标记)的稳定。
(6)慢性失眠患者的脑血流调节功能
2017年在中华神经科学杂志上王赞等人发表的研究表明:使用无创动态脑血流自动调节检测技术检测失眠患者的脑血流调节功能结果显示,伴有广泛焦虑的慢性患者的动态脑血流自动调节功能受损,但受损的严重程度与焦虑、抑郁的严重程度无线性相关。
(7)健康成年人急性睡眠剥夺后局部脑血流下降
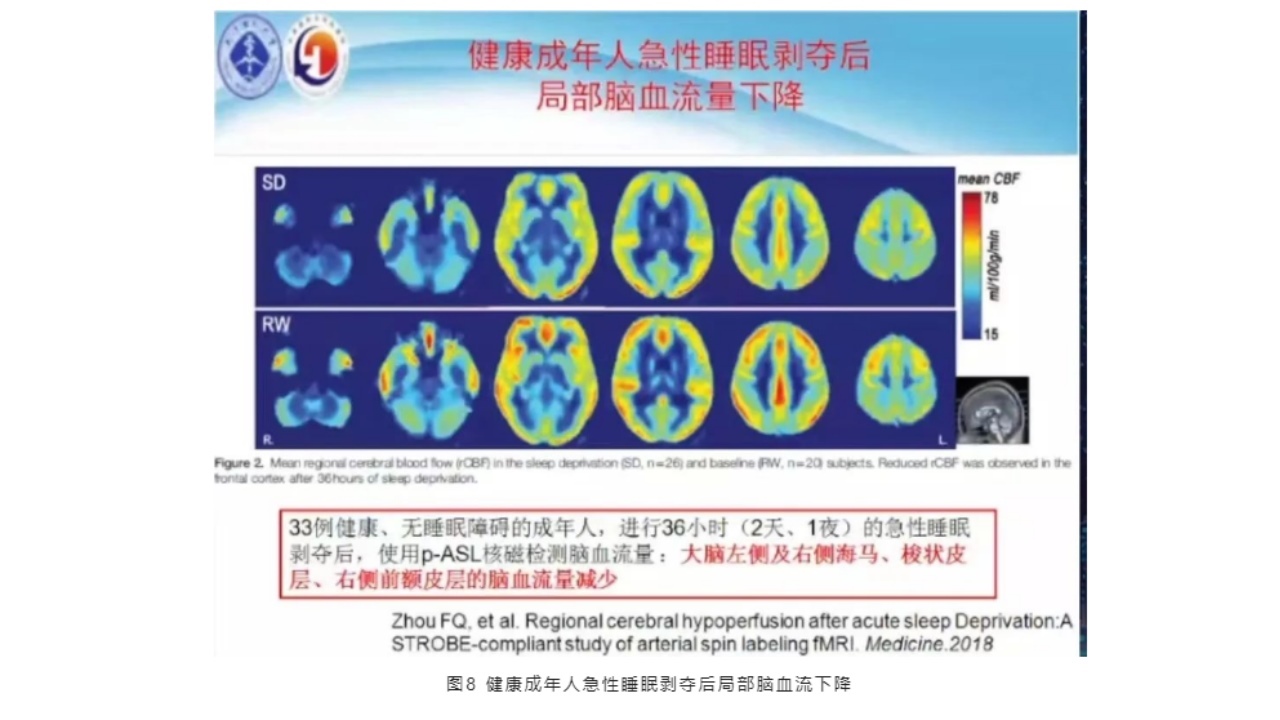
此文献于2018年Magazine发表,33例健康、无睡眠障碍的成年人,进行36小时(2天、1夜)的急性睡眠剥夺后,使用p-ASL核磁检测脑血流量:大脑左侧及右侧海马、梭状皮层、右侧前额皮层的脑血流量减少。
去年我们的睡眠团队也做出了相应的结果,也就是说慢性失眠患者的脑血流ASL在大脑皮层、额颞叶,以及海马出现了明显的下降,也就解释了所谓慢性失眠患者为什么会出现认知功能障碍和情绪障碍。所以,临床上经常在慢性失眠患者身上使用银杏叶等药物改善血流调节状态。
3.睡眠呼吸暂停综合征与脑卒中
(1)OSA影响脑卒中发生与转归的主要机制
OSA影响卒中发生与转归的机制是复杂的、多重的,OSA可以经由自主神经的变化、血流动力学异常、凝血机制改变和血管内皮细胞损伤直接影响到脑血管,引发脑卒中,也可因其引发、加重脑卒中的危险因素,如高血压、高血脂、糖代谢紊乱、心脏疾病等,而间接地影响脑卒中发生与转归。
在美国耶鲁大学医学院睡眠医学中心YaggiH等研究中显示,1022例患者中,有697例(68%)存在OSAS,校正年龄、性别、种族、吸烟、饮酒、体重指数及是否患有糖尿病、血脂异常、心房颤动及高血压等基础疾病因素的影响后,OSA仍然与脑卒中显著相关,且OSAS越重,发生脑卒中的危险度也越高;2005年ArztM等进行的长期、前瞻性系列研究中也证实OSAS是脑卒中的独立危险因素;TurkingtonPM等研究发现脑卒中患者上呼吸道梗阻的程度愈严重,则其预后的功能恢复愈差,并可能会增加脑卒中患者的病死率,认为上呼吸道梗阻的治疗可能会改善脑卒中患者的预后;Martinez-GarciaMA等对166例缺血性脑卒中合并睡眠呼吸暂停的患者进行了5年的追踪调查,结果显示缺血性脑卒中合并OSAS的患者的死亡率明显增加,并且使用CPAP治疗后,能够降低这些患者的死亡风险。
4.RLS/PLMS与心脑血管疾病相互影响
在脑卒中心脑血管病中,不宁腿综合征、睡眠周期性肢体活动同样会引起夜间睡眠的片段化、交感神经兴奋,甚至引起日间的高血压、心脏病以及脑血管病。2009年有研究报道,心脑血管病患者的夜间睡眠质量,以及夜间不宁腿综合征、睡眠周期性肢体活动等睡眠运动是重要的筛查指标。
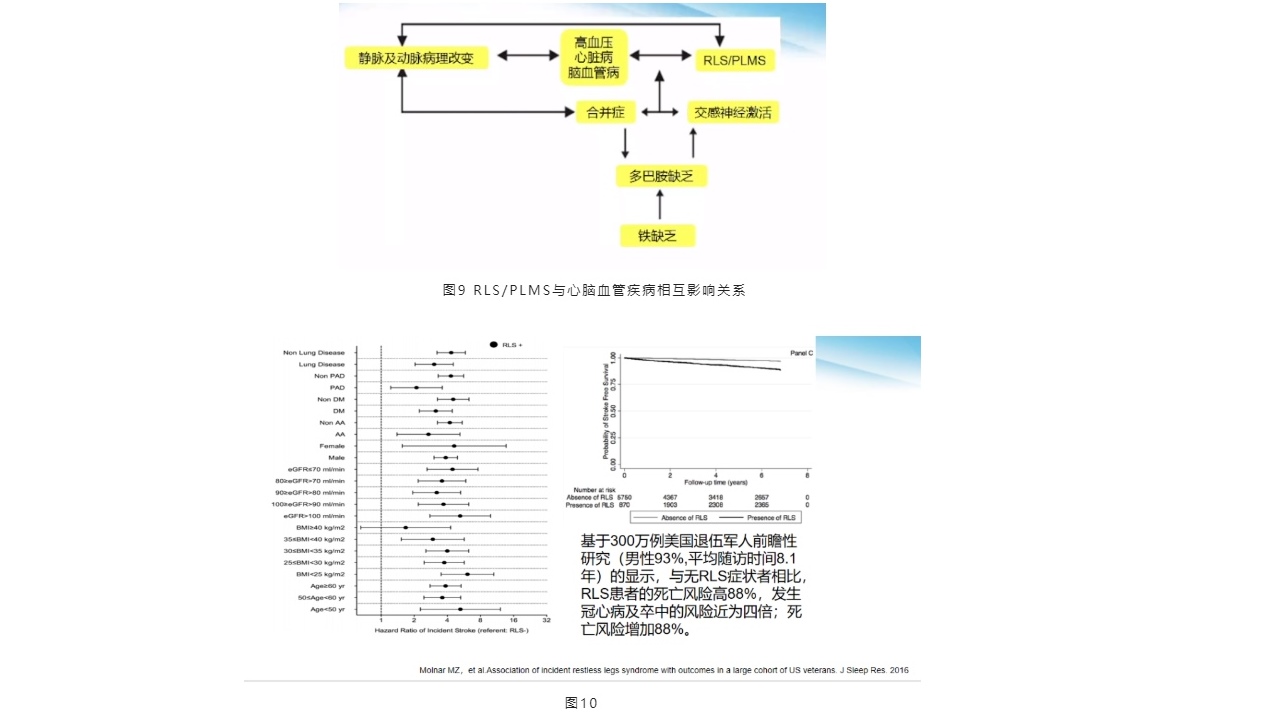
此文献是基于300万例美国退伍军人前瞻性研究(男性93%,平均随访时间8.1年)显示,与无RLS症状相比,RLS患者的死亡风险高88%,发生冠心病及卒中风险近为四倍,死亡风险增加88%。因此,临床中患者夜间是否有睡眠相关的运动障碍值得我们的关注。
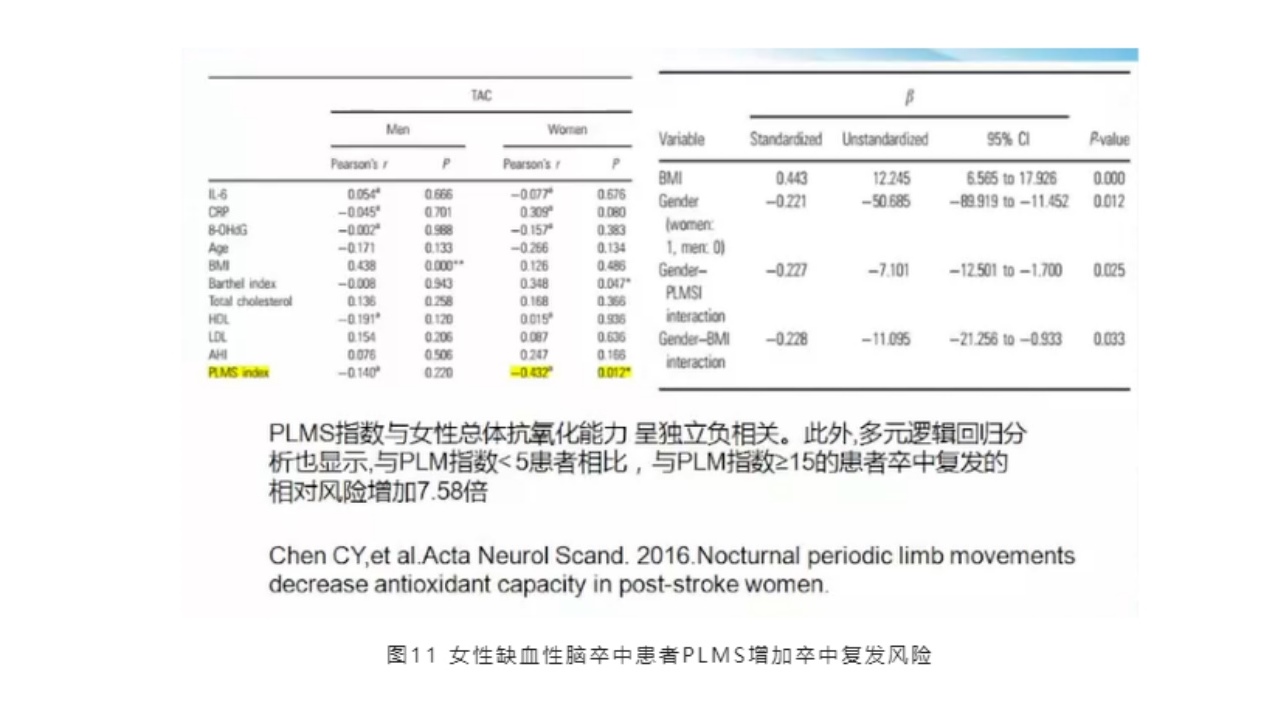
另外,还包括女性的缺血性卒中,其睡眠周期性肢体活动确实增加了卒中的风险。有文献报道,女性缺血性卒中患者PLMS会增加卒中复发的风险,PLMS指数与女性总体抗氧化能力呈独立负相关。此外,多元逻辑回归分析也显示,与PLM指数小于5的患者相比,与PLM指数大于等于15的患者,卒中复发的相对风险增加7.58倍。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]



