II型宫角妊娠病例分析
患者II型宫角妊娠,宫角肌层薄弱有破裂风险,如何做才能让患者获益最大化?
导语:宫角妊娠是指胚胎种植于子宫角部的妊娠,占所有妊娠的1/76000[1]。Ⅱ型宫角妊娠孕囊主要向宫角外生长,如不及时处理,极易引起子宫破裂和大出血,死亡率可以高达2%~2.5%[2]。宫腔镜组织去除系统作为冷刀宫腔镜的一种,可以边切割边吸引,且无电热损伤,在治疗II型宫角妊娠上有独特的优势。

一、病例介绍
患者,女,31岁,因“停经66天,不规则阴道流血8小时”入院。
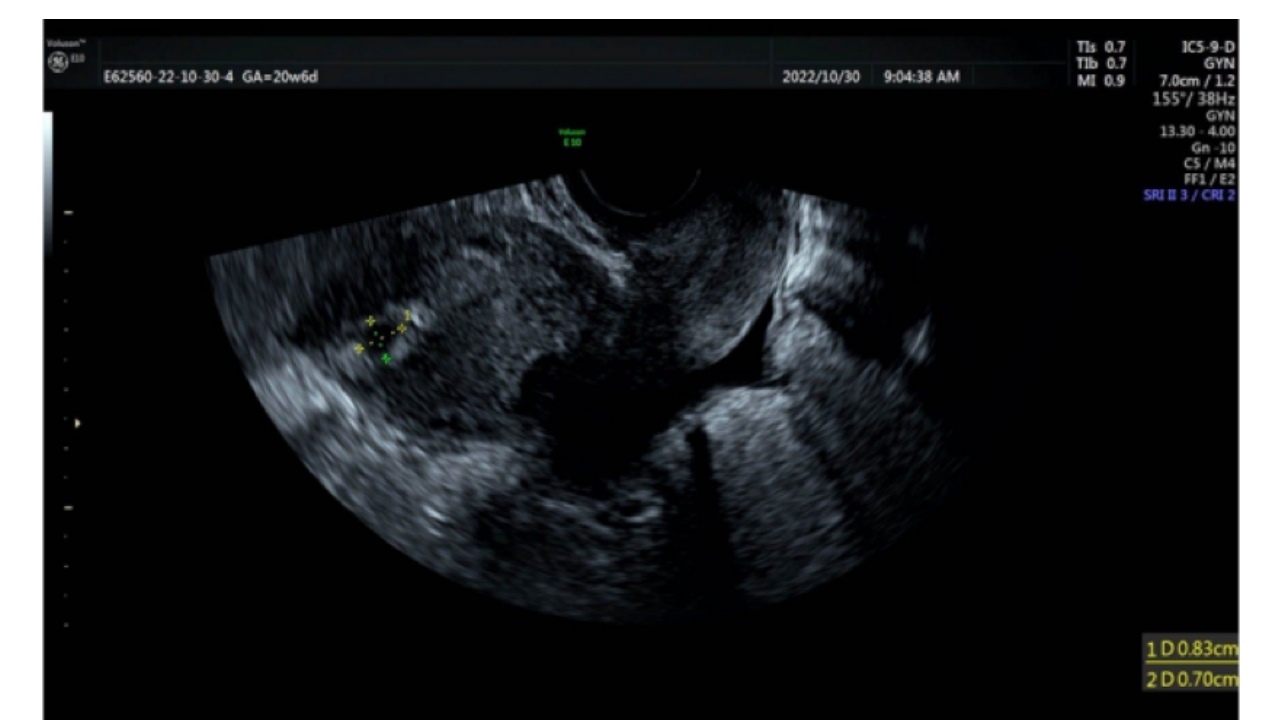
现病史:患者停经66天,8小时前无明显诱因出现少量阴道流血,外院妇科B超检查提示:宫腔底部偏右侧囊状结构,与宫腔不相连,输卵管间质部妊娠可能。我院复查经阴道超声提示:右侧宫角部可探及大小约9×8×6mm囊样回声,壁厚,似与内膜相连,周边肌层较薄处约4.8mm,内未见卵黄囊、胎芽及原始心管搏动,考虑宫角妊娠,不排除间质部妊娠(图1A)。查血β-HCG:4169.5IU/L。
既往史:无特殊。
婚育史:G4P1L1A2,2014年剖宫产1男婴,现生长发育好,人工流产2次。
月经史:平素月经不规律,15岁月经初潮,3/30-40天,量中等,无痛经。LMP:2022-08-23,量同以往。
家族史:否认有家族遗传性疾病。
体格检查:
腹平软,无压痛及反跳痛,移动性浊音阴性。妇科检查:少许阴道流血,宫颈光滑,宫体前位,较正常稍大,形态规则,活动好,右侧宫角处轻压痛,双侧附件区未触及明显异常。
辅助检查:
1、经阴道超声(外院):右侧宫角部可探及大小约9×8×6mm囊样回声,壁厚,似与内膜相连,周边肌层较薄处约4.8mm,内未见卵黄囊、胎芽及原始心管搏动,考虑宫角妊娠,不排除间质部妊娠(图1A)。
2、复查经阴道超声(本院):右侧宫角部可探及8×7×7mm孕囊样回声,似与内膜相连,周边肌层较薄处约3.4mm,内见卵黄囊,未见明显胎芽及原始心管搏动,考虑宫角妊娠,不排除间质部妊娠(图1B)。
3、血β-HCG:4169.5IU/L。

诊断:1.宫角妊娠(II型)2.瘢痕子宫。
二、病例分析
1、患者,青年女性,停经伴阴道流血。
2、查体宫体前位,较正常稍大,右侧宫角处轻压痛。
3、血β-HCG明显升高,经阴道超声提示宫角妊娠。
三、诊疗思路
患者为育龄期女性,有停经伴阴道流血病史,查血β-HCG明显升高,超声提示宫角妊娠,考虑为II型,诊断明确,手术治疗是最佳的治疗方案。
手术方案:宫腔镜下宫角妊娠组织清除术
手术经过:静脉麻醉后,放置宫内刨削系统,刨削右侧宫角处表面蜕膜组织后,右侧宫角内隐约可见一孕囊样组织,分离钳钝性分离孕囊,孕囊位置较深,大部分位于右侧宫角内,直径约1cm,IBS完整刨削清除孕囊组织,可查见绒毛,右侧输卵管开口显露(图2A/B/C/D)。
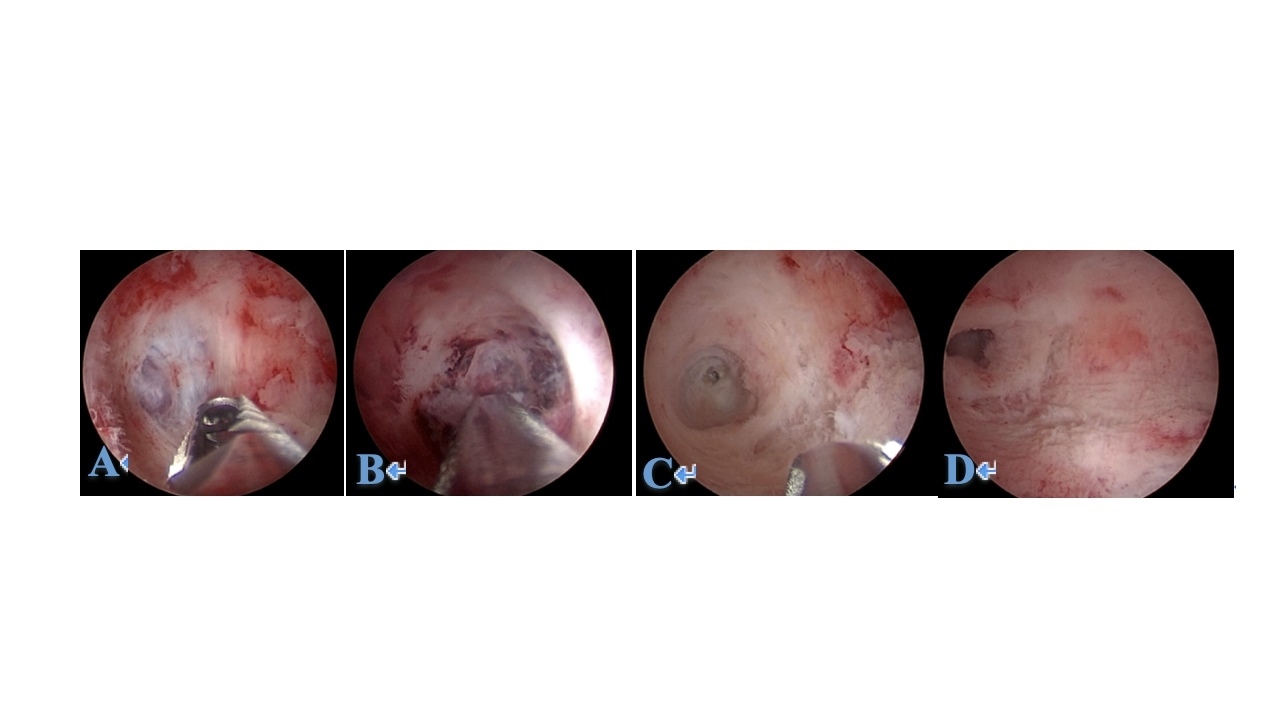
A:刨削右侧宫角表面蜕膜,显露妊娠囊
B:刨削头伸入右侧宫角内刨削妊娠囊
C:显露右侧输卵管开口
D:术后右侧宫角状态
术后病理:(右侧宫角)胎盘绒毛及蜕膜组织。
转归:术后患者无阴道流血及腹痛等不适,术后第1天顺利出院,术后半月HCG降至正常,术后35天月经来潮。
四、延展讨论
(一)病因及分型
宫角妊娠的病因不明确,可能与以下因素有关:流产史、宫腔操作史、盆腔炎症及手术史、子宫内膜异位症、子宫畸形、宫腔粘连等[3]。中国专家又根据孕囊部位和生长的方向,将宫角妊娠分为I型和II型:I型即孕囊大部分位于宫腔,向宫内生长;II型即孕囊大部分位于宫角部,向宫外生长,宫角部外突明显[4]。其中又以II型最为凶险,若不终止妊娠,最终可导致子宫破裂风险。
(二)临床表现
停经、腹痛伴或不伴阴道流血为宫角妊娠最常见的症状。当发生子宫破裂时,可出现下腹撕裂样疼痛,伴心率增快、血压下降等休克表现,查体可发现下腹压痛、反跳痛,移动性浊音阳性等内出血征象。
(三)诊断及鉴别诊断
经阴道盆腔超声是首选辅助检查方式,必要时可选择三维超声及盆腔磁共振检查。II型宫角妊娠的典型影像学表现:(1)一侧宫角部可见妊娠囊。(2)妊娠囊大部分被宫角肌层包绕,周边可见丰富的环状血流信号,小部分位于宫腔,表面被蜕膜覆盖。(3)患侧宫角明显外凸,严重者甚至出现与宫体分离征象[5]。(4)输卵管间质部仍显示。
II型宫角妊娠需与输卵管间质部妊娠相鉴别。鉴别两者的关键点是确定妊娠囊是否与宫腔内膜相连,这需要借助三维超声或盆腔磁共振将子宫输卵管连接处、圆韧带、间质线征等解剖结构清楚的展现出来。
宫角妊娠:(1)孕囊种植在子宫输卵管交界处及圆韧带内侧的宫角内,与宫腔相通。(2)孕囊部分被蜕膜包绕,部分被肌层包绕,肌层厚度大于5mm。(3)间质线征阴性。
输卵管间质部妊娠:(1)孕囊种植在子宫输卵管交界处及圆韧带外侧,与宫腔不相通。(2)全部孕囊均无子宫内膜包绕;孕囊与宫腔之间可见1~9mm间质线[6]。(3)孕囊靠近浆膜层且肌层不完整,厚度多小于5mm。(图3A/B)。

(四)治疗
II型宫角妊娠由于妊娠囊仅小部分位于宫腔内,盲目负压吸宫往往不能完全清除妊娠组织,导致不全流产和血肿;而且宫角部肌层较薄,妊娠期变软,更容易发生子宫穿孔可能。宫腔镜和腹腔镜因其直视、微创的优势成为治疗该类疾病的首选治疗方式。
当妊娠囊较小时,可选用宫腔镜直视下定点清除妊娠组织,但既往多采用电切方式,不仅容易对宫角部产生电热损伤,肌层切割伤,造成瘢痕和术后粘连,而且因受电切环直径和角度限制,其很难触及宫角远端近输卵管开口处妊娠组织。
而本案例采用宫内刨削系统,使用更细的刨削器械,可直达宫角输卵管相接处,完全刨削切除妊娠组织,无电热损伤及肌层损伤,不仅得到良好的治疗效果,还减少了并发症,使患者受益。同样,在治疗宫角妊娠胚物残留中,相比宫腔镜电切,宫内刨削系统也具有同样优势。
当妊娠囊较大、宫角肌层薄弱有破裂风险时,腹腔镜下切除妊娠组织是最合适的治疗方式。
专家点评:II型宫角妊娠发病率低,但处理不及时可能危及患者生命。本例病灶较小,周围肌层有一定厚度,若直接行腹腔镜下切开宫角取胚,将会导致患侧输卵管梗阻,子宫肌壁完整性破坏,严重影响患者生育能力。我们采用冷刀宫腔镜技术既彻底清除了妊娠病灶,又避免了电热及切割损伤,保护了患者的生育力,术后恢复快,治疗效果满意,值得推广。


医学博士主任医师硕士研究生导师
山东第一医科大学第一附属医院妇科主任
山东第一医科大学第一附属医院妇产科教研室教学主任
中国妇幼保健协会宫内疾病防治专业委员会委员
山东省医学会妇科肿瘤分会副主任委员
山东省医师协会宫腔镜医师分会副主任委员
山东省医师协会宫腔镜医师分会青年协作组组长
山东省医学会妇产科分会委员
山东省医师协会妇产科医师分会委员
山东省抗癌协会青年委员会委员
山东省医师协会妇科腹腔镜医师分会委员
擅长普通妇科疾病与妇科肿瘤的宫腹腔镜诊断与治疗

[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]



