146例非免疫性水肿胎儿的产前染色体分析(三)
编者按:胎儿水肿包括免疫性胎儿水肿与非免疫性胎儿水肿,其中非免疫原因占胎儿水肿原因的85%以上,发病率约为3/10000。本文选取146例非免疫性水肿胎儿,通过经腹绒毛取样、羊膜腔穿刺、脐静脉穿刺及流产后取胎儿组织送检的方法进行胎儿染色体核型及低覆盖度大规模平行测序技术(CNV-seq)的分析。分析非免疫性水肿胎儿的产前诊断结果,明确其染色体异常的类型。本文分为多个部分,点击系列文章列表阅读全文。
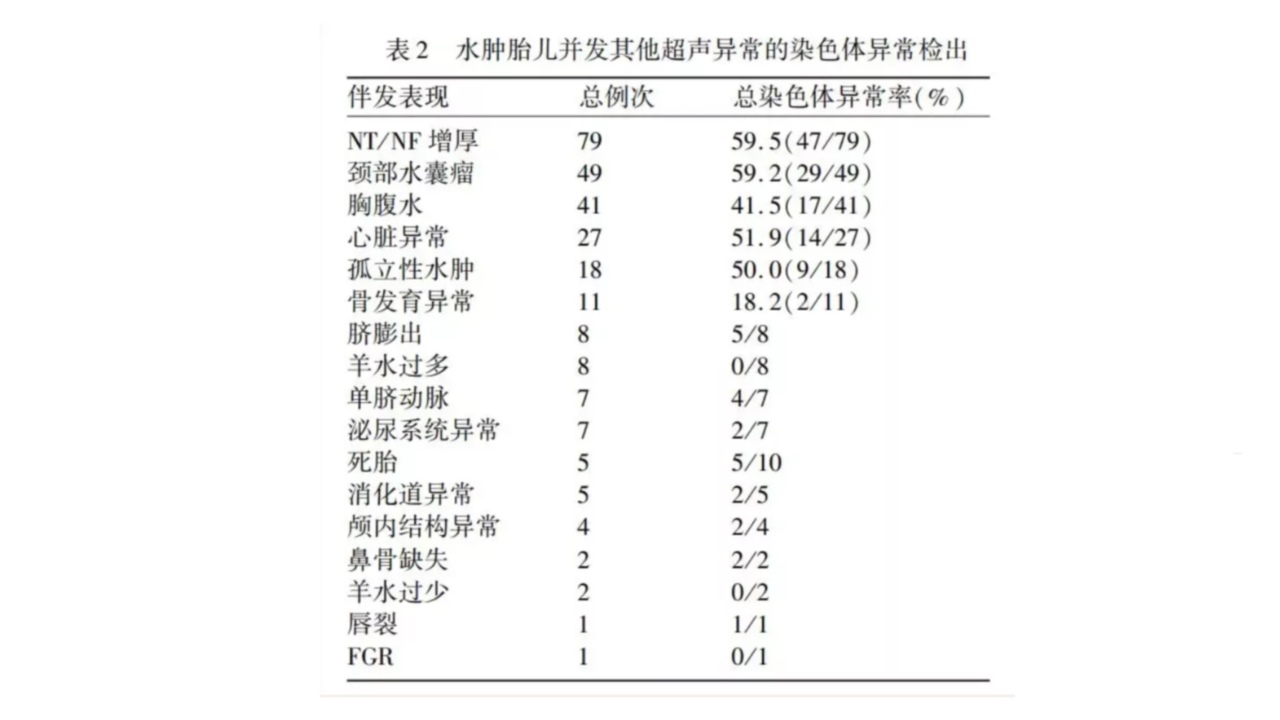
2.3水肿胎儿并发其他超声异常的染色体异常检出
水肿胎儿最常合并的超声结构异常依次为NT/NF增厚、颈部水囊瘤及心脏异常,其染色体异常的检出率分别为59.5%、59.2%及51.9%(表2)。
2.4水肿类型与胎儿染色体异常的检出
146例水肿胎儿中,单纯性皮肤水肿114例,皮肤水肿并发胸水15例,皮肤水肿并发腹水3例,皮肤水肿并发心包积液1例,皮肤水肿并发胸腹水13例,胸腹水1例;染色体异常检出率分别为51.8%(59/114)、40.0%(6/15)、33.3(1/3)、0%(0/1)、38.5%(5/13)、0%(0/1)。
2.5水肿胎儿的CNVs检出情况
146例标本中共检出致病性CNVs6例,CNV-Seq额外增加4.1%的染色体异常检出(表3)。6例CNVs包括Moyamoyadisease4综合征2例,Criduchat综合征1例及chromosome17p13.3重复综合征1例,其余2例为10号染色体重复及Y染色体的缺失(表3)。
1例临床意义未明病例,32岁孕妇,因NT4.8mm、胎儿水肿于孕12周行绒毛穿刺,结果提示3p12.1(85100001-86140000)存在重复,重复片段大小为1.04Mb,经查询DGV、DECIPHER、OMIM、UCSC以及PubMed公共数据库资源,未找到与该片段相关的明确致病信息和文献报道,临床意义未明。

3、讨论
本研究结果显示,水肿胎儿染色体异常发病率最高的是性染色体异常,共29例,其中26例为Turner综合征,2例为Turner综合征嵌合:45,X(40%)/46,XN(60%)及45,X(40%)/46,XY(60%),1例为46,XX(25%)/46,XY(75%)。本研究发现的CNVs异常中也有2例为X染色体片段缺失,称Moyamoyadisease综合征。以上均提示X染色体缺失是最常见的导致胎儿水肿的病因。Laterre等[14]研究显示,33例染色体异常中Turner综合征或嵌合型Turner综合征18例,Turner综合征的水肿从胎儿期延续到婴儿期,婴儿期淋巴管水肿的发生率97%,多表现为手足背水肿[15]。X染色体短臂上有淋巴管生成基因,邻近Xp21.2~Xp21.1,推测Turner胎儿同源基因的不充足使淋巴管发育不良,产生淋巴水肿,水肿的机械力作用于淋巴系统邻近的组织或器官,影响其发育而导致器官的畸形[16]。
本研究显示,21-三体是除性染色体异常外导致胎儿水肿的最常见原因,共发现19例,检出率为13%,与以往研究一致。Mardy等[17]研究发现1例21号染色体微重复的水肿胎儿(21p11.2q22.3),提示21号染色体与水肿的产生关系密切。有学者认为,21-三体胎儿多合并心脏畸形,心脏畸形导致循环障碍从而引发水肿。但本研究中19例21-三体胎儿中,只有2例超声提示心脏结构异常,因此21-三体导致水肿的机制尚需进一步研究。
以往研究报道涉及胎儿水肿的CNVs异常包括Miller-Dieker综合征、Pena‐Shokeir、Digeorge综合征、5P-综合征等[18]。在染色体及CNVs无异常的病例中,尚需除外单基因病,如代谢病及RAS通路疾病等,RAS通路疾病是涉及丝裂原活化蛋白激酶信号通路(RAS-MARK)中的PTPN11、BRAF等16个基因的一组单基因病,胎儿表现为颈部半透明增厚和(或)水囊瘤、羊水过多、胎儿水肿、心脏缺陷和肾脏异常,其中Noonan综合征是最常见的疾病,有研究对95例核型及CNVs无异常的上述表型胎儿进行基因检测,检出Noonan综合征10例[19]。
综上所述,染色体病仍是非免疫性水肿胎儿中常见的原因,特别是孕14周前的水肿胎儿。致病性CNVs在水肿胎儿中占有相当的比例,在产前诊断中须重视此项检测。
作者:侯磊,王小新,李介岩,等
来源:现代妇产科进展
参考文献:



