
神经学界-专家访谈

周玉颖 神经内科·教授
天津市环湖医院
编者按:2023年《NIA-AA阿尔茨海默病临床诊断指南修订版》在2018版基础上对阿尔茨海默病(AD)的诊断做了修订,新的诊断标准和之前的诊断标准有哪些区别?未来对阿尔茨海默病的临床诊断及治疗带来哪些影响?本文中我们采访了天津市环湖医院的周玉颖教授,周教授结合临床和我们分享了阿尔茨海默病的诊断新进展。
巢内神经学界:目前国内阿尔茨海默病临床常用诊断方式有哪些?会用到哪些标志物?是否会有标志物被认为是阿尔茨海默病的诊断金标准?
周玉颖教授:随着2023年《NIA-AA阿尔茨海默病临床诊断指南修订版》的问世,对阿尔茨海默病的诊断、治疗及远期预后带来较为深远的影响。从1984年至2024年目前全球已经发布的许多相关的诊断标准,如1984年发布的NINCDS-ADRDA标准、2007年发布的IWG-1研究标准、2014年发布的IWG-2、2021年发布IWG临床诊断标准。
我国在阿尔茨海默病的诊断发展与国际同步,也依据国际的诊断标准推出相关指南及共识:《2018中国痴呆与认知障碍诊治指南(二):阿尔茨海默病诊治指南》、《中国阿尔茨海默病痴呆诊疗指南(2020年版》以及2024年发布的《阿尔茨海默病中西医结合诊疗中国专家共识》等。
在阿尔茨海默病临床诊治方面,部分医院如有PET-CT检查、脑脊液检查等先进筛查手段可主张精准诊治,目前我国大部分医院缺乏较为精准的检测技术和手段,普遍采取较为贴近临床的诊断方式。诊断三部曲包括:①确定患者是否有认知障碍或痴呆;②现有条件是否能排除其他原因引起的痴呆;③阿尔茨海默病相关标志物筛查。
阿尔茨海默病临床诊断方式及常用标志物
近年来不论是国内还是国际都想对阿尔茨海默病进行更简单的筛查,如血液、尿液、唾液等多方面的研究。常用诊断方式及诊断标志物如下:
1、临床常用检查
(1)影像学检查
影像学目前从结构影像,MRI检测中还可以看到海马萎缩、全脑皮层萎缩以及了解是否有脑白质病变,以对AD的严重程度进行评价。
18F-FDG能够发现AD患者脑内葡萄糖的代谢的改变,可以区分健康老人及AD患者,灵敏度和特异性能达到96%和90%,18F-FDG有特殊的一个葡萄糖代谢减低的部位减低如边缘系统、颞、顶叶的代谢减低。
目前能够确诊AD的可靠的影像学手段依旧是Aβ-PET,在AD诊断过程中灵敏度和特异度能96%和100%。所以,Aβ-PET的应用在临床诊断中仍然是金标准。tau-PET从病理学角度能够评估阿尔茨海默病的病情的严重程度,与AD脑内的神经原纤维缠结的严重程度呈正相关,所以PET对AD的诊断有提示意义。
(2)标志物及基因筛查
在诸多临床实践中发现,血液标志物都可协助AD的诊断,脑脊液是目前公认的标志物,一般Aβ42浓度降低以及Aβ42/40,其中磷酸化tau蛋白如p-Tau181,p-tau217还可以进行阿尔茨海默病和其他疾病的鉴别诊断。
阿尔茨海默病有5%的遗传概率,有相关家族史的患者或从基因的角度是对有明确家族史如早发或临床表现不典型的病例,建议做基因筛查,如PSEN1、PSEN2、APP基因,如是散发型可做ApoE4来进行筛查。
基于ATN框架,目前AD诊断的金标准仍是:(1)脑脊液、Aβ42、Aβ42/40,p-Tau181、p-Tau217,(2)淀粉蛋白PET、tau-PET阳性;(3)基因:PSEN1、PSEN2、APP基因的突变。
Q巢内神经学界:2023年《NIA-AA阿尔茨海默病临床诊断指南修订版》新的诊断标准是怎样的?和之前的诊断标准有哪些区别?
周玉颖教授:2023年《NIA-AA阿尔茨海默病临床诊断指南修订版》和之前的诊断标准有以下4个亮点:①将血液标志物纳入标志物的分期;②根据标志物分为4期;③根据标志物将临床分为7期;④基于临床分析和标志物分期,进行了综合的分期诊断,是一个非常好的亮点。
一、阿尔茨海默病的诊断标准的演变
阿尔茨海默病的主要病理是老年斑和神经原纤维缠结,1984年美国国立神经病美国国立神经病、语言交流障碍和卒中研究所—老年性痴呆及相关疾病学会发布(NINCDS-ADRDA)标准,当时诊断的主要依据是临床表现,而确诊阿尔茨海默病则需要依靠尸检或脑活检。
2007年国际工作组(IWG)对1984版NINCDS-ADRDA诊断标准进行了修订,发布了新的AD科研用诊断标准。其中先有核心症状,即早期显著的情景记忆障碍进行性下降超过6个月,在线索提示或再认试验中不能显著改善或恢复正常。情景记忆障碍可在起病或病程中单独出现,或与其它认知改变一起出现。
同时,这版诊断标准主要应用于研究,诊断标准的框架主要是a+b、a+c、a+d、a+e,其中提出的4个标志物是。a:情景记忆障碍;b:MRI显示内侧颞叶的萎缩;c:脑脊液中β淀粉样蛋白Aβ42下降、tau(T-tau)或磷酸化tau(P-tau)的升高或三者同时存在;d:2-氟-2脱氧-D-葡萄糖正电子发射型计算机断层成像(PET);e:携带常染色体显性遗传的致病基因。
2011年美国国家衰老研究所(NationalInstituteofAging,NIA)和阿尔茨海默病学会(Alzheimer‘sAssociation,AA)发表的NIA-AA诊断标准:将AD视为一个连续的疾病过程,包括:无症状临床前AD阶段、痴呆前有症状阶段(MCI解断)以及痴呆阶段。
2014年,IWG对IWG-1标准做出了修订,发布了IWG-2标准,给出了典型AD、非典型AD的诊断标准、混合型AD诊断标准以及AD临床前诊断标准,其诊断标准框架为a(临床表型)+b(生物学标志物)。其中a(特异的临床表型)包括:海马型、视觉型、语言型、额叶型等。b(生物学标志物)包括:脑脊液相关标志物、Aβ-PET、基因突变等。其中包含a+b中的任何两项则提示诊断阿尔茨海默病,同时18F-FDG和海马逐渐变小可用来监测疾病的发展过程。
2018年NIA-AA研究框架开始引入ATN生物学定义作为AD的诊断框架,但发现尸检确诊的AD不能很好地按照ATN框架去匹配,也有老年人存在A或T阳性,但终身未发病或未发展至痴呆阶段。
2021年IWG临床诊断标准则提出:需要同时存在阿尔茨海默病的特定临床表型(表型阳性)和阿尔茨海默病病理的生物标志物证据。Aβ病理学:CSFAβ42降低、CSFAβ40/Aβ42比率增加或AβPET示踪剂滞留;Tau病理学:CSFp-tau升高,Tau或Tau-PET升高;,同时对临界值时需要进行其他检查如随访、生物标志物追踪,以对阿尔茨海默病进行诊断。
2023年《NIA-AA阿尔茨海默病临床诊断指南修订版》,在2018版基础上对阿尔茨海默病的诊断做了修订,标志物的诊断标准被归纳为“A+T+N+I+V+S”。其中核心标志物:“A”为Aβ蛋白病理,“T”为AD的Tau病理;非特异AD相关的标志物:“N”为神经元的损伤、功能障碍及变性,“I”为炎症胶质细胞激活;“AD”共病理标志物:“V”包括大脑血管损伤,包括影像学中的脑梗死、白质病变、血管周围间隙,“S”为α-突触核蛋白。
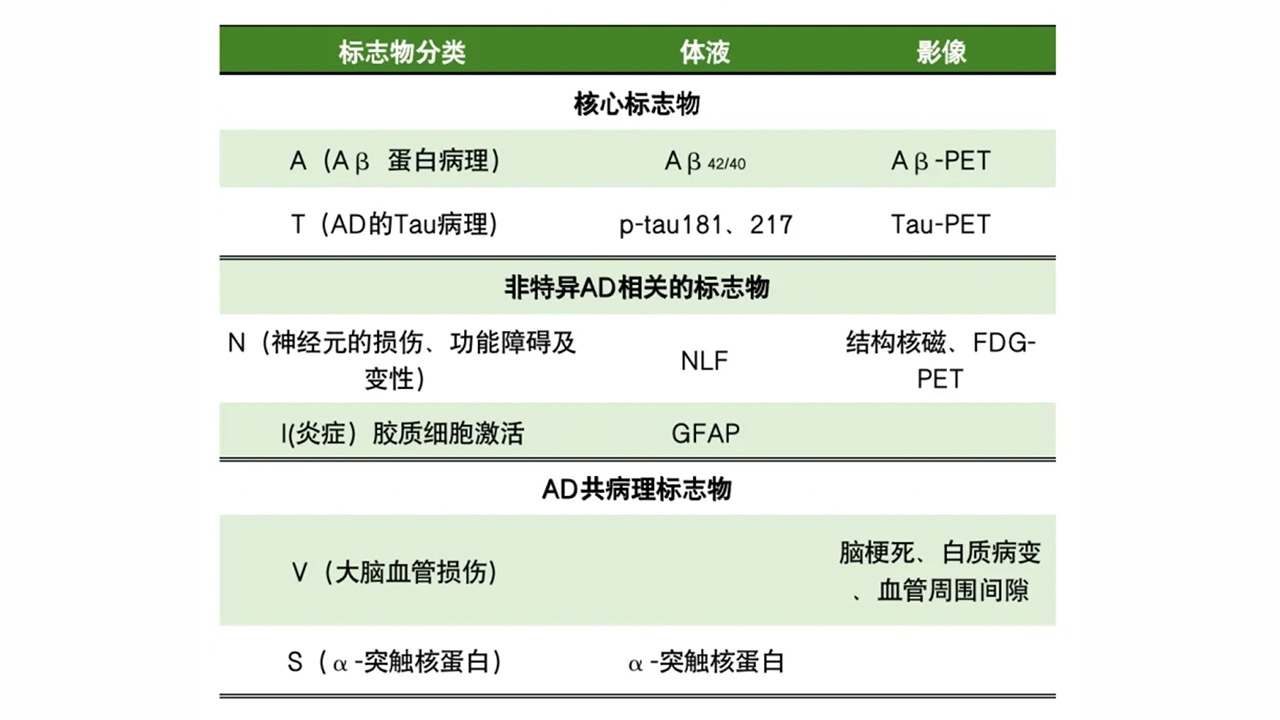
图1.2023年《NIA-AA阿尔茨海默病临床诊断指南修订版》阿尔茨海默病诊断标志物
说明:新指南在2018版基础上,拓展了标记物类别,补充了非特异性标记物I,新增了非AD共病病理标记物V和S
该诊断标准提示AD的确诊需要符合核心生物标志物的异常,为防止误诊又提出3个保护性措施:(1)只有经过严格验证的生物标志物如体液或PET才能应用于临床诊断;(2)建议随访并对生物标志物的阈值附近的数值要进行保守解释;(3)应结合患者的临床情况,不能单独使用生物标记物进行诊断。所以这版阿尔茨海默病的诊断标准又回归至症状和标志物相结合的诊断模式。
二、基于临床的症状分期与标志物的诊断
1、阿尔茨海默病的临床分期
根据疾病进展,新的诊断标准将阿尔茨海默病的临床分为7个阶段(2028年NIA-AA研究框架为6期)。0期:患者没有症状,有AD致病基因;1期:患者没有症状,AD的核心标记物阳性;2期:患者有症状,表现为主观认知下降,AD的核心标记物阳性;3期:患者进入MCI阶段,有轻度认知障碍;4期:患者进入轻度痴呆阶段;5期:患者进入中度痴呆阶段;6期:患者进入重度阶段。
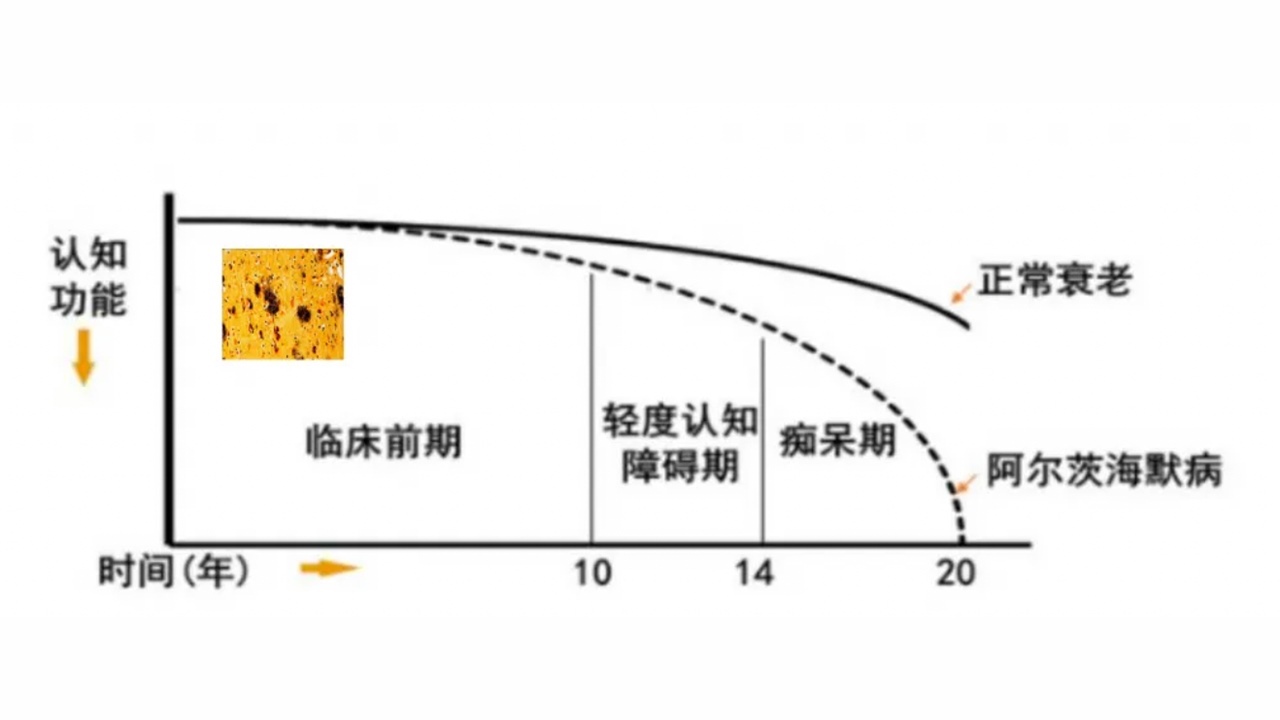
图2.阿尔茨海默病临床分期
2、阿尔茨海默病的标志物诊断分期
AD标志物诊断的4个分期:根据PET分期和体液分期,将诊断标志物分为4个时期,主要包括:
(1)初始期生物标志物(a)期:A阳性、T阴性,PET分期为Pa期,体液检查血液中如Aβ42/40比值和p-tau181、231、217同时都阳性,标志物分期为Fa。
(2)早期生物标志物中期生物标志物(b)期:A阳性、T阳性,内侧颞叶局部有tau沉积,PET分期为Pb期,标志物分期为Fb。
(3)中期生物标志物(c)期:A阳性、T有新皮层部分阳性,PET分期为Pc期,标志物分期为FC期。
(4)晚期生物标志物(d)期:A阳性、T新皮层广泛阳性,PET分期为PD期,标志物分期为Fd期。
具体详见图3:
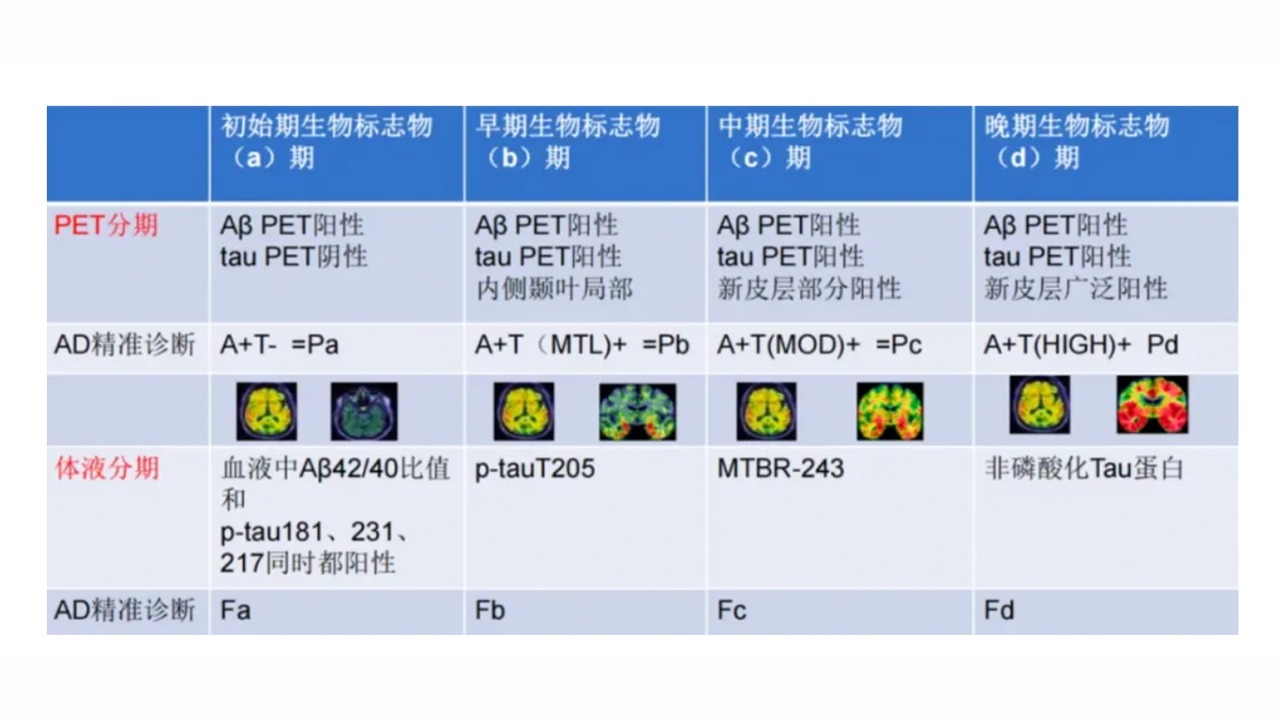
图3.AD标志物诊断的4个分期
说明:当两者不一致时,以更严重的分期为准。其实,就是以PET分期为准,因为体液分期目前只能达到Fa期。
(3)基于临床分期与标志物分期的综合诊断
目前国际新指南对阿尔茨海默病的诊断,应结合临床分期与标志物分期进行综合诊断。
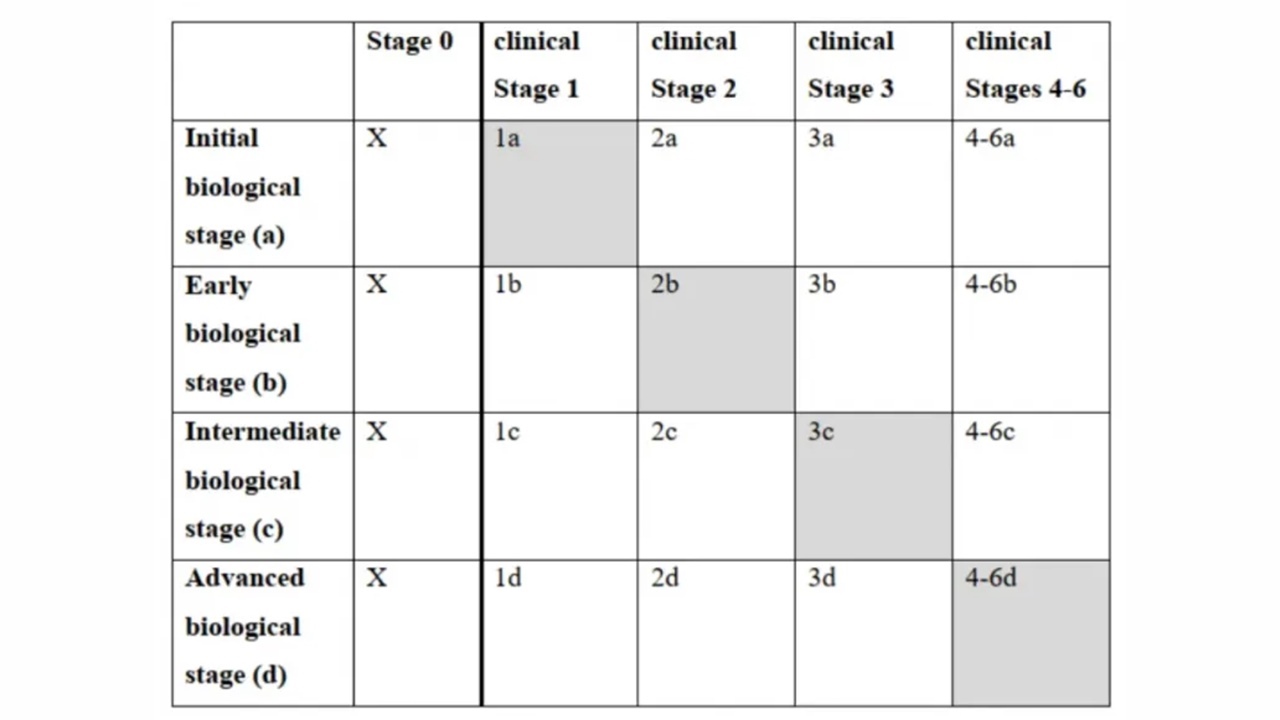
图4.生物分期和临床分期之间的关系
如患者临床检查没有AD症状;标志物血液中Aβ42/40(+)和p-tau181(+);临床症状分期为:1期;标志物分期为:Fa期。最终患者诊断为:AD(1Fa)。
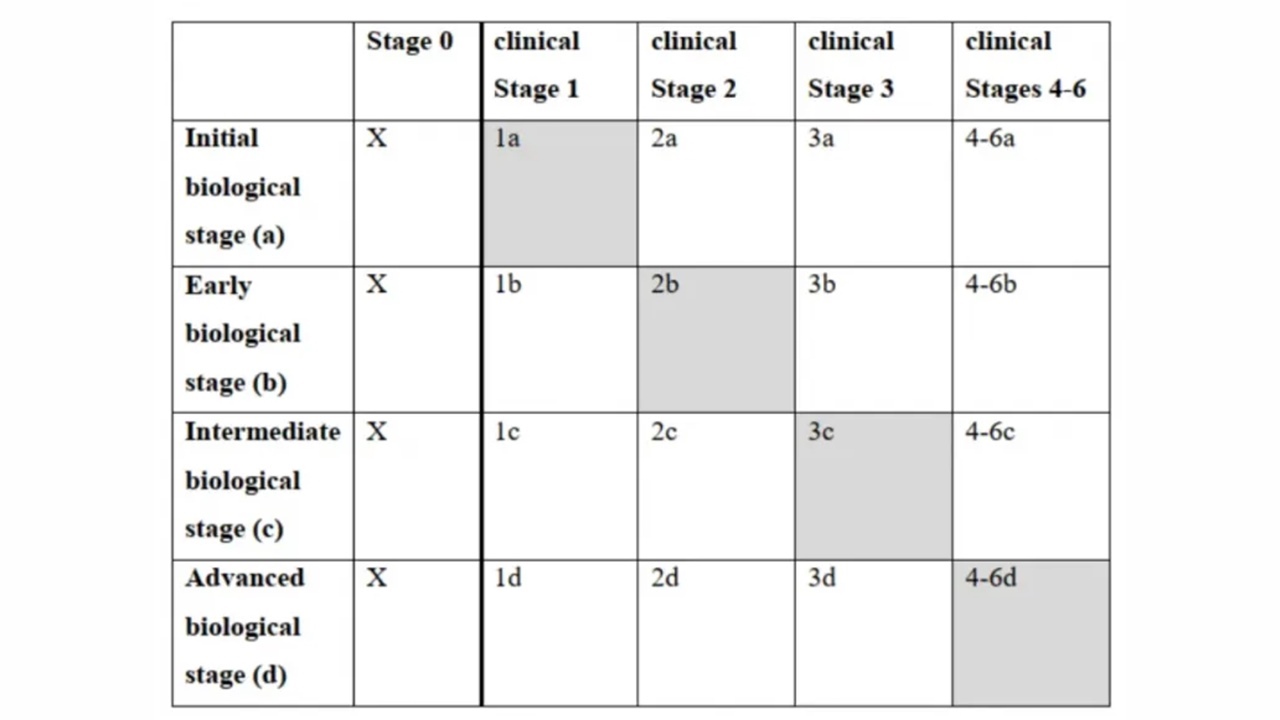
图5.基于临床分期与标志物分期的综合诊断
如果患者的症状检查达到了MCI诊断标准,标记物检查:AβPET阳性,tauPET可见内侧颞叶局部阳性,为早期AD,根据前面所讲标记物分期诊断,就是Pb期。那么此时的临床症状分期诊断为3期,综合诊断就是表格里面的3b,那么根据新指南结合症状与标记物分期诊断的疾病综合诊断:AD(3Pb)。
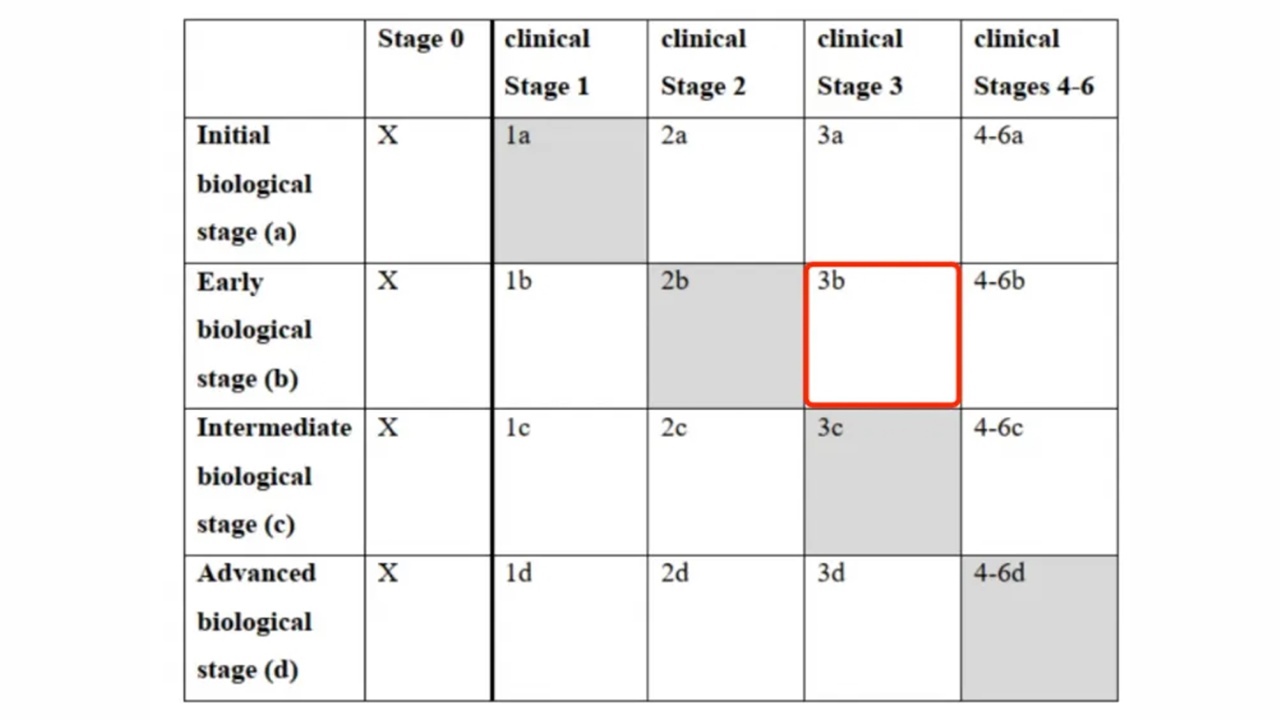
图6.基于临床分期与标志物分期的综合诊断
综上所述,《NIA-AA阿尔茨海默病临床诊断指南修订版》修订版综合分期给阿尔茨海默病带来了比较精准的诊断,在未来的临床应用中有一定的前景。而依据上述表格,当临床症状与生物标志物匹配则为单纯AD;患者的临床症状较重但生物标志物比较轻则提示:可能AD的共病病理存在;而当患者的症状轻于生物标志物时,则提示患者有较高的储备能力。
巢内神经学界:目前新的诊断标准在临床的应用情况如何?未来对阿尔茨海默病的诊断及治疗有哪些影响?
周玉颖教授:目前,我国阿尔茨海默病相关的指南及共识都建议有条件的地区进行脑脊液和PET检查来进行精准诊断。由于条件有限我国临床很多地方沿用临床诊断标准(即1984年的诊断标准)。
既往研究认为由于血脑屏障的存在,反映脑组织神经病理损伤的生物标志物在血液中的丰度极低,传统的酶联免疫法、电化学发光技术受限于灵敏度难以有效定量检测,因此既往的研究认为血液指标对于AD的诊断价值有限。
近年来,随着超敏检测技术如单分子免疫技术(SiMoA)和免疫沉淀-质谱联用技术(IP-MS)等的应用,血液标志物在AD中的诊断价值再次引起了研究者的广泛关注。
从大量的血液标志物研究结果显示相较于CSF和影像学生物标志物,血液生物标志物(BBM)具有:创伤性小、经济、可及性好和可重复性测量等优势。
1、生物标志物在临床应用的优势
(1)目前,基础临床研究、队列研究都提示血浆标志物可用于AD预测。Aβ阳性组血液tau蛋白水平增高与Aβ阳性组一致性较好,可有效进行不同个体的风险预测。
(2)血浆标志物可用于AD进展速度的判断,因AD是一个连续的进程的疾病,基线是高水平的p-tau患者疾病进展速度会增强,因此,血液p-tau检查可提示AD进展速度快。
(3)AD的鉴别诊断一般需要结合临床症状、影像学表现及分子生物标志物等,当常规检查不能明确AD痴呆诊断时,可进行血液生物标志物检查,血浆p-Tau可将AD痴呆与其他神经退行性疾病区分开。
(4)血液标志物在进行临床研究的高危人群的筛查、试验人群入组及研究终点的分析方面有巨大的潜力。
所以,血液标志物的应用和推荐,对阿尔茨海默病未来的早筛、治疗、临床观察,及新靶向治疗的应用价值都较为深远。
2、生物标志物筛查的局限性及解决方案
新版的血液标志物筛查局限性:目前关于血液生物标志物用哪种技术还未达成一致,没有可靠的临界值;存在较大的灰色地带;有一些混杂因素的影响如患者的肾功能、体重指数;分析前的误差,所以在临床应用方面有局限性。
新的诊断标准目前推荐的解决方案:(1)提升检测技术:如全自动分析、使用经过认证的参考材料;②标准化预分析过程以及直接比较检测、纵向或连续的检测,在不同种族的大量群体中进行更多的验证等。
针对目前阿尔茨海默病生物标志物,临床使用的观点是:(1)做初步筛查,如早期的诊断、预测和鉴别诊断。(2)疾病的追踪,如分期、进展的随访,监测患者的治疗反应。
巢内神经学界:目前新的诊断标准未来对于阿尔茨海默病的诊断和治疗有哪些影响?
周玉颖教授:阿尔茨海默病于1906年发现,1993年开始有药物应用于临床,截止2014年主要是在神经递质领域进行治疗。先后推出的药物:胆碱酯酶抑制剂如多奈哌齐、卡巴拉汀、近年来的新剂型卡巴拉汀纳米微片,以及NMDA受体拮抗剂等药物,都对临床症状有所改善。后续上市的新药有基于脑肠轴假说的药物如甘露特纳,基于阿尔茨海默病靶向治疗的药物如阿杜卡单抗、多奈单抗、仑卡奈单抗。
阿尔茨海默病无论采用哪种药物治疗,如想得到有意义的改善,需以延缓疾病进程为目的的疾病修饰治疗、精准诊断尤为重要。而在精准诊断过程中,如让处于疾病早期的患者都做腰穿、PET等检查可能会增加经济及身体负担,依从性也差。
血液标志物的临床应用,无论对早期危险人群筛查、试验、入组及研究终点分析都有较好前景。所以,新的诊断标准对阿尔茨海默病未来的诊断和治疗,都是非常有裨益的,未来,血液生物标志物将更广泛的应用于AD诊断、临床研究、治疗的各个环节。
专家视点

周玉颖教授:阿尔茨海默病 BBM检测的临床应用
阿尔茨海默病(AD)是导致痴呆的主要原因,估计占所有痴呆症的60%-80%。今年年7月29日,在AAIC2025上发布了首份关于使用血液生物标志物(BBM)检测的临床实践指南(CPG),这是为推动阿尔茨海默病诊断变革迈出的具有里程碑意义的一步。那么该指南的发布对阿尔茨海默病的诊治带来了哪些影

周玉颖教授:阿尔茨海默病常用评估量表之蒙特利尔认知评估量表(MoCA)
阿尔茨海默病一种起病隐匿的进行性发展的神经退行性疾病,临床主要会出现三大特征:认知障碍、精神行为异常、日常生活能力减退。临床工作中当患者来门诊就诊时,通过询问患者病史来了解其大脑是否发生功能异常,同时针对患者的临床特征选择相应的量表进行系统的评估。

周玉颖教授:阿尔茨海默病常用评估量表之日常生活能力量表(ADL)、Mini-Cog量表、AD8量表
阿尔茨海默病一种起病隐匿的进行性发展的神经退行性疾病,临床主要会出现三大特征:认知障碍、精神行为异常、日常生活能力减退。临床工作中当患者来门诊就诊时,通过询问患者病史来了解其大脑是否发生功能异常,同时针对患者的临床特征选择相应的量表进行系统的评估。 阿尔茨海默病临床常用评估量表有哪些?在使用不

周玉颖教授:阿尔茨海默病常用评估量表之精神科问卷(NPI)
阿尔茨海默病一种起病隐匿的进行性发展的神经退行性疾病,临床主要会出现三大特征:认知障碍、精神行为异常、日常生活能力减退。临床工作中当患者来门诊就诊时,通过询问患者病史来了解其大脑是否发生功能异常,同时针对患者的临床特征选择相应的量表进行系统的评估。 阿尔茨海默病临床常用评估量表有哪些?在使用不

周玉颖教授:阿尔茨海默病常用评估量表之简易精神状态检查量表(MMSE)
阿尔茨海默病是一种起病隐匿的进行性发展的神经退行性疾病,临床主要会出现三大特征:认知障碍、精神行为异常、日常生活能力减退。临床工作中当患者来门诊就诊时,通过询问患者病史来了解其大脑是否发生功能异常,同时针对患者的临床特征选择相应的量表进行系统的评估。阿尔茨海默病临床常用评估量表有哪些?在使用
