缺血性卒中的病因分型、评估流程及治疗策略
缺血性卒中正确的临床病因分型对患者的急性期治疗、二级预防以及卒中相关研究都至关重要,不同的病因需要采用不同的治疗及预防策略。
目前,在临床试验和临床实践中应用广泛的卒中分型系统是急性卒中治疗Org10172试验(TOAST)分型和中国缺血性卒中亚型(CISS)分型。通过患者在院期间标准的病因筛查与评估流程,可以帮助我们明确缺血性卒中的病因,为指导治疗及二级预防方案的制定奠定基础。
病因分型
- TOAST分型
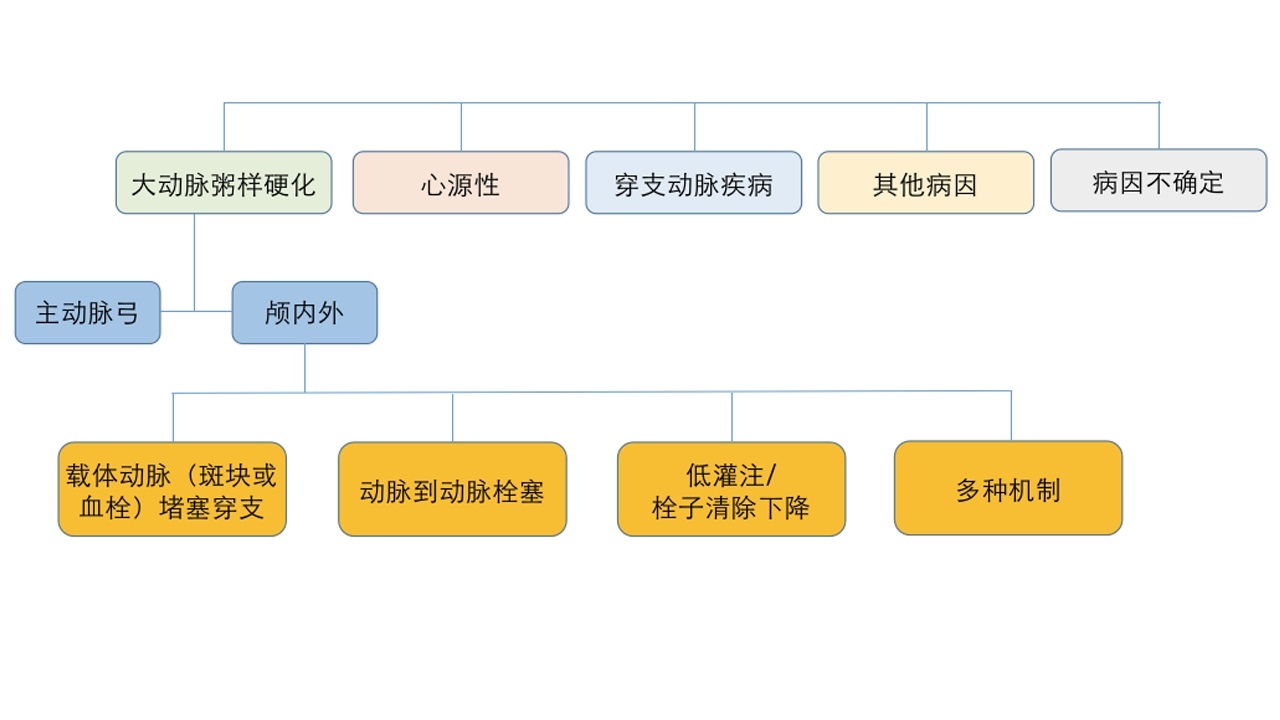
1.大动脉粥样硬化,满足以下2个条件:
皮质或小脑病变以及脑干或皮质下梗死病灶直径大于1.5cm;
必须有相应颅内外大动脉粥样硬化性狭窄大于50%的证据。
2.心源性:多种心源性疾病引起的脑栓塞。
3.小动脉闭塞
符合以下2条中的其中1条:
临床有腔隙性脑梗死综合征表现,影像有与其相符的最大径小于1.5cm的脑干或皮质下梗死灶;
影像学无相应梗死灶,但临床表现为腔隙性脑梗死综合征之一。
4.其他原因:非动脉硬化性血管病、高凝状态、血液系统疾病、吸毒等。
5.病因不明。
- CISS分型
评估流程及治疗策略
对于缺血性卒中及短暂性脑缺血发作(TIA)患者,其院内筛查和评估流程,以及相应的治疗策略如下。
- 住院期间完善检查:标准诊断流程
1.脑影像学信息
头颅磁共振成像(MRI):T1+T2+液体衰减反转恢复序列(FLAIR)+弥散加权成像(DWI)+表观弥散系数(ADC)+磁敏感加权成像(SWI);
头颅CT。
2.心脏结构及节律
心电图;
24h心电监测;
超声心动图(经胸,必要时经食道);
经颅多普勒(TCD)发泡试验。
3.血管评价
颈部血管评价:颈部血管超声,颈动脉CT血管造影(CTA),对比增强磁共振血管成像(CE-MRA),主动脉弓超声血管造影;
颅内血管评价:磁共振血管成像(MRA)、CTA、TCD、血管造影。
4.少见病因筛查
自身免疫筛查:自身抗体普、易拴症、抗磷脂抗体谱等;
脑脊液检查;
肿瘤标志物。
- 病因分型及相应的治疗策略
1.大动脉粥样硬化
(1)颅外动脉:颈动脉或椎动脉狭窄、斑块等。
治疗策略:抗血小板,强化他汀,血压管理,血糖管理,颈动脉内膜切除术或支架,控制危险因素。
(2)颅内动脉:症状性颅内动脉狭窄。
治疗策略:抗血小板,强化他汀,血压管理,血糖管理,血管支架,控制危险因素。
2.心源性栓塞
(1)高危风险的栓塞来源:机械人工瓣膜、二尖瓣狭窄伴心房颤动、心房颤动、左心房或左心耳的附壁血栓等。
治疗策略:抗凝治疗,血脂、血压、血糖管理,左心耳闭塞,瓣膜修补/置换,控制危险因素。
(2)中危风险的栓塞来源:二尖瓣脱垂、二尖瓣狭窄不伴心房颤动、卵圆孔未闭、非细菌性血栓性心内膜炎等。
治疗策略:抗血小板/抗凝治疗,血脂、血压、血糖管理,卵圆孔未闭封堵术,控制危险因素。
3.小动脉闭塞
腔隙性脑梗死综合征。
治疗策略:抗血小板,强化他汀,血压管理,血糖管理,控制危险因素。
4.其他病因
动脉夹层、烟雾病、血管炎等。
治疗策略:针对病因治疗,抗血小板(根据病程阶段),他汀(根据病程阶段)。
5.病因不明
有两种或以上的卒中已知病因;所有检查都是阴性结果;检查不充分不完整。
治疗策略:抗血小板,他汀治疗,血压管理,血糖管理,控制危险因素。
目前循证医学证据充分的抗血小板药物包括:阿司匹林、氯吡格雷、阿司匹林和双嘧达莫复方制剂等。我国临床较多将阿司匹林和氯吡格雷作为非心源性卒中的二级预防长期用药。非心源性卒中的抗栓治疗使用原则是根据卒中发病机制,基于循证医学证据,选择抗血小板药物单药或者联合治疗。
来源:神经时讯
作者:神经时讯



