植入前和产前诊断染色体嵌合起源和临床意义 (四)
编者按:胚胎发育成一个完整且健康的婴儿是一个高度复杂和受调控过程,需要遗传密码的精确转录和翻译。染色体非整倍体带来了基因剂量的重大变化,这通常会对这一精确控制过程产生灾难性影响。事实上,非整倍体的主要影响是胚胎和/或胎儿的致死性。参与的蛋白编码基因数量越多,妊娠流产的几率就越高。今天我们就来分享张树泉老师的文章植入前和产前诊断染色体嵌合起源和临床意义。
系列文章链接:
植入前和产前诊断染色体嵌合起源和临床意义 (一)
植入前和产前诊断染色体嵌合起源和临床意义 (二)
植入前和产前诊断染色体嵌合起源和临床意义 (三)
植入前和产前诊断染色体嵌合起源和临床意义 (五)
有些特殊情况需要注意,如同时存在于细胞滋养层和间充质层的小比例嵌合。这类情况与低出生体重相关。CPM为16三体的临床处理比较特殊。除胎儿畸形和宫内死亡外,16三体的CPM也会出现胎儿宫内生长受限(IUGR)、先兆子痫和早产的风险。因此,16三体嵌合的诊断需要对高血压疾病和胎儿生长受限进行随访监测。胎盘功能障碍和功能不全被认为是导致母体先兆子痫和IUGR的关键因素。2018年的一项丹麦队列研究表明,与因母体高龄行CVS相比,最初因PAPP-A显著低水平而行CVS的患者,16三体CPM的不良妊娠结局的风险较高。该数据强调了不同指征发现的胎盘嵌合在结局方面存在潜在差异。
值得注意的是,相当一部分患者妊娠结局良好。在丹麦的研究中,32%的16三体CPM病例足月出生儿体重正常且无畸形。Sparks等报告了一个类似规模的队列,包括16三体CPM病例和16三体TFM病例。虽然后者先天异常的发生率显著较高,尤其是肌肉骨骼方面,但大多数儿童(TFM+CPM)表现出正常的神经发育和高生活质量分数。真性16三体嵌合胎儿其表型存在高度差异,且疾病谱较为广泛,包括:IUGR、不对称的颅面和身体表现、听力损失、尿道下裂、脊柱侧凸、皮肤色素沉着异常、早产、产妇高血压、双血管脐带、指趾弯曲、肺发育不全和先天性心脏病。严重程度可能与各器官系统中三体细胞与二体细胞的比率有关。
羊水细胞与嵌合
羊水细胞来源于各种胎儿器官,如泌尿生殖道、呼吸器官和上皮系统。样本还可含有母体组织碎片、母体血液和胎盘或胎膜细胞。实验室方法包括用于核型分析的LTC和荧光原位杂交(FISH)的DC或LTC、染色体微阵列和其他细胞基因组技术。对于常规核型分析,异常有时仅限于单个细胞或培养物,这些通常被视为细胞培养或染色体制备伪影或其他无关紧要情况(“假嵌合”)。真性嵌合的诊断是基于在两个或多个独立的细胞培养中检测到相同的异常。
发病率
羊水穿刺主要是因为高龄,约0.2%的病例显示真性嵌合,0.76%显示多细胞假嵌合,3.73%显示单细胞假嵌合。真性嵌合通常涉及性染色体异常或21、18或13三体。
临床意义
虽然羊水细胞的细胞遗传分析结果被认为是对胎儿核型的全面诊断,重要的是,要认识到在对随后出生婴儿或流产儿的后续研究中,往往并没有证实嵌合存在。这可能反映了细胞分布的组织特异性差异或检测的局限性。此外,结果确认也受到涉及哪条染色体的影响。某些染色体更容易被确认(性染色体和21三体),而其他染色体(2号和7号染色体)在后续羊水穿刺中几乎从未被发现(图5)。
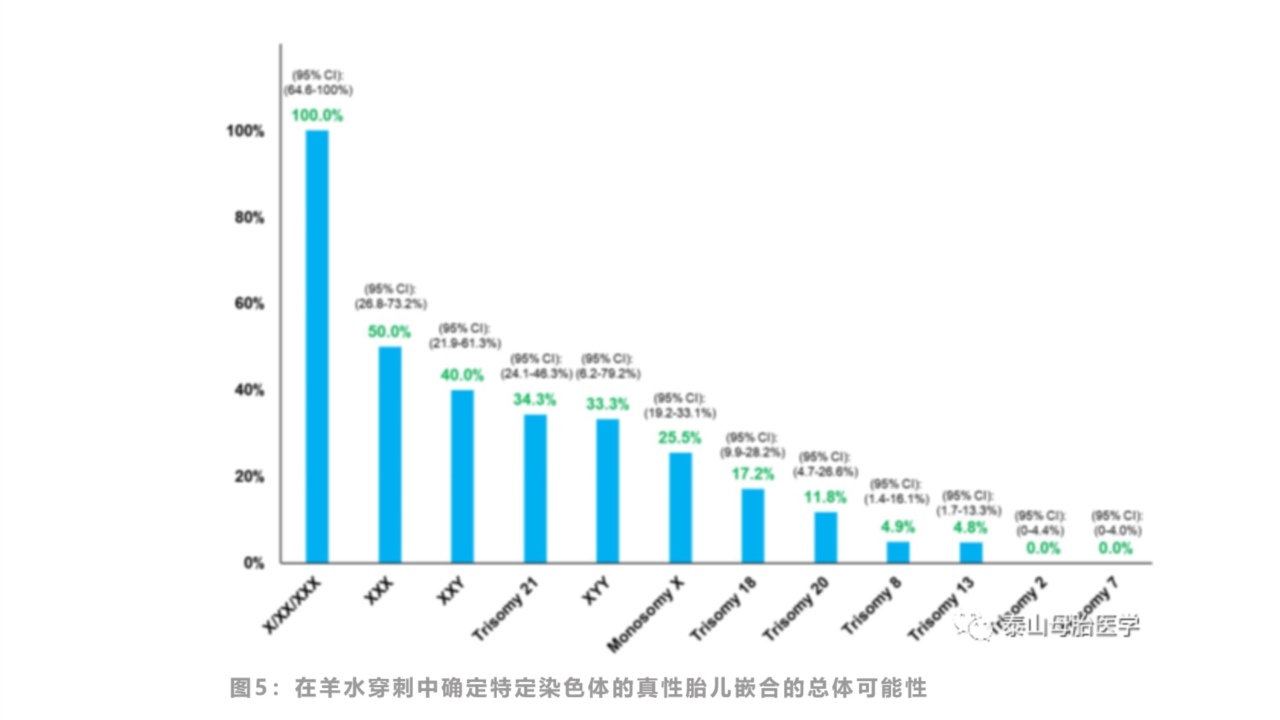
对于在羊水细胞中诊断出嵌合体的病例,羊水中异常细胞的相对比例与胎儿组织中异常细胞的相对比例关系不大。此外,低水平嵌合可能不会表现为婴儿或胎儿的明显异常。其中一个最明显的例子是性染色体缺失,只有很少嵌合病例表现出异常表型。对于RAT嵌合来说,很多都是个案报道,存在结果差异,报道不一。
通过羊水穿刺诊断的TFM并不一定会出现不良结局,因为由此产生的表型将取决于异常细胞的比例及其在大脑、心脏等关键组织中的分布。在2018年对17例产前8号染色体三体嵌合病例的研究中,超声检查未发现任何先天性异常的情况下,羊水嵌合水平低的TFM的总体预后较好。实际上,除非胎儿中已有明显的超声异常,否则无法准确预测个别病例的预后。由受过适当训练的遗传人员或从业人员为CPM/TFM患者提供遗传咨询。帮助他们了解各种可能结果的复杂性。
文章作者:张树泉
文章来源:泰山母胎医学公众号


