
神外讲坛|北京大学人民医院神经外科系列公开课

刘如恩 神经外科·主任医师
北京大学人民医院
梅杰综合征是一种以眼睑痉挛和口下颌肌张力障碍为特征的肌张力障碍疾病,主要表现为眼睑痉挛、下颌和颈部肌肉的不自主收缩,其中眼睑痉挛常为首发症状。本文将从发病机制、临床表现、诊断以及治疗这几个方面介绍梅杰综合征,有助于大家更好地了解此病。
梅杰综合征(Meige'ssyndrome,MS)MS是颅(颈)部节段型肌张力障碍的一种类型,特征性临床表现为眼睑痉挛和口下颌肌张力障碍。1910年,法国神经科医师HenriMeige首次系统性总结了该病的特征性临床表现,此后此病就以该医师名字命名,即Meige'ssyndrome(梅杰综合征)。
一、发病机制
MS的病因及病理生理机制尚未完全阐明,但最近的研究支持环境触发和遗传易感性导致突触重塑和皮质抑制降低。
部分研究认为该病的发病机制与遗传突变有关,但是多数学者认为发病机制可能与脑基底核损害,黑质-纹状体的GABA能神经元功能低下,多巴胺能受体超敏或多巴胺与胆碱能递质作用失衡,导致兴奋性通路和抑制性通路的不平衡有关。
当疾病发作时,患者会产生级联反应。换言之,当病情发作时,可引起患者脑部神经网络的反应,表现为持续发作的症状,但部分患者会出现阵发性发作的情况,有些患者病情发作与情绪有关。这两种临床表现并不支持脑基底核退行性变的假说。
我院曾运用VBM-MRI对MS患者与伴有抑都的MS患者做对比研究,研究发现,MS患者的额中回、顾极、顾中回、岛叶、楔前叶、顶下小叶等体积变小;伴有抑都的MS患者:角回、楔叶、额中回、海马、枕中回等的体积变小。
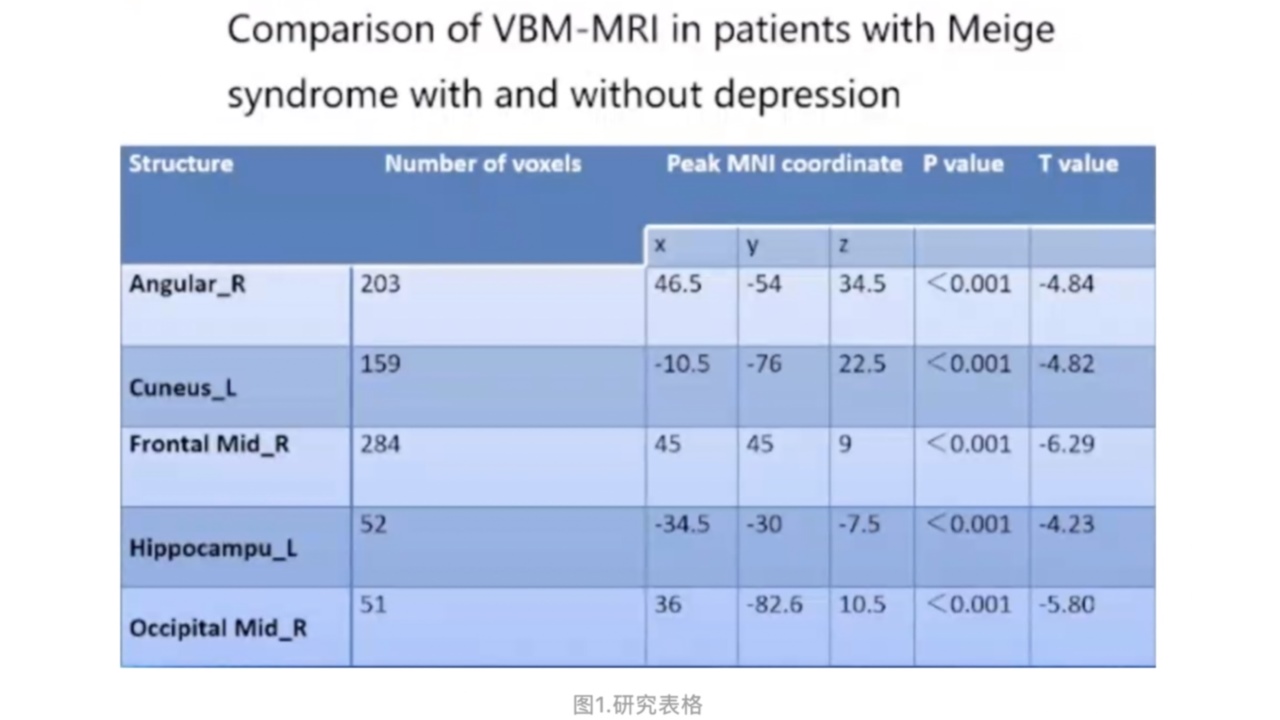
此研究结果表明,MS的发病机制用单纯的脑基底核退行性变是无法解释的,因此要研究此病的发病机制应从整个脑部网络神经着手。
二、临床表现
眼部症状
起病时,患者可表现为眼干、双眼畏光,此后出现眼睑痉挛,眼睑痉挛可以表现为单侧,也可以表现为双侧。
起初约1/4的患者表现为单侧眼睑痉挛,但很快进展为双侧眼睑痉挛。3/4的患者在起病之初表现为双侧的眼睑痉挛。
某些活动或动作,如说话、咀嚼、行走等,可能诱发眼睑痉挛等症状,可通过提拉上眼睑、吸吮动作、鼓腮吹气等行为或动作缓解或终止眼睑痉挛。
口下颌及颅部症状
患者主要表现为强迫性张口或闭口、反复的嘴唇皱缩、嘴角内吸、磨牙、下颌偏斜或前凸、舌肌不自主地伸、缩、搅动,称为口下颌肌张力障碍。
随病情进展口下颌肌张力障碍可能进一步扩展,累及咽喉,出现构音障碍、吞咽困难;颈部出现颈部肌张力障碍,如斜颈、颈部前屈,甚至引起呼吸困难等。
三、临床分型
眼睑痉挛通常是MS最早的临床表现,随病程进展,症状逐渐扩展至口下颌甚至是颈部。但有时MS患者可以是眼部或口下颌部某一个局部出现症状。
MS可以根据临床表现大致分为四个类型:
- 眼睑痉挛型,是MS最早的临床表现,患者仅表现为单侧或者双侧的眼睑痉挛,不累及面部肌肉的抽搐。
- 眼睑痉挛合并口下颌肌张力障碍型,患者不仅表现为眼睑痉挛,还可累及面部肌肉的抽搐,表现为不自主地张口、闭合,还可出现舌头的震颤。
- 口下颌肌张力障碍型,患者仅表现为面部的抽搐,不自主地张口、闭合,磨牙、表情怪异。
- 全身肌张力障碍等。
四、诊断
主要依靠临床症状诊断,很多MS患者早期不易正确诊断,早期仅有眼部症状时可能误诊为干燥综合征、重症肌无力等疾病,需仔细问诊,通常是治疗运动障碍性疾病的专科医师确诊。虽然缺乏特异性实验室或影像检查方法,但头颅CT、MRI检查依然有意义,能够帮助排除部分继发性的肌张力障碍性疾病。
研究表明患者局部皮层或丘脑区神经细胞代谢障碍。
五、治疗
保守治疗
1、口服药物
(1)抗精神类药物:氟哌啶醇、奋乃静、氯氮平。患者对这类药物的敏感性并不强,而且这类药物的副作用比较大,共分为4类:
a.服药后患者容易消沉、厌世,有自杀倾向;
b.四肢无力;
c.胃肠道反应,服药后患者会出现反酸、胃疼、腹泻等;
d.对肝肾造血功能有影响。
(2)苯二氮卓类:氯硝西泮,对其敏感的患者不是很多。
(3)GABA受体激动剂:巴氯芬,该药物的治疗效果并不是很理想。
(4)抗胆碱能药物:盐酸苯海索,该药物在临床上应用比较普遍,但是MS患者对该药物的敏感性也不强。
简言之,口服药物总体治疗的效果不是很好。
2、肉毒毒素注射
肉毒毒素注射虽然有治疗效果,但疗效是暂时的,详情如下:
(1)第一次注射肉毒毒素,治疗效果可以维持半年;
(2)第二次注射肉毒毒素可以维持3个月;
(3)第三次注射肉毒毒素可以维持1个月;
(4)第四次注射肉毒毒素的治疗效果不佳,基本是无效的。
对于个别患者而言,每次注射肉毒毒素都有效果,但从总体上讲,随着注射次数的增加,治疗效果逐渐降低。
外科治疗
1、苍白球毁损
苍白球毁损可以为单侧苍白球毁损或者双侧苍白球毁损,具有一定治疗效果。由于苍白球毁损是不可逆的,而且有严重的并发症。因此,该治疗方法逐渐被淘汰。
2、神经调控治疗-DBS
该治疗可逆而且可控,可根据治疗时间的推移,调整不同的参数,达到良好的治疗效果。因此,该治疗方法被大众逐渐所接受。
DBS机制
在基底节环路中,根据神经纤维投射通过的皮层下结构及形成的突触联系的数目可分为超直接通路、直接通路和间接通路。在这些神经通路中,基底节通过GPi/STN将电生物信号输出至丘脑,通过丘脑再传递至皮层运动区域。因此,DBS以基底神经节的输出核团(GPi/STN)为靶点,在原始神经网络中引入高频外源性刺激。
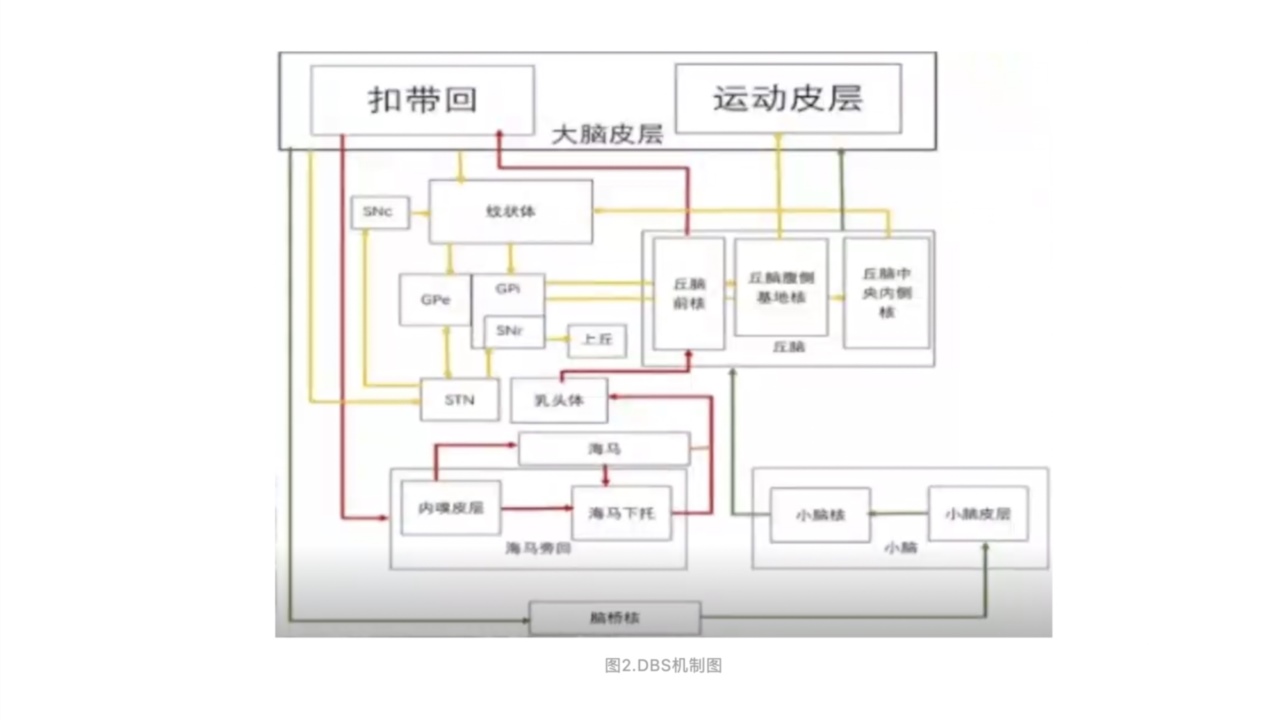
箭头连线标示各脑组织结构间的神经纤维投射方向。
绿色线标示小脑环路的神经纤维投射,红色线标示边缘环路的神经纤维投射,黄色线标示基底核环路的神经纤维投射。
SNc,黑质致密部;SNr,黑质网状部;STN,丘脑底核;GPe,苍白球外侧核;GPi,苍白球内侧核。
GPi、STN两个刺激靶点常用于治疗运动障碍性疾病,其中最常用的是GPi。
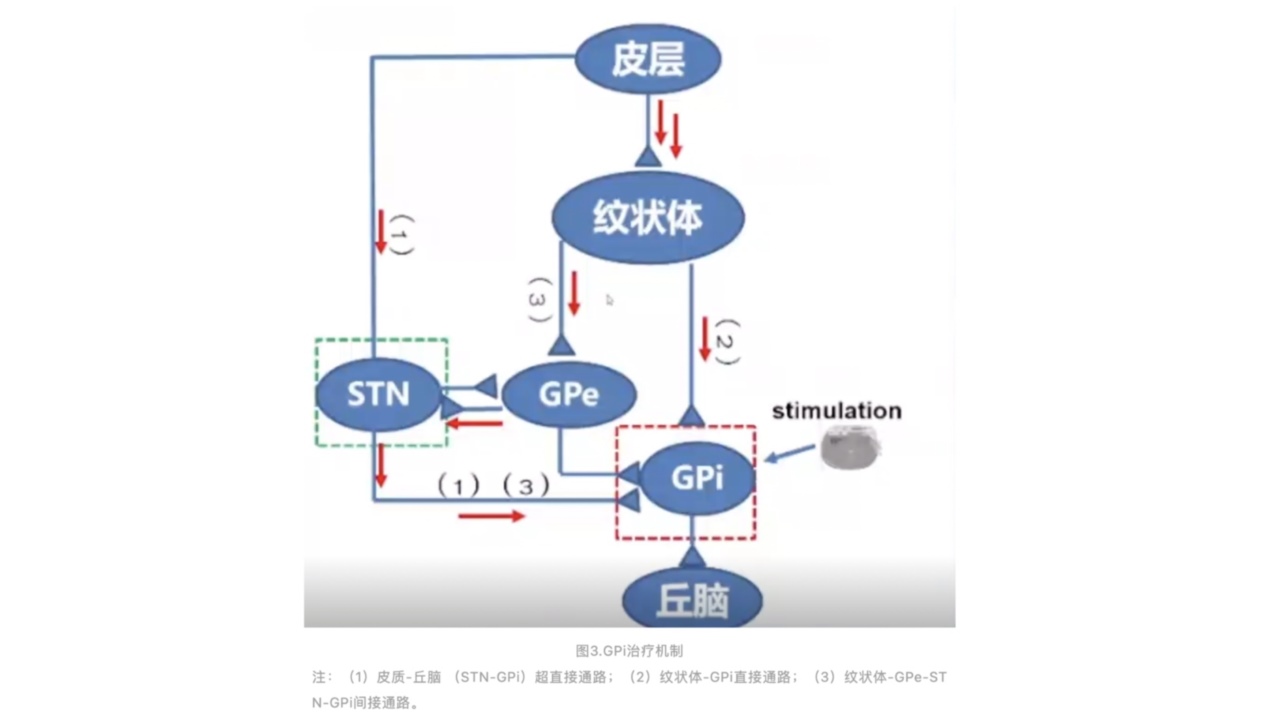
GPi治疗机制
(1)使神经元的活性增强;
(2)通过去极化阻滞等作用,抑制受刺激的神经元,使过度同步化的神经元活动去同步化;
(3)原始神经环路中异常重塑的突触连接恢复正常。
手术流程
术前患者选择
1、入选标准
(1)患者症状符合MS临床表现及病程进展,存在眼部和/或口下颌部肌张力障碍表现;
(2)患者的病情影响到日常生活;
(3)药物治疗效果不佳;
(4)发病五年以上。
2、排除标准
(1)存在提示继发性肌张力障碍的证据,如药物副作用、颅内感染后及影像上存在的基底节区病变;
(2)存在严重的认知障碍或精神障碍以及患者不接受手术;
(3)存往影响手术或麻醉的其他系统疾病,如出血倾向、全身性感染、严重的心脏病、肝脏疾病和肾脏疾病、患者一般状况差等。
术前计划
1、术前行头颅MRI扫描,一般在术前1-3天完成。
2、术日,局麻下安装立体定向头架并行头颅CT扫描。
3、应用计划工作站融合影像数据,设计靶点及穿刺路径。
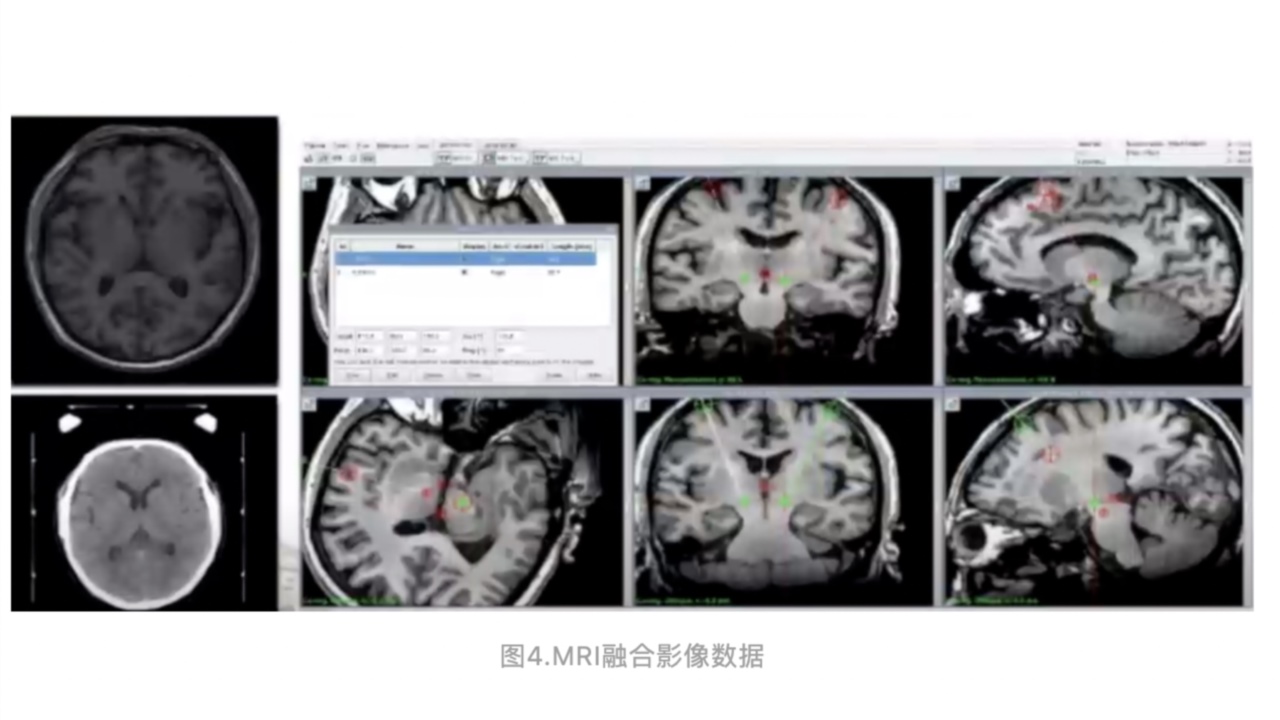
4、靶点选择
(1)苍白球内侧核(GPi)和底丘脑核(STN)是临床上常用的两个刺激靶点。
(2)通常可以在GPi、STN结构可视化的MRI影像上,确定植入靶点位罝。
植入DBS刺激电极及脉冲发生器,并在术后复查头颅CT,融合MRI影像,评估电极植入位置。
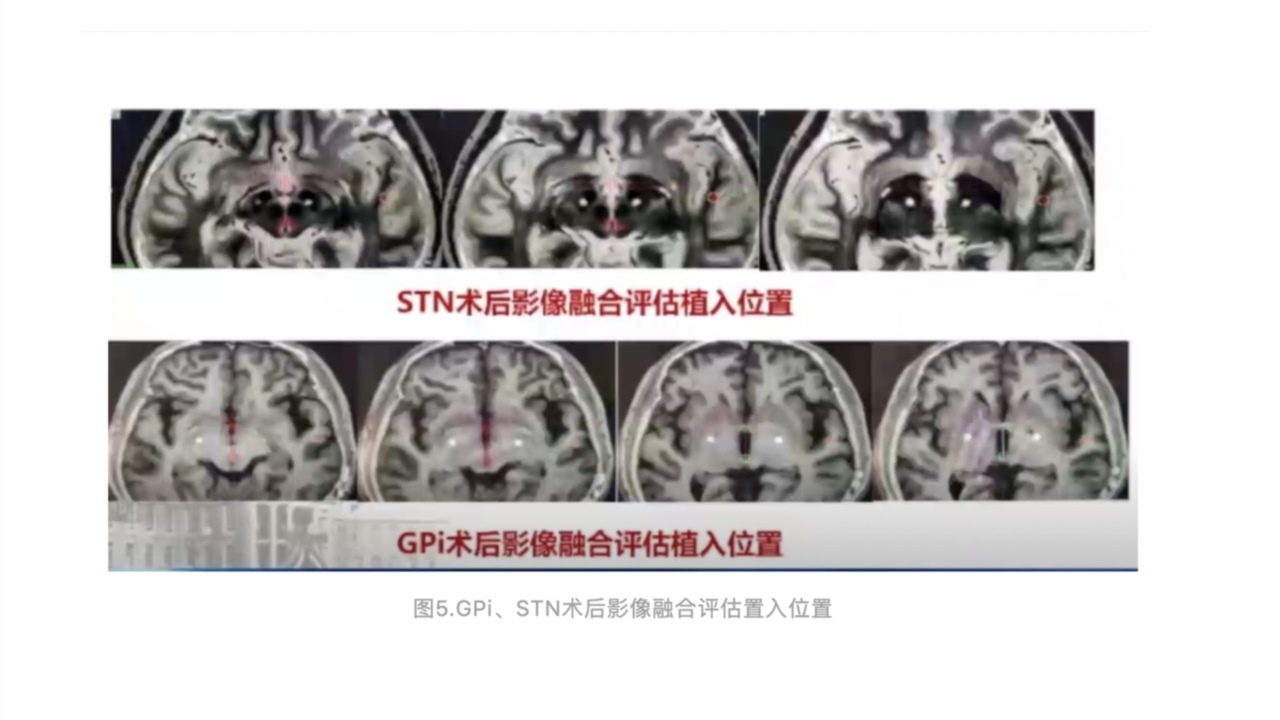
六、术后开机、程控及疗效评估
1、为了减少手术创伤对患者的影像,患者一般在术后1个月开机,术后定期随访调整刺激参数;
2、患者术前及开机后疗效评估采用Burke-Fahn-MarsdenDystoniaRatingScale(BFMDRS量表)评分。
七、DBS治疗MS的靶点选择
1、MS的病理机制考虑涉及皮层-基底节-丘脑-皮层神经环路兴奋-抑制功能失调,其中GPi和STN作为环路中两个关键的信号传出结构,理论上通过输入高频率的外源性刺激可能恢复正常的神经环路功能,改善MS症状。
2、GPi作为治疗肌张力障碍的常用靶点,选择其作为治疗MS的刺激靶点,已经有大量的临床报道,疗效肯定。而STN作为另一个刺激靶点,近几年的病例报道也逐渐增多。
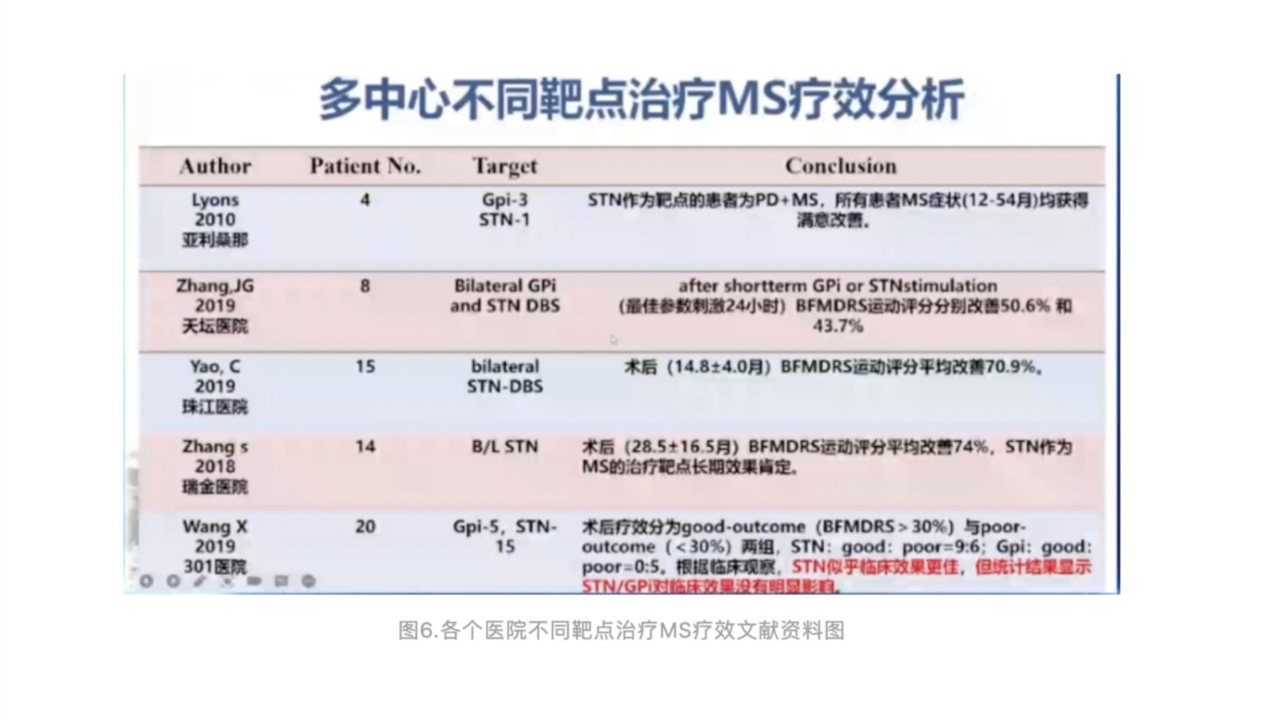
2001年,日本熊本大学医学院Muta及同事首次报道了DBS对MS患者的明显疗效,此后MS的DBS治疗逐渐见诸报道。多数医疗中心DBS治疗选择的靶点是GPi,STN较少,但根据报道,无论是GPi还是STN,疗效是肯定的。资料来自-PandeyS,SharmaS.Meige'ssyndrome:History,epidemiology,clinicalfeatures,pathogenesisandtreatment.JNeurolSci.2017Jan15;372:162-170.
下面分享2001~2020年被检索较多的几个文献报道。
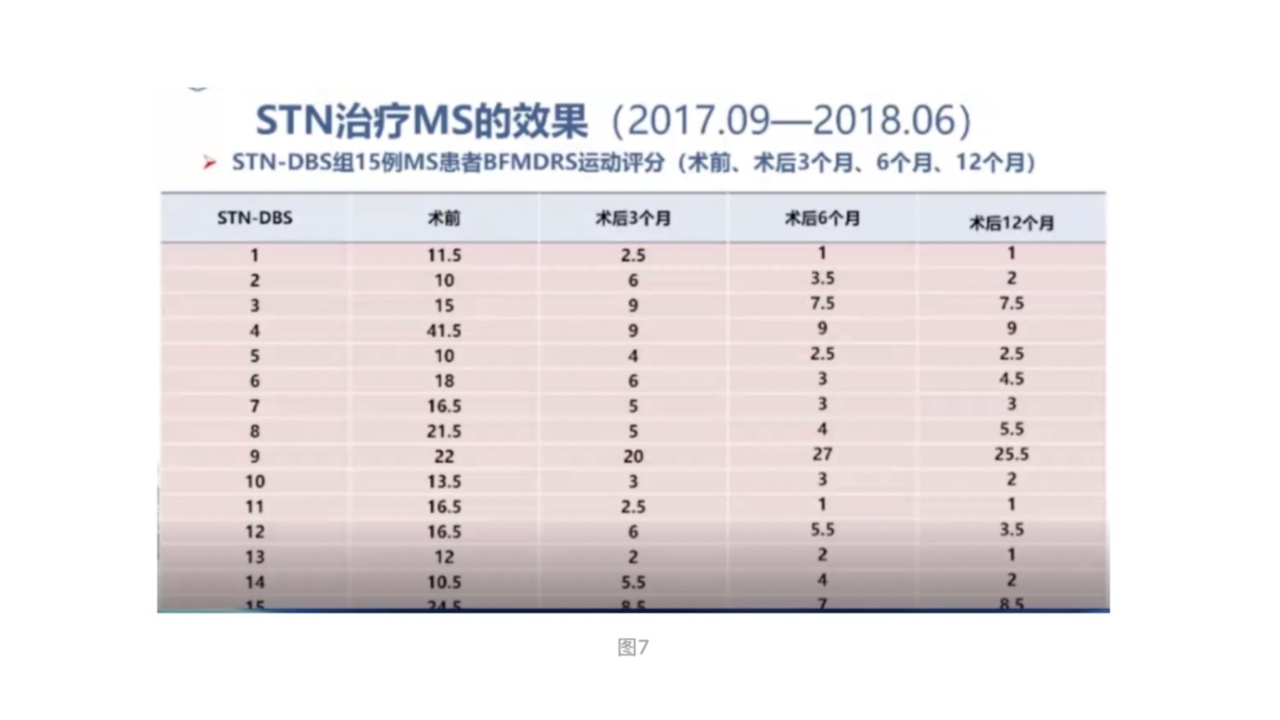
以下是我院从2017年9月到2018年6月运用STN-DBS治疗MS患者的BFMDRS运动评分情况(图7)。
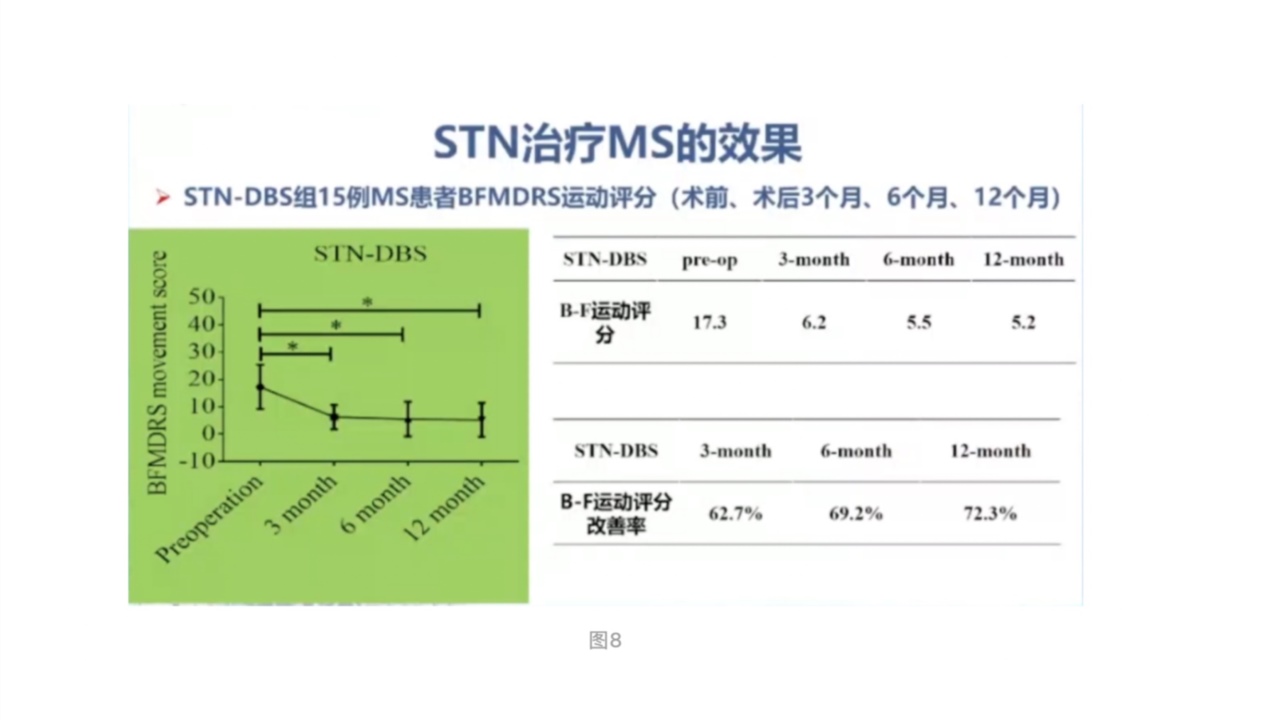
从图8可以看出手术后3个月、6个月、12个月,患者BFMDRS运动评分的改善率由62.7%升到72.3%。

在同期我院通过不同靶点的刺激治疗效果做了一组对比研究,比较STN-DBS与GPi-DBS对患者BFMDRS运动评分改善情况,详情见图9。
从图中可知,在术后3个月时,STN-DBS的BFMDRS运动评分改善率为62.7%,GPi-DBS的BFMDRS运动评分改善率为38.9%。由此可知,术后三个月这两个靶点的刺激治疗效果有一定差距,但在统计学上意义并不是很大。
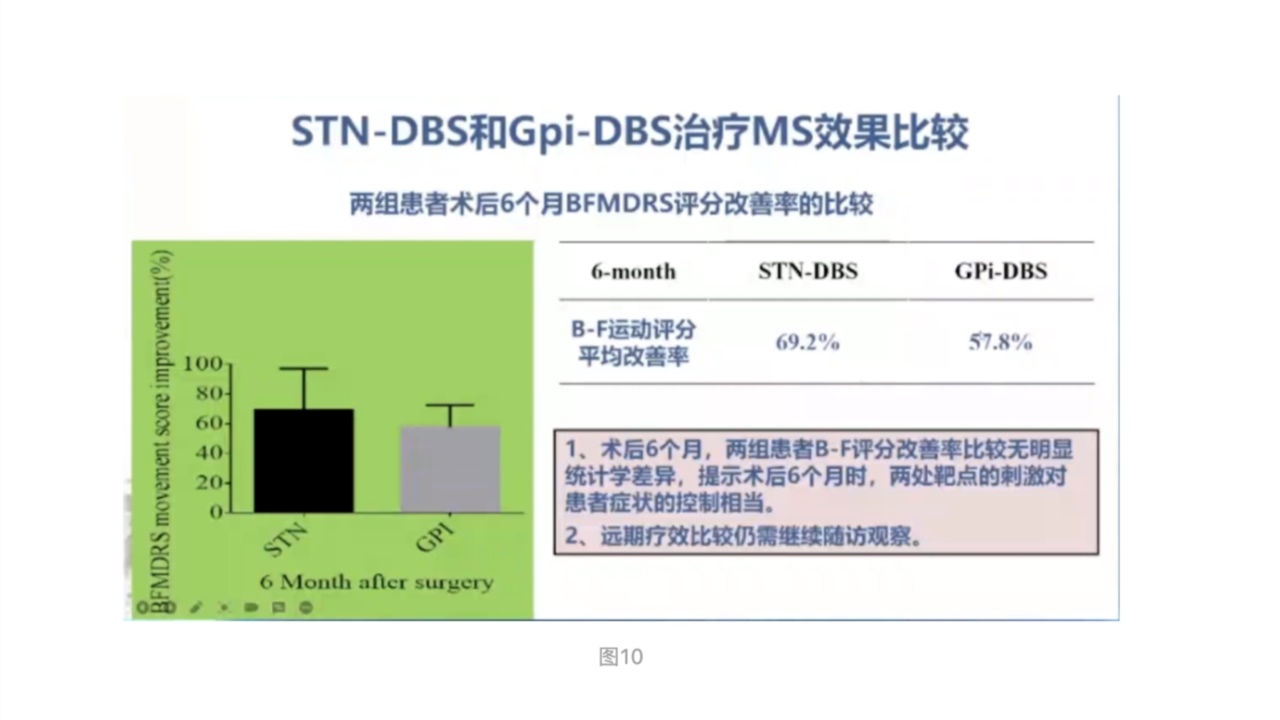
在术后六个月时,STN-DBS的BFMDRS运动评分改善率为62.7%,GPi-DBS的BFMDRS运动评分改善率为57.8%。等到术后12个月时,STN-DBS的BFMDRS运动评分改善率为69%,GPi-DBS的BFMDRS运动评分改善率为64%。
从上述结论可知,随着治疗周期的推移,STN-DBS与GPi-DBS对患者BFMDRS运动评分改善率比较接近,因此,从长期疗效上看,STN-DBS与GPi-DBS的治疗效果是差不多的。
八、STN-DBS和GPi-DBS治疗MS效果比较
关于两个靶点在MS治疗上的效果比较,在程控工作中的经验总结:
1、与GPi-DBS相比,STN-DBS起效更迅速,相对较低的参数即可明显控制症状,但是更容易出现异动、烦躁、失眠等运动及非运动并发症;
2、GPi-DBS需要更长的时间来达到较好的治疗效果,起效较平缓,为维持满意的效果,需要更高的刺激参数;运动及非运动并发症出现较少;
3、无论选择STN还是GPi靶点,对MS患者各症状控制效果有差异,一般眼睑痉挛改善最明显,咽喉和呼吸症状改善最难,排序大概为:眼部、口下颌、咽部、呼吸;
4、对于部分患者的“overflow”(“溢出”)症状,比如咀嚼或说话时出现眼睑痉挛,程控初期可能有效,但是症状很快再次出现,并且可能随着病程延长,疾病控制难度越来越大。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

精彩回放

面肌痉挛的神经外科治疗
面肌痉挛(HFS)习惯称为面抽,表现为面神经支配的一侧面部肌肉反复发作性不随意收缩,症状由中度抽搐到明显毁损面容的严重痉挛。 无其他神经系统阳性体征,少数病例在病程晚期可伴有患侧面肌轻度瘫痪。

三叉神经痛的神经外科治疗
北京大学人民医院神经外科刘如恩教授,围绕“三叉神经痛的神经外科治疗”进行了相关的讲解。 刘如恩教授指出,三叉神经痛在临床工作中并不少见,症状上主要表现为面部疼痛。
