
神经学界-专家访谈

陈鲁原 心内科·主任医师
广东省人民医院
编者按:高血压是最常见的心血管疾病,近年来,我国高血压的患病率仍呈逐渐上升趋势,尤以中青年更明显。目前,高血压知晓率、治疗率和控制率明显提高,已取得较好成绩,但距离发达国家防控水平仍有差距。1999年,我国发布了第一版《中国高血压防治指南》,并于2005年、2010年和2018年进行了更新。近日,《中国高血压防治指南(2024年修订版)》发布,本文特邀请本版指南修订委员会副主任委员广东省人民医院陈鲁原教授对新版指南进行简单的解读。
巢内神经学界:《中国高血压防治指南(2024年修订版)》于近日发布,比起《中国高血压防治指南2018年修订版》,本版指南有哪些重要的更新?本版指南的发布对高血压的临床诊治有哪些重要意义?
陈鲁原教授:与《中国高血压防治指南2018年修订版》(以下简称2018版指南)相比,《中国高血压防治指南(2024年修订版)》(以下简称2024年新版指南)有以下几个特点:
1、2024新版指南增加了近50%的篇幅,2024版指南约14万字,而此前2018版指南约7万多字。
2、2024新版指南框架有所拓宽,增加至15个章节,而2018版指南共有9个章节。
3、2024年新版指南内容更为丰富,如第8章“合并心脑血管疾病等临床情况的高血压”,该章节共纳入13种疾病,其中新增“抗肿瘤治疗与高血压”及“高血压与免疫系统疾病”等内容。
4、2024年新版指南细节更详尽,如第10章“继发性高血压”章节中大幅度更新了“肾实质性高血压”、“阻塞性睡眠呼吸暂停综合征”及“原发性醛固酮增多症”等内容。“血压测量”在2018版指南隶属于“诊断性评估”章节,而在新版指南中独立为第3章节,同时2024版指南还新增第6章“特殊表型”和第13章“高血压的互联网医疗”等章节。
《中国高血压防治指南(2024年修订版)》共有60多名专家参与撰写,超过110名专家参与了20多场研讨会。同时,这版指南纳入了中国最新的随机对照研究结果,参考文章多达765篇,超过36%的参考文献第一作者为中国学者,这些重要的更新让这版指南接近于一部关于高血压学科的百科全书。
因此,《中国高血压防治指南(2024年修订版)》是一部具有中国特色、与时俱进、独具创新、兼具教育性和实用性的指南。其发表的意义在于:这部指南将在我国高血压和慢性疾病管理及基层指南撰写、临床路径制定、医保政策实施等多个方面发挥重要作用。
巢内神经学界:2024新版指南中开辟一个专门章节系统论述血压测量,您能介绍一下指南所提及的常见血压测量方式及目前新的血压测量技术的应用吗?
陈鲁原教授:
一、常见的血压测量方式
血压测量是评估血压水平、诊断高血压以及观察降压疗效的根本手段和方法,常见血压测量方式包括:诊室血压、家庭血压和动态血压。
诊室血压测量特点:我国高血压患者人数众多,各地就诊条件差别较大,许多患者的诊疗时间都比较短,因此很难在医院门诊进行规范化的诊室血压测量。由于测量不准确,血压值被高估较常见,也易导致高血压的过度诊断和过度治疗。同时,诊室血压不能排除白大衣高血压和隐蔽性高血压,基于诊室血压测量的局限性和我国医院门诊难以做到规范化血压测量现实问题,2024年新版指南首次提出诊室血压、家庭血压和动态血压均可进行高血压的诊断,这是对高血压的诊断的重要修改意见,影响十分重大深远。
诊室外血压测量特点:诊室外血压测量如能遵循操作的规范细则实行,测量结果则更加客观及真实,也便于确定高血压的临床分型利于进行分类管理。如夜间高血压、清晨高血压、白大衣高血压、隐蔽性高血压,显然是诊室血压无法进行诊断的。新版指南指出:诊室血压到目前为止仍然是诊断高血压、进行血压水平分级以及观察疗效的常用的方法(Ⅰ,A);应尽可能进行诊室外血压测量,确诊高血压,识别白大衣性高血压与隐蔽性高血压,评估降压疗效,诊断难治性高血压(Ⅰ,C)。
家庭血压测量特点:家庭血压测量的优势是可提高患者的治疗依从性。经常在家里定期测量血压的患者,治疗依从性比每个月或三个月看一次门诊的患者高,家庭血压测量结合远程的血压监控如智能手机应用程序(app)能够提供额外的优势。目前,当务之急是尽可能配备或改装能够自动上传测量结果的智能电子血压计,这样才能够和互联网沟通,实行远程血压监测。希望相关的政府卫生主管部门付出相应的努力,媒体也应进行大力宣传。
二、目前新的血压测量技术
目前新的血压测量技术主要有两种:一种是自动诊室血压测量,一种是可穿戴设备的血压测量。
自动诊室血压测量特点:自动诊室血压测量属于医院门诊的血压治疗,患者在相对独立没有医生护士值守的空间中,在人机对话的模式下使用上臂式电子血压计,自我操作完成整个血压测量过程。研究显示自动诊室的血压测量数据,明显低于常规诊室血压测量,因患者测量过程中没有医护人员的干扰,一定程度可减少白大衣效应。
但因自动诊室血压测的血压值和诊室测得的血压值可能不一致,未来还需开展相应的临床研究,建设自动诊室测量系统,以有效的解决诊室血压测量的规范化问题,并在全国范围内推广应用。据我所知,目前国内江浙沪及广东福建等东部地区,省一级医院的门诊一般都配置自动诊室血压测,但中西部地区则较少配置,未来需要政府的投入及进一步的推广。
可穿戴式设备血压测量的特点:袖戴式血压测量方法从1896投入使用至今已有140多年历史,但因其充气、放气的方式的方式可能会令患者感觉不舒服和不方便,也易导致患者在检查时紧张。目前,可穿戴新的血压测量模式诞生,包括智能手表和智能手环,通过手机的传感器和算法测量血压,还有特殊的电子贴膜等设备。国内还有一款腕表的认证研究显示符合美国医疗器械促进协会、欧洲高血压学会、国际标准组织标准,也通过了国家医疗器械二级注册,可用于日常血压监测。
可穿戴血压测量是一种全新的血压测量模式,如果用于高血压的诊断和疗效评估,还需要进行广泛的应用性研究,确立血压的正常值(如血压正常值可能不是<140/90mmHg)和分级的依据,所以应用于临床有待时日。
巢内神经学界:2024版《指南》提出了高血压治疗的分级、分期、分型的新理念,您能简单介绍一下这些新理念吗?
陈鲁原教授:2018版指南只有高血压的分级、分期,2024年新版指南又提出了分型。
高血压的分级:美国和中国台湾地区基于简单、实用等特点将高血压分为1、2级,而我国采用正常血压、正常高值和高血压进行血压水平分类,并根据诊室血压水平进一步将高血压分为1级、2级和3级(详见表1)。我国仍然保留了3级高血压(即血压≥180/110mmHg),是因为我国3级高血压的患者超2000万,这部分患者的诊断和干预策略与风险较低的1、2级高血压有着显著不同,需要特别关注这部分患者,并进行积极监测与治疗,避免发生靶器官损害及临床并发症。
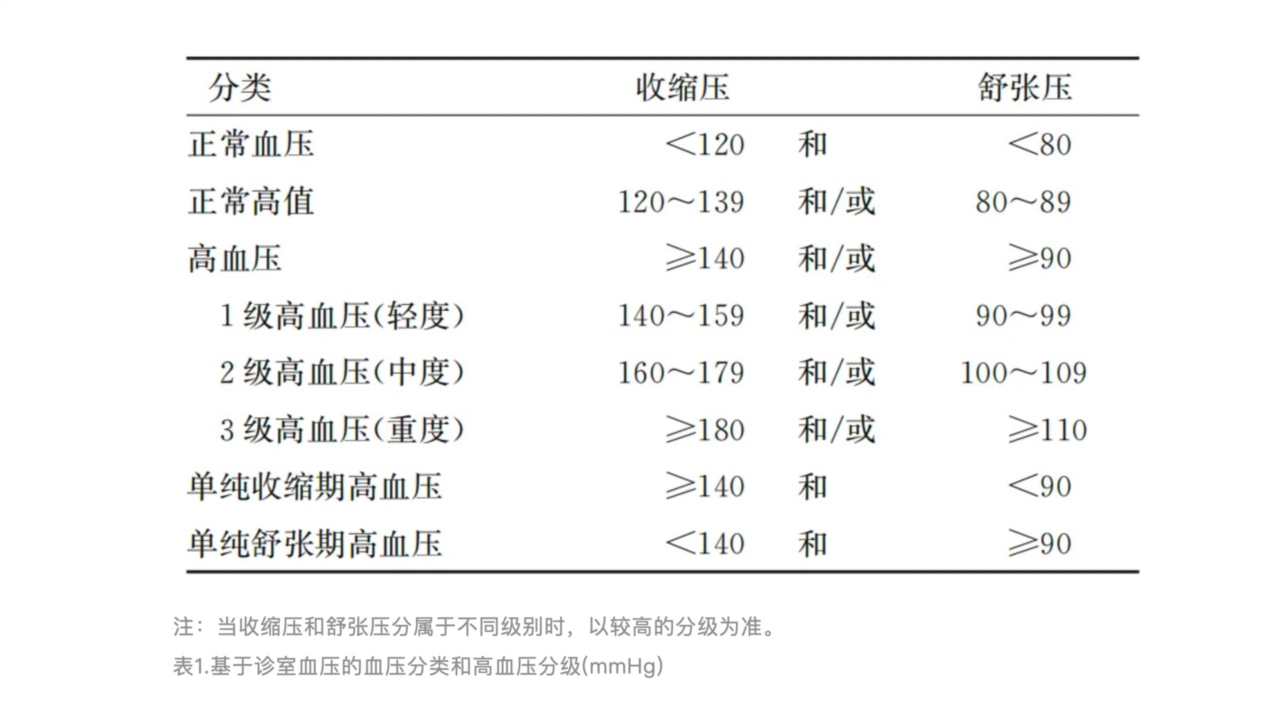
注:当收缩压和舒张压分属于不同级别时,以较高的分级为准。
表1.基于诊室血压的血压分类和高血压分级(mmHg)
心血管风险分层:根据血压水平、心血管危险因素、靶器官损害、临床并发症以及糖尿病和CKD等合并症进行心血管危险分层,分为低危、中危、高危和很高危4个层次。
高血压的分期:基于高血压的治疗策略,针对合并的危险因素、靶器官损害和临床并发症的相关治疗。包括:(1)高血压合并危险因素的处理:包括血糖控制、调脂治疗、抗血小板治疗、房颤的抗凝治疗、心率控制、降尿酸治疗等。(2)改善和逆转高血压靶器官损害:如左心室肥厚、蛋白尿、视网膜病变、下肢动脉的病变等。(3)改善临床并发症与合并症:如合并心脑血管疾病等临床情况的高血压。
高血压的分期是着眼于当前的风险,而高血压的分层则是预测患者未来10年内的风险,这两者有区别又有联系。所以,高血压分期的管理可提供更有针对性及更有效的个体化药物策略。
为什么要在分级、分期的基础上提出分型?新版的指南指出,高血压治疗应该遵循以下3方面的内容:(1)针对血压升高本身的降压治疗(分级);(2)针对合并的危险因素、靶器官损害和临床并发症的治疗(分期);(3)针对高血压的病因的纠正和治疗(分型)。
虽然中国有将近3亿的高血压患者,但血压升高的临床表现不尽相同,有些表现为某些特殊的类型。为此新版指南在第6章提出高血压的特殊表型:包括白大衣性高血压、隐蔽性高血压、清晨高血压、夜间高血压、单纯收缩期高血压(ISH)、单纯舒张期高血压。所以,在高血压分级、分期基础上进一步提出分型,有利于进行精准个体化治疗,这些新的治疗理念也是这版创新性指南的深度体现之一。
巢内神经学界:2024版《指南》推荐的降压治疗方法有哪些?有哪些新增的降压方式?
陈鲁原教授:高血压的降压治疗方法包括:生活方式改善、药物治疗以及器械治疗三部分。
一、治疗性生活方式干预
2024新版指南关于治疗性生活方式干预共推荐了8方面,如在生活方式的改善方面,2024版指南新增了高血压患者应保持健康的睡眠,改善睡眠障碍等内容。下面主要谈一下合理膳食的相关内容,主要包括得舒饮食、中国心脏健康饮食和辣膳食。
得舒(dietaryapproachestostophypertensionDASH)饮食是1997年美国国立卫生健康研究院为控制高血压,按照“富含水果、蔬菜、蛋白质,低脂、低糖、低盐”原则特定设计的饮食模式。其特点为食富含新鲜蔬菜、水果、低脂(或脱脂)乳制品、禽肉、鱼、大豆和坚果,少含糖饮料和红肉,其饱和脂肪和胆固醇水平低,富含钾镁钙等微量元素、优质蛋白质和纤维素。
得舒饮食主要来自西方,不一定适合中国国情,因此新版指南又推荐了中国心脏健康饮食,以中国川、鲁、粤、淮扬四大菜系为参照;建议高血压患者每天喝500-660ml牛奶,吃25克坚果;多吃含钾高的食物;每周吃5个鸡蛋及25种以上食物以保证饮食多样化。
通过对山东、江浙、广东和四川等地基线收缩压为130-159mmHg的265名参与者研究发现:在进行了4周中国心脏健康饮食后和未做饮食干预的对照组相比:采用中国心脏健康饮食者收缩压和舒张压分别下降了10mmHg和3.8mmHg,且这四种菜系之间没有差异。
第三种饮食模式为辣膳食,辛辣饮食可以减少盐的摄入。研究发现:每周吃辛辣食物的次数越多,收缩压、舒张压下降越明显。爱吃辣者较不爱吃辣者每天减少摄盐量2.5g,收缩压和舒张压较之分别低6.6mmHg和4.0mmHg。
二、药物治疗
1、高血压用药选择
在高血压药物应用的基本原则方面,新增了两条新的原则。
(1)降低风险:建议选择有证据支持可降低心血管疾病发病和死亡风险的降压药。如常见ARB在国内大概有8种药,但同一类药物并不是同一种药物,选择有证据支持的药物可降低相应的风险。
(2)服药时间:一般高血压患者通常应在早晨服用降压药。研究结果显示:与早上服药相比,晚上服用降压药并不能带来更多心血管获益。除非明确需要控制夜间血压升高,不应常规推荐睡前服用降压药。
2、常用降压药
2018年版中国高血压防治指南推荐的常用降压药包括CCB、ACEI、ARB、噻嗪类利尿剂和β受体阻滞剂,新版指南补充血管紧张素受体脑啡肽酶抑制剂(angiotensinreceptor-neprilysininhibitor,ARNI)为新的一类常用降压药。同时,ARNI已经被我们国家药品食品监督管理局正式批准,在国内广泛应用以证明是比较有效的降压药,并深受临床医生欢迎。
3、初始治疗是单药治疗还是联合降药治疗?
应根据患者的血压水平和心血管的风险来决定,90%以上的高血压患者是需要初始联合降压治疗,而不是用单药。1级高血压、<80岁/非衰弱的老年患者,也可考虑起始小剂量联合治疗。
4、中药的应用
2018版指南没有中医药应用的章节,2024年新版指南新增相应章节,提出对于正常高值血压的患者可以考虑单用或联合中药治疗。所谓正常高值,就是收缩压在130-139mmHg,舒张压在80-89mmHg正常高值的血压,且患者有一定的症状(如蛋白尿等)可给予中成药治疗。
对于正常高值血压需要药物治疗者以及1级高血压患者可以考虑应用具有平肝潜阳等功用且有循证证据的中成药,以改善高血压相关症状,并起到定的辅助降压作用,也可以作为常用降压药的联合用药。
三、高血压的器械治疗
高血压的治疗包括:生活方式改善、药物治疗和器械治疗,但器械治疗只是生活方式改善和药物治疗的重要补充,新版指南做Ⅱ类推荐。器械治疗的类型较多,2024版指南主要指肾动脉去肾交感神经治疗(RDN),包括经导管的射频能量和超声能量,以及局部酒精注射。
目前尚无法对患者接受RDN治疗的降压效果做出准确预估。推荐在尊重患者意愿的前提下,排除继发性高血压,作为药物难以控制血压或药物依从性差的高血压患者的辅助治疗手段。RDN需要在有丰富高血压诊治经验,能够进行继发性高血压病因鉴别的科室有序开展,并进行高血压诊治和操作技术培训。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]
