
无微不至|山东省立医院输卵管专病系列论坛

万吉鹏 妇科·副主任医师
山东省立医院
一、输卵管妊娠概述
(一)定义
异位妊娠(EctopicPregnancy)是常见的妇科急症,指的是受精卵在子宫体腔以外着床,习称宫外孕。常见的着床部位包括输卵管、卵巢、宫颈、阔韧带、腹腔脏器(如肝脏、脾脏)等。
(二)发病率
异位妊娠的发病率为2%-3%。近年来,异位妊娠的发病率有明显的升高趋势,可能与妊娠年龄的推迟、辅助生殖技术的推广应用以及性传播疾病发病率的增加有关。最常见的异位妊娠是输卵管妊娠。输卵管妊娠大约占所有异位妊娠的90%-95%。另外,随着辅助生殖技术的推广,还应特别警惕宫内、宫外同时妊娠的情况,其在正常妊娠中发生率为1/4000-1/30000,在IVF中约为1/100。
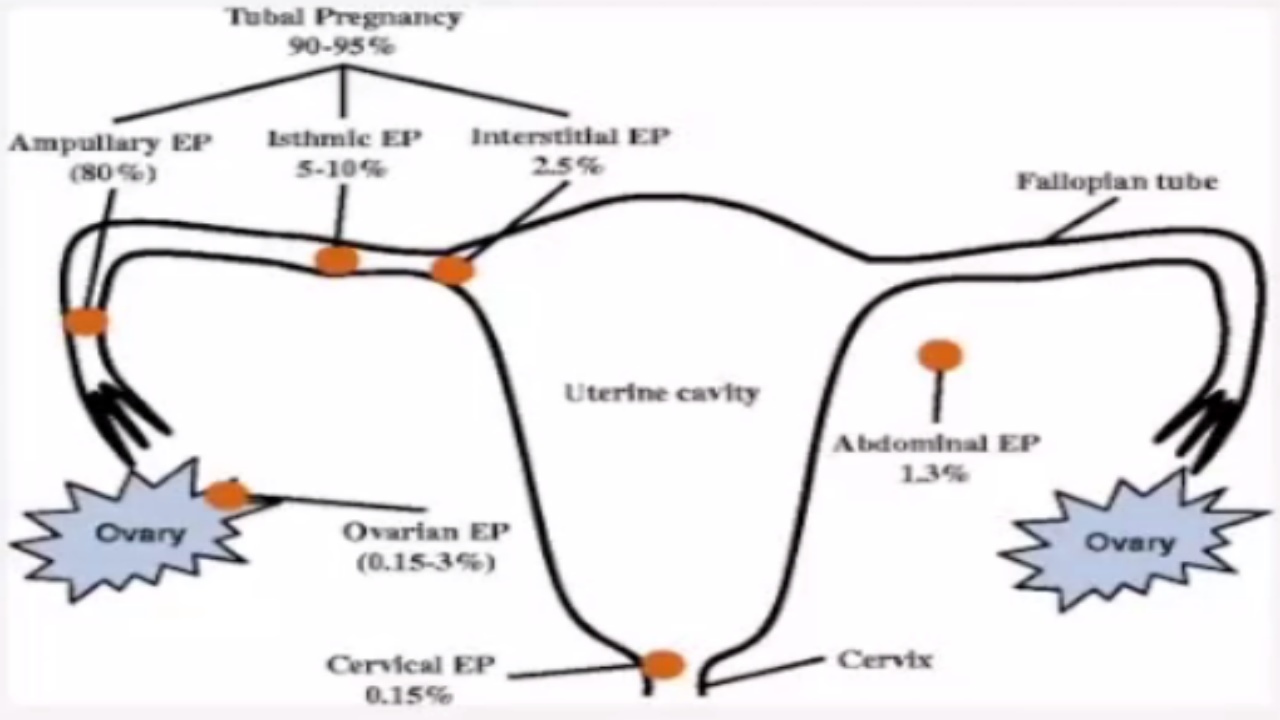
(三)死亡率
随着健康意识、医疗技术水平的提高,异位妊娠导致孕产妇死亡的情况已经非常少见。但是,异位妊娠仍然是早孕期孕产妇死亡的第一位原因。异位妊娠导致的孕产妇死亡占所有妊娠相关死亡的2.7%-6%,死亡的主要原因是失血性休克。
(四)高危因素
1.异位妊娠病史
如果患者既往有过一次异位妊娠病史,再次发生异位妊娠的概率大约是10%;两次异位妊娠病史,则再次发生异位妊娠的概率大约是25%。
2.盆腔炎病史
主要是由于盆腔炎会导致输卵管扭曲、解剖结构异常、痉挛,使胚胎无法正常到达宫腔内,从而导致异位妊娠。
3.辅助生育技术
4.输卵管手术史或发育不良
(五)输卵管妊娠结局
1.输卵管妊娠流产会导致继发性腹腔妊娠、陈旧性宫外孕等。
2.输卵管妊娠破裂会导致大出血,甚至危及患者的生命。
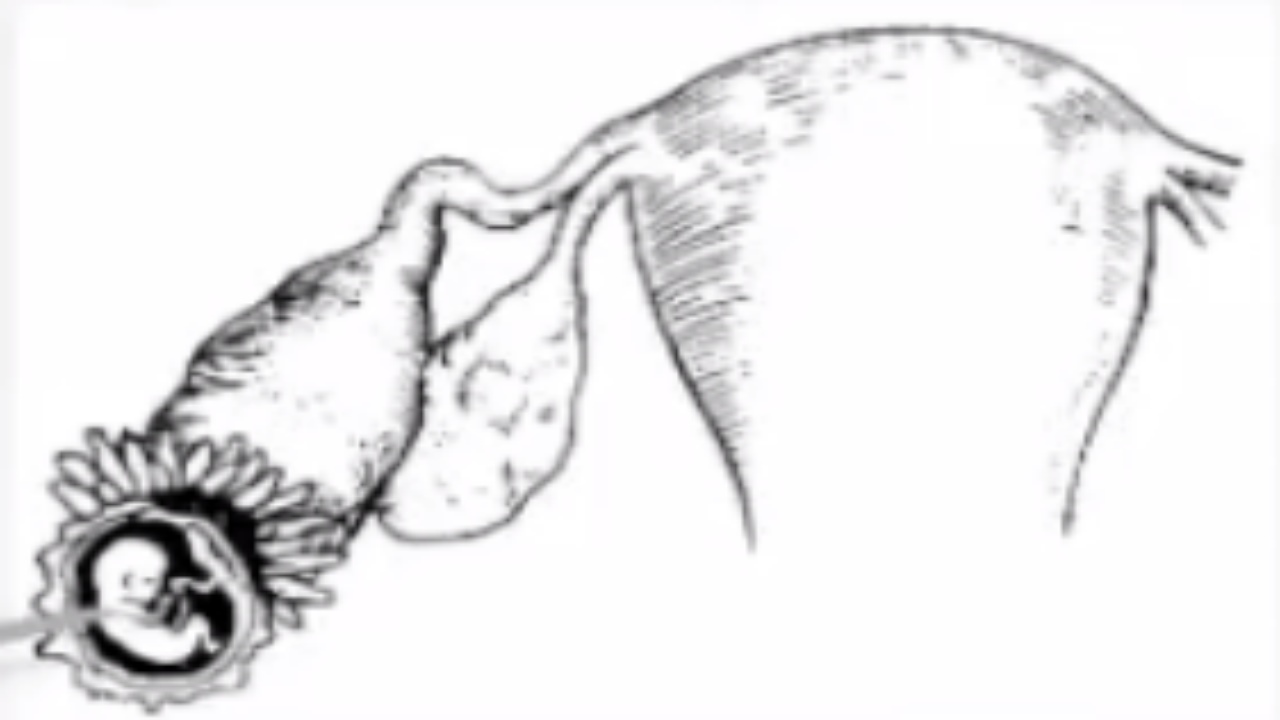
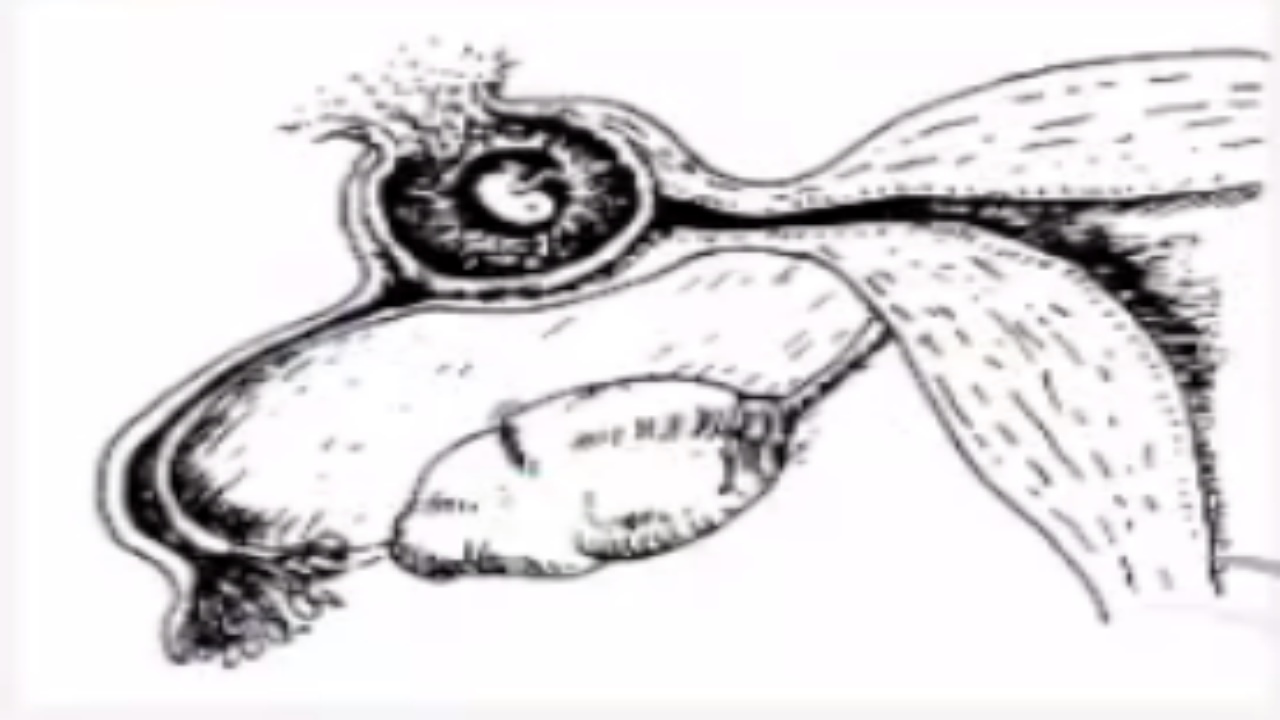
(六)再次妊娠的结局
1.与正常人相比,异位妊娠后再次异位妊娠的发病率会明显增加。
(1)发病率:4%-18.9%。
(2)影响因素:多次流产史、清宫史、盆腔炎性疾病史。
2.研究发现,异位妊娠后再次宫内妊娠时,不良妊娠结局的发病风险也会增加。主要包括早产、低体重儿、胎盘发育异常等。
二、输卵管妊娠的诊断与鉴别诊断
在临床上,输卵管妊娠虽然较为常见,但是误诊的情况也并不少见。先讨论两个误诊误治的病例:
病例1
停经40天,阴道少量流血2天。
30岁,已婚未孕,平素月经周期规律,30-32天;经期5-7天;下腹轻微胀痛;既往史无特殊。
辅助检查:β-hCG1621U/L;血常规无异常。
妇科超声:子宫内膜厚约0.7cm;左侧附件区出现不匀质低回声,大小约3.0×2.8cm,血流信号丰富,盆腔积液2.3cm,考虑异位妊娠。
初步诊断:异位妊娠;给予MTX80mgim。
48h后复查妇科超声提示:宫内见5×6mm孕囊样回声。
病例2
停经44天,阴道少量流血7天。
37岁,已婚已孕,平素月经规律,25-29天;一周前出现少量阴道流血伴下腹轻微痛,无明显恶心、呕吐;既往史:左侧输卵管保守治疗病史。
辅助检查:β-hCG2639mU/mL;血常规无异常。
妇科超声(经阴道):子宫内膜厚约0.8cm;左侧附件区探及一囊实性团块回声,大小约2.0×1.5cm,边界清,内回声不均,可见一壁厚囊性回声,大小约0.5×0.7cm,盆腔积液3.5cm,考虑异位妊娠。
初步诊断:异位妊娠。
腹腔镜检查:左侧输卵管壶腹部稍膨大,直径约1cm;左侧卵巢内见一囊实性包块。台下与家属充分沟通,要求切除左侧输卵管。
术后病理检查:左侧卵巢黄体囊肿;左侧输卵管内未见典型绒毛组织。
术后10天,复查妇科超声提示:左侧宫底肌层内见一高回声光团,大小约2.5×1.9cm,外突,边界清,中央可见一囊性暗区,大小约1.1×0.5cm,考虑间质部妊娠。
(一)输卵管妊娠常见误诊原因
1.过分依赖单一辅助检查(hCG、超声),缺乏连续检测。对于病情稳定的患者,建议间隔48小时,再次进行检测。
2.病史询问不详细(尤其是月经史和性生活史)、患者隐瞒病史。
3.内科医师以及急诊医师对停经、异常阴道流血认识不足。
4.对采取长效避孕措施的妇女发生异位妊娠的认识不足。特别是放置宫内节育器的妇女。
(二)临床表现
1.常见症状
停经、腹痛、阴道流血。
2.其他症状
乳房胀痛、胃肠道症状、头晕、晕厥、肩部放射痛、阴道组织物排出、肛门坠胀感及排便困难等。
3.常见体征
附件区压痛、腹部压痛、宫颈举摆痛。
4.其他体征
面色苍白、腹胀、体位性低血压等。
(三)辅助检查
1.生化检查—hCG
(1)人绒毛膜促性腺激素:单一血清hCG无法判断妊娠部位及活性。
(2)第一次hCG测定后间隔48h重复测定,后续检测时机根据血清hCG变化曲线相隔2-7d。
(3)血清hCG变化趋势:正常宫内妊娠血清hCG间隔48h最低增幅取决于初始hCG值。如果低于最低增幅,应高度怀疑宫外孕。
初始hCG值<1500U/L:最低增幅49%;初始hCG值1500-3000U/L:最低增幅40%;初始hCG值>3000U/L:最低增幅33%。
(4)M4风险预测模型:主要是根据hCG的初始值、间隔48h的数值,做出的一个回归分析。可鉴别宫内孕和异位妊娠,敏感度和特异度优于hCG比值、孕酮等。此外,还可预测不明部位妊娠患者的妊娠结局。

(5)M6风险预测模型:基于M4模型进行改进,能够更好的预测EP。首先根据孕酮的水平,分为高风险和低风险。再把高风险人群,依据M4风险预测模型,做进一步分类。
2.超声检查
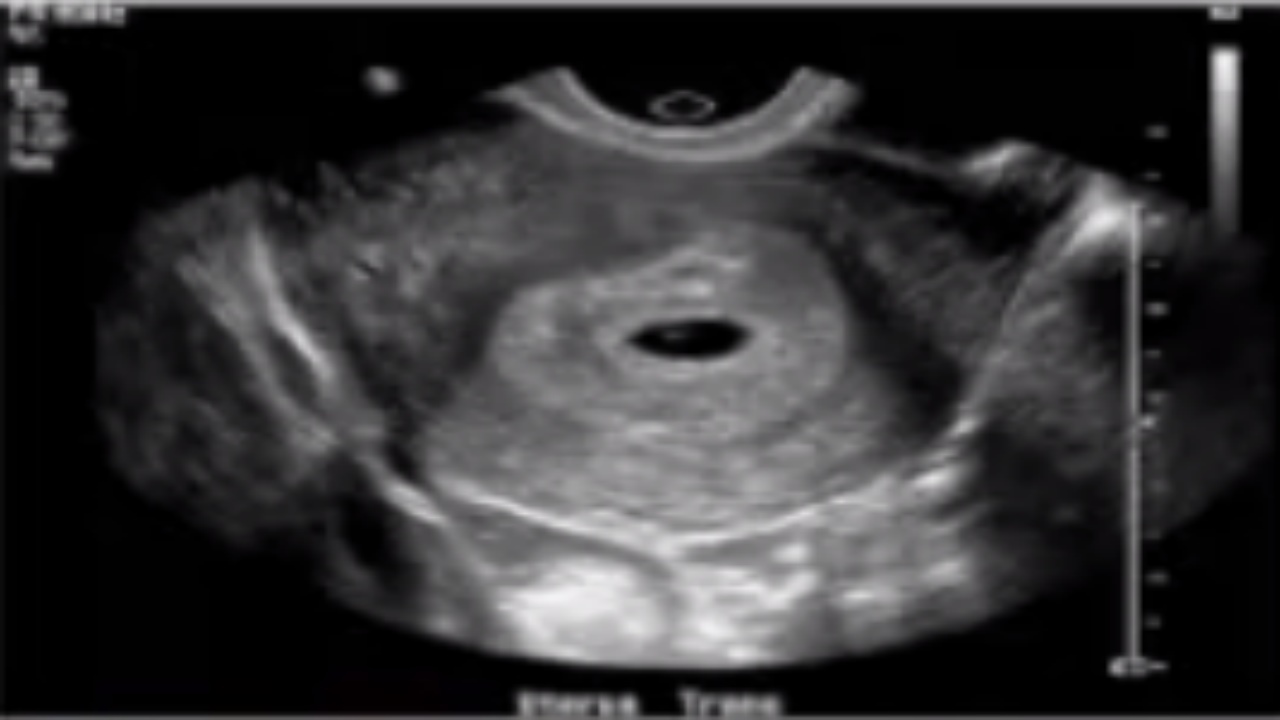
(1)首选经阴道超声。经腹超声容易受腹壁脂肪厚度、腹部脏器、肠内容物等影响。
(2)典型影像:宫腔内未见妊娠囊,附件区含有卵黄囊和(或)胚芽的孕囊。此外,如果在附件区发现胎心,则可直接诊断。
(3)特征影像:独立于卵巢的附件区低回声肿块,子宫直肠凹/盆腔积液。
(4)诊断效能:敏感度87.0%-99.0%,特异度94.0%-99.9%;与超声医师的经验密切相关。
3.超声+hCG
(1)血清hCG超声阈值指的是出现宫内妊娠后,血清hCG的最低数值。ACOG将血清hCG超声阈值设定为3500U/L。
(2)血清hCG超声阈值+子宫内膜厚度:血清hCG超声阈值≥1500U/L+子宫内膜厚度<10mm,应高度怀疑异位妊娠。
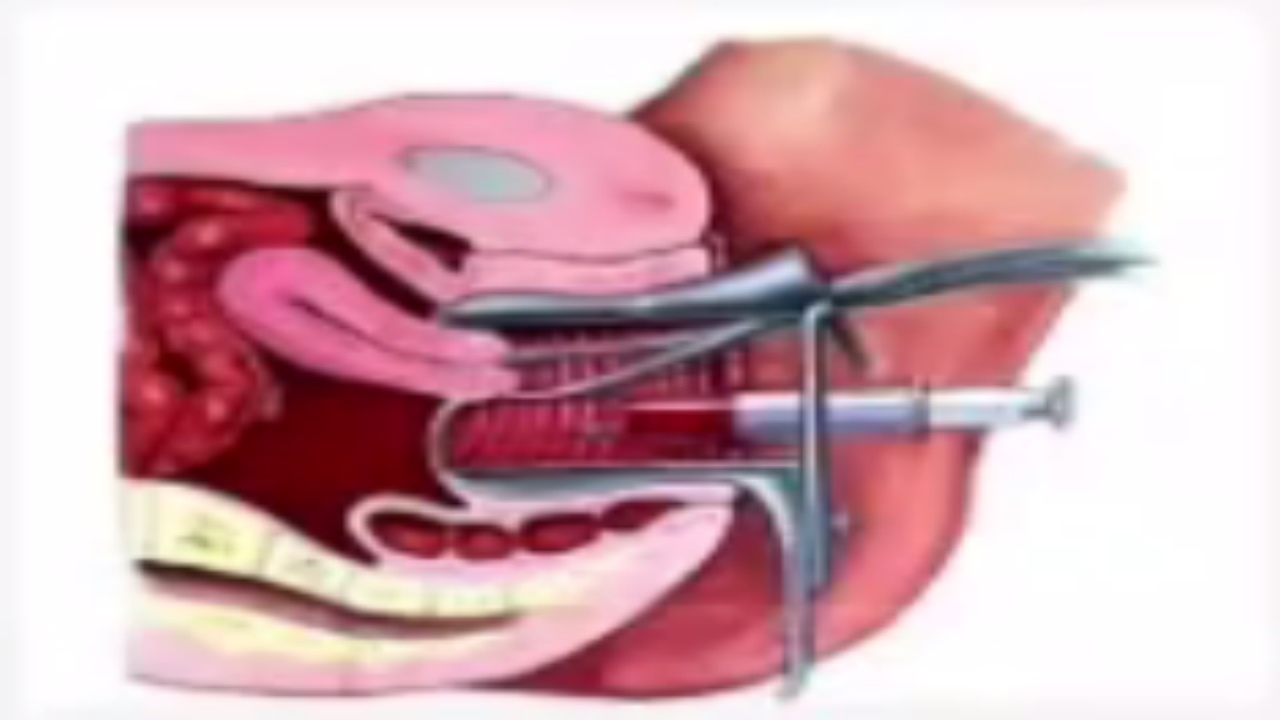
4.后穹窿穿刺
如果后穹窿穿刺发现不凝血,说明存在内出血,则手术指征较为明确。
(四)鉴别诊断
1.自然流产或不全流产。
2.宫内、宫外同时妊娠。
3.黄体破裂。
4.卵巢囊肿。
5.急性阑尾炎。
6.消化系统疾病。
(五)小结
1.腹腔镜不再是诊断异位妊娠的金标准。
2.可疑异位妊娠患者首选经阴道超声诊断方法。
3.连续经阴道超声检查和(或)血清hCG测定可辅助诊断。
4.单独血清hCG水平无法明确妊娠部位,需要连续监测明确诊断。
5.血清孕酮水平无法诊断异位妊娠。
三、输卵管妊娠的期待及药物治疗
(一)期待治疗
1.定义
患者在被确诊异位妊娠后,在一定时期内不采取药物或手术治疗,仅临床随访,密切关注病情变化。研究证明,大约1/3的输卵管妊娠可以通过期待治疗,取得满意的治疗效果。
2.适应证
(1)血流动力学稳定,无破裂、内出血的证据。
(2)血β-hCG<2000U/L且持续降低。
(3)经阴超声:输卵管妊娠肿块平均直径不超过35mm且未见胎心搏动。
(4)患者知情同意,随诊可靠。建议住院观察。
3.成功率
(1)血清β-hCG值高低是异位妊娠期待治疗能否成功的决定性因素。
(2)当患者出现下列转归情况,则表明期待治疗取得理想效果:
①患者腹痛、阴道流血症状完全停止。
②血清β-hCG下降:建议第2、4、7天复查β-hCG,如果每次复查β-hCG较前次降低15%或以上,则于第2周开始每周复查1次β-hCG,直至降为正常。
③超声检查显示其妊娠包块逐渐缩小、钙化或消失。
病例3
IVF-ET术后34天,下腹隐痛10+天。
28岁,已婚未孕,平素月经周期不规律,14-60天;34天前行IVF-ET移植术,现口服黄体酮、阿司匹林等治疗中。10天前出现下腹轻微胀痛,无明显恶心、呕吐,无发热及腹泻;既往史无特殊。
辅助检查:β-hCG:6004mIU/mL(2021.10.04)
妇科超声(经阴道):子宫内膜厚约1.1cm;左侧附件区探及一厚壁囊性暗区,大小约1.9×1.5cm,内可见卵黄囊样回声,盆腔积液0.9cm,考虑异位妊娠。
初步诊断:异位妊娠、IVF-ET术后。
患者拒绝手术以及药物治疗,要求期待观察。
复查β-hCG:4271mIU/mL(2021.10.06);β-hCG:1605mIU/mL(2021.10.08);β-hCG:275mIU/mL(2021.10.11)。
(二)药物治疗—MTX
1.适应证
(1)排除宫内妊娠。
(2)血流动力学稳定。
(3)输卵管妊娠未破裂,无明显腹腔内出血。
(4)血清hCG≤1500-5000U/L。
(5)输卵管肿块<35-40mm、未见心管搏动。
(6)无药物禁忌证,具备随访条件。
2.绝对禁忌证
(1)免疫缺陷。
(2)中度至重度贫血。
(3)白细胞减少或血小板减少。
(4)对MTX过敏。
(5)活动性肺部疾病。
(6)消化性溃疡。
(7)肝功、肾功障碍。
(8)宫外孕破裂、血流不稳定。
3.用药方案
(1)主要包括单剂量方案、二次剂量方案、多剂量方案。
(2)目前对最佳的MTX治疗方案没有达成共识。
(3)MTX治疗后需连续监测血清hCG水平直至正常非孕水平,一般需要2-4周,最长可至8周,失败率大约在25%-30%。
4.治疗副反应
(1)严重副反应:骨髓抑制、肺纤维化、非特异性肺炎、肝硬化、肾功能衰竭、胃溃疡等。
(2)常见副反应:胃肠道反应、肝酶暂时升高等。
(3)少见副反应:脱发、肺炎等。
5.再次妊娠
(1)间隔时机:最后一次剂量后,至少3个月。
(2)MTX不会对后续妊娠结局或卵巢储备功能产生不良影响。
(三)药物治疗—来曲唑
Levelofβ-hCGatdifferenttimesbetweenthethreeectopicpregnancygroups.

将患者分为三组,分别为腹腔镜组、甲氨蝶呤组、来曲唑组。结果发现来曲唑组患者的β-hCG水平下降更快。但与MTX组相比,并没有统计学意义。
来曲唑是芳香化酶的抑制剂,可抑制雌激素的产生,干扰孕酮的生理学作用,从而达到治疗效果。而且不具有MTX的毒副作用。由于临床研究数据较少,其具体的治疗效果还需要进行进一步的验证。
(四)药物治疗—无水乙醇绒毛靶向治疗异位妊娠
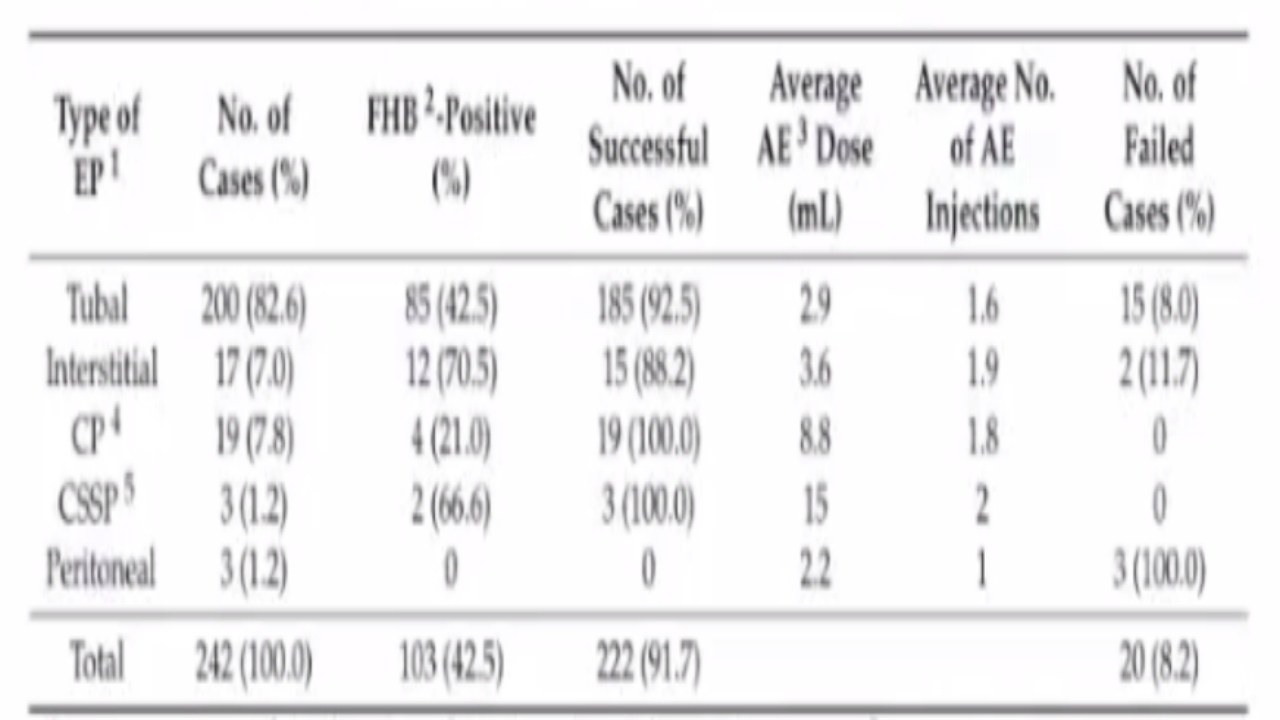
无水乙醇的使用量很少,不会对患者造成严重的副反应。主要是将无水乙醇注射在胚胎周围,可以杀死绒毛。此外,5-FU、天花粉等药物也具有一定的治疗效果。
四、输卵管妊娠的手术治疗
(一)围手术期处理
1.术前状态评估,积极干预。
2.早期识别、积极救治、减少不良事件的发生。
3.年轻患者居多,隐匿性失血性休克。
4.充分备血。
(二)手术方式
1.手术方式主要有输卵管切除术、输卵管造口术。
2.ACOG指南建议
(1)如果患侧输卵管损伤严重或创面出血活跃时,首选输卵管切除术。
(2)有生育要求且对侧输卵管正常者,可考虑行输卵管切除术。
(3)有生育要求、探查对侧输卵管异常、行患侧输卵管切除后可能造成不孕时,可考虑输卵管造口术。
(4)输卵管造口术后需定期监测hCG直至正常范围;如未完全清除滋养细胞,可考虑预防性使用甲氨蝶呤,减少持续性宫外孕的发生。
3.NICE指南建议
(1)如果对侧输卵管正常且无不孕相关因素,首选输卵管切除术。
(2)若行输卵管造口术,需告知术后每周复查血hCG直至正常范围,其中约1/5患者仍需进一步治疗(包括甲氨蝶呤或输卵管切除术)。
4.中国专家共识
(1)当输卵管损伤严重、手术部位有明显出血的情况下,输卵管切除术是首选手术方法。
(2)有生育要求患者,如果对侧输卵管正常,也可以考虑输卵管切除术。
(3)既往有异位妊娠史、一侧输卵管损伤、腹部手术史、盆腔炎性疾病史的患者,行输卵管造口术后的自然妊娠率高于行输卵管切除术者,故对侧输卵管有损伤且有生育要求的患者可考虑输卵管造口术,若切除输卵管则需要行辅助生育技术受孕。
5.选择何种手术方式,主要根据患者对侧输卵管的情况、既往病史等,进行综合性判断。
2014年在lancet杂志上发表的一项随机对照研究,主要研究输卵管切除术、输卵管造口术对持续性宫外孕的发病风险以及对再次妊娠的影响。研究结果发现,输卵管造口术组患者术后持续性宫外孕的发病风险明显高于输卵管切除术组。两组患者再次妊娠时,发生异位妊娠的概率没有差别。因此,输卵管造口术并不增加重复性输卵管妊娠的发病风险。
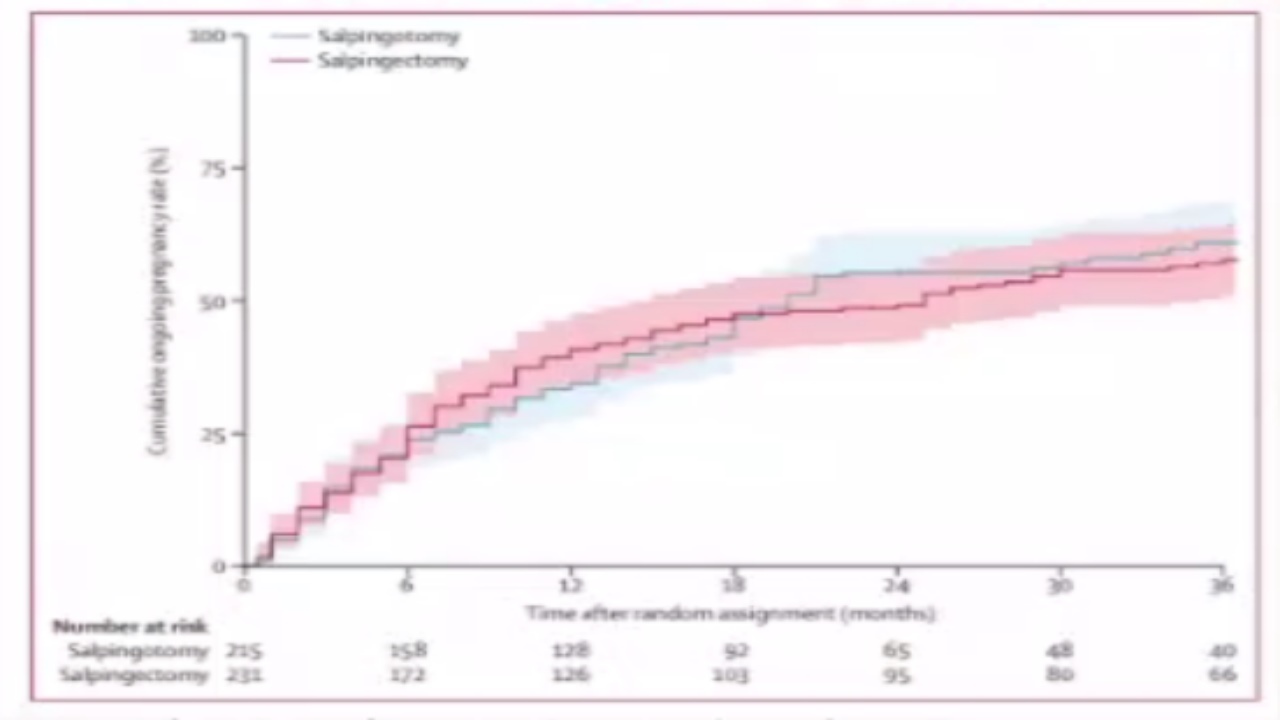
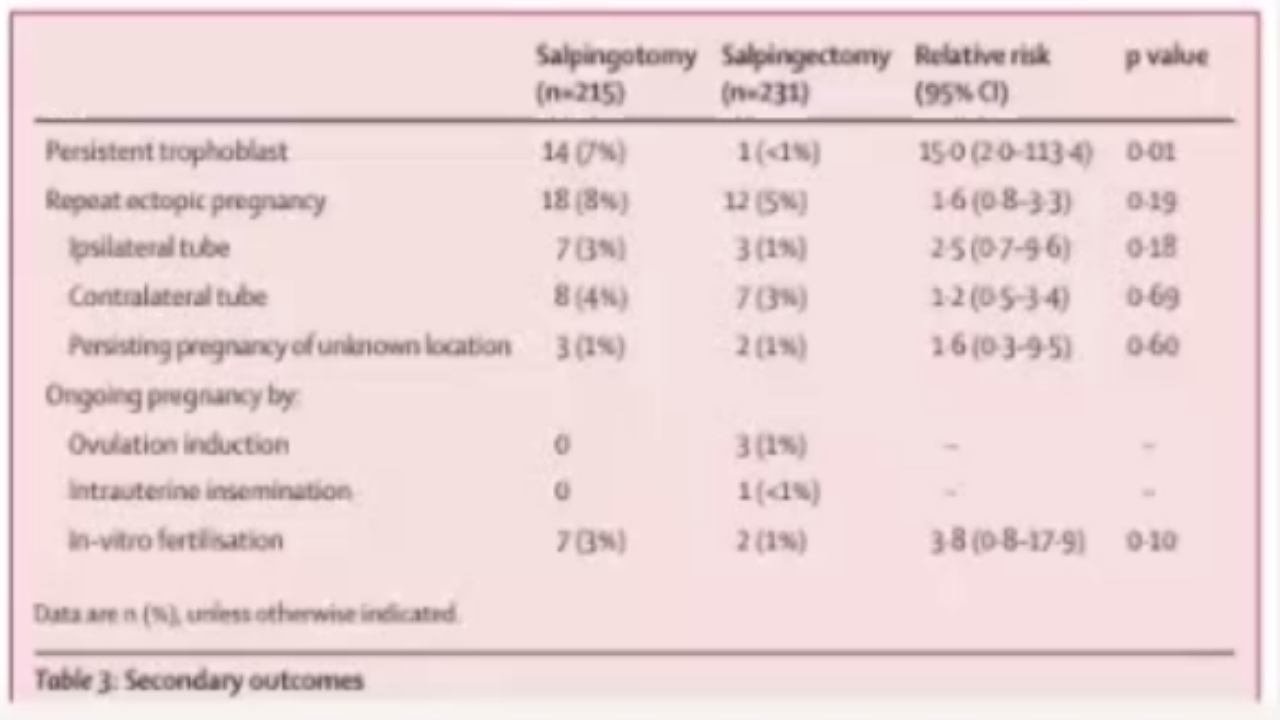
(三)术后管理—持续性宫外孕
1.异位妊娠初次治疗未能完全清除滋养细胞、治疗后血清hCG水平持续不降或升高。
2.发生率为3.9%-11.0%。
3.高危因素
术前血hCG水平>3000U/L;术前血hCG水平快速上升。
4.预防
若考虑异位妊娠切除不完整,预防性肌注单剂量MTX治疗;手术中应充分清洗;输卵管应切除彻底,避免残留;切除输卵管放入取物袋中完整取出。
(四)输卵管妊娠的术后管理
1.手术后远期输卵管功能的评估—输卵管检查手段,主要包括子宫输卵管造影、输卵管通液、腹腔镜检查。
2.目前,对行子宫输卵管造影的检查时间尚未形成统一意见。在手术过程中,可以进行子宫输卵管造影检查。对于手术前做输卵管通液检查,应警惕患侧输卵管妊娠破裂、出血等。
五、总结
1.输卵管妊娠是最常见的异位妊娠。
2.输卵管妊娠的诊断中,应注意连续进行β-hCG以及超声检查。
3.1/3的异位妊娠患者可行期待治疗。
4.输卵管造口术后再次异位妊娠的发病风险并不增加。
5.患侧输卵管切除不影响卵巢储备功能。
参考文献



专家简介

万吉鹏
山东第一医科大学附属省立医院副主任医师
医学博士,博士后,硕士研究生导师
齐鲁卫生与健康杰出青年人才
首届“山东省立医院青年英才”
山东省医学会计划生育分会秘书
山东省妇幼保健学会妇科肿瘤分会常委
荣获全国妇幼健康科学技术奖一等奖1项,山东省科技进步二等奖1项
第一作者、通讯作者(含共同)发表SCI论文6篇
主持国家自然科学基金1项、山东省自然科学基金1项、山东省重点研发计划1项、山东省医药卫生科技发展计划1项、济南市科技发展计划1项
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

精彩回放

第五期:输卵管妊娠相关答疑
在“输卵管妊娠的诊疗进展”的授课后,万吉鹏医生解答了相关问题。
