
瘤声机| 浙江大学医学院附属第二医院妇科学术交流会

黄秀峰 妇科·主任医师
浙江大学医学院附属妇产科医院
一、诊断
1.内异症的诊断延迟问题
世界各国的相关研究数据显示,内异症存在严重的诊断延迟现象。内异症诊断延迟的国际定义为:从出现疼痛到手术确诊为内异症的时间常发生延迟。痛经是内异症最常见的临床表现之一,在中国,90.5%的内异症患者出现痛经后未立即就诊,导致延误诊断。还有临床数据显示,约75.2%的内异症患者曾被误诊为其他疾病,如有些患者因表现为便血、尿血、腹泻、腰痛等,被误诊为肛肠疾病、泌尿系疾病、恶性肿瘤等,而在其他学科接受治疗时发现为内异症。
年轻患者延误诊断通常为疾病认识不足,包括年轻女性对子宫内膜异位症症状的认识不足、或患者不愿考虑手术干预、医生未能考虑子宫内膜异位症的诊断、或经验性治疗等。而青春期患者由于症状表现不同、疼痛模式不同等,延误诊断原因则更为复杂。
2.青春期内异症诊断要点
与成年女性相比,青春期内异症女性开始疼痛时间距初潮时间较接近,疼痛时会感到恶心,出现尿频症状。从临床特征方面看,青春期盆腔子宫内膜异位症患者临床特征分析(Ⅰ/Ⅱ期vsⅢ/Ⅳ期)的相关研究发现,Ⅲ、Ⅳ期组患者的平均年龄、延迟诊断时间大于Ⅰ、Ⅱ期,痛经发生率及彩超诊断准确率高于Ⅰ、Ⅱ期,合并生殖道畸形率低于Ⅰ、Ⅱ期。
青春期和成年内异症患者在病变特征方面存在差异:大多数青少年患者都有腹膜缺损,以及白色、纤维性和/或透明的病变;卵巢、色素沉着和出血性病变较少被发现;而成人褐色粉末烧伤病变更常见。相关研究显示,青春期内异症患者的疾病分期与非青春期患者无显著性差异。超声检查相关研究则发现,青春期女性接受盆腔超声检查,内异症检出率为13.3%。
在对青春期患者进行询问病史和体格检查时要注意以下相关事项:①最好在父母和监护人的陪同下完成病史询问;也可通过单独询问患者或陪护人获得有价值的信息,应与患者建立融洽的关系,让其参与决策;②由于盆腔疼痛导致的学校或工作缺勤是子宫内膜异位症的一个特征;③盆腔疼痛可能是周期性的,也有可能不是,可伴有恶心,有时对止痛药或口服避孕药没有反应;④应特别注意偏头痛史和哮喘史;⑤了解患者泌尿道症状,包括排尿困难和尿频;⑥初潮年龄较早应关注;⑦尽量温和地进行检查,以最大化降低患者的不适和焦虑感;⑧如果有过性生活且同意内窥镜检查,应使用儿童内窥镜;⑨患者同意后开始检查,最好有父母等陪伴;⑩如果使用手指检查,应尽量采取单个手指,减少患者的不适感。
二、治疗
内异症的治疗措施应综合考虑年龄、生育要求、症状的严重性、既往治疗史、病变范围、患者意愿等多种因素,坚持个体化治疗原则,选择合适的治疗手段。目前主要的治疗方法有手术治疗、药物治疗、介入治疗和中药治疗及辅助治疗。
1.手术治疗
手术治疗是目前治疗内异症的基本手段,青春期患者多采取保守手术、保留生育功能。目前认为,对青少年内异症患者予以腹腔镜检查确诊的同时予以治疗。具体的手术方式与成人内异症手术无差别,尽可能切除囊肿,电烧灼小的内膜异位症病灶,分离粘连带等,尽最大可能保留生育功能。无生殖道畸形患者采用保守性子宫内膜异位囊肿剥除或病灶切除、电凝,保留正常卵巢组织;合并梗阻性生殖道畸形患者采用畸形部位切除、整形、修补,恢复正常解剖结构。
2.长期管理和药物治疗
中国指南推荐:青春期子宫内膜异位症应长期管理,长期管理的目标包括控制疼痛、保护生育、预防复发。青少年内异症主要的问题是疼痛和卵巢囊肿。疼痛的控制以药物治疗为主,药物选择应考虑青少年的发育特点。青少年内异症患者的卵巢子宫内膜异位囊肿手术方式首选腹腔镜手术,但要注意掌握手术指征。建议青少年内异症患者每6个月随访一次,随访内容应包括疼痛控制情况、药物副作用、超声检查、肿瘤标志物、同时应对青少年患者及其家属进行健康教育。
子宫内膜异位症疼痛治疗实践要点:现有用于子宫内膜异位症的激素化合物均为对症治疗药物,不能治愈;对于未计划妊娠的女性,应计划长期治疗;用于治疗子宫内膜异位症的药物具有不同的安全性和耐受性特征及花费,但对疼痛的缓解程度没有差异;低剂量口服避孕药和价格便宜的孕激素药物应被视为一线药物;高成本药物仅用于一线治疗效果不好或者不能耐受的情况。
(1)孕激素
多年来,孕激素在国际指南/共识作为一线推荐用于内异症管理。地诺孕素作为高效孕激素是推荐药物,给药方便,效果和GnRHa相媲美(起效时间),对其他代谢影响非常小,但长时间应用部分患者会出现低雌激素状态和乳腺症状,也有一些阴道异常流血的报道,均需临床医生注意和给予适当的管控方案。地屈孕酮是青春期内异症患者可选的孕激素,能够显著减少月经出血量和出血时间,全周期和后半周期疗法对于缓解痛经有较好的效果。地屈孕酮治疗期间不影响双相模式、不干扰正常排卵(≤30mg/天时),无雌激素、雄激素或无糖皮质激素作用,安全性佳,不良反应少。
(2)口服避孕药
口服避孕药作为一线推荐药物,有一定雌激素量,适合年轻患者,能形成规律月经,年轻患者血栓风险概率低,且买药和给药方便。但也有研究认为,口服避孕药可能增加DIE风险。
(3)GnRHa
GnRHa是二线推荐药物,因会导致低刺激素状态和骨质丢失,青春期患者要慎重,治疗过程中可进行反向添加治疗,同时需考虑费用问题和给药方式。
(4)药物组合治疗
在临床医疗工作中,针对患者不同的病情和药物反应,可进行药物组合治疗,此时需要考虑多方面的问题,包括多种药物间如何进行间歇使用、怎样把握和寻找药物间的平衡点以及和机体的反应,同时还要考虑经济费用和患者感受,而且由于盆腔子宫内膜异位症常常合并子宫腺肌症,因此,临床医生应重视子宫腺肌症合并存在时的早期诊断和治疗问题。
三、热点问题
(一)无症状腹膜型内异症是否需要治疗
1.不建议对无症状女性进行腹腔镜检查
由于腹腔镜检查的治疗成本高,相关研究也证实腹腔镜手术与ART妊娠率无差异,所以,目前,ASRM不建议对无症状女性进行腹腔镜检查,意大利ETIC也不支持对病因未明确的不孕患者常规进行腹腔镜检查。对于无症状的子宫内膜异位症患者,也未发现有确定手术时机的研究。
2.腹膜型EM合并不孕是否处理存在争议
中国指南指出,通过腹腔镜诊断为Ⅰ/Ⅱ期EM,而EPI评分5分以上的患者,建议切除异位病灶后,35岁以下者可监测排卵下自然试孕6个月,如果未孕,建议行促排卵加IUI,35岁以上者,可试孕3-6个月,或直接行促排卵加IUI,仍未孕者尽快实施IVF。2019年意大利专家共识不建议对没有盆腔症状的不孕妇女进行腹腔镜探查及处理其腹膜表浅病灶。ESHRE指南中推荐,对于Ⅰ/Ⅱ期EM不孕患者,临床医生应该进行腹腔镜治疗(切除或消融内异症病灶),包括粘连分解术,而不是只进行诊断性腹腔镜检查,以增加自然妊娠。有研究发现,20%-25%的内异症患者并无症状,这些未诊断的内异症不孕患者将被诊断为不明原因的不孕不育患者,从而直接被转诊进行ART。而如果明确诊断,部分患者仍有自然受孕机会。因此,如何避免过度治疗和过度ART是需要未来深入研究和讨论的问题。此外,越年轻的患者,腹腔镜术后复发风险越高,青春期内异症患者腹腔镜术后5年复发率高达56%。
(二)年轻EM相关生育问题:IVFor手术
1.自然妊娠
年轻EM患者应积极的尝试自然受孕,妊娠前做好充分的准备工作,包括丈夫的检查、排卵的监测、性生活的指导等。有目的、有计划的尝试自然受孕一段时间后,仍未怀孕,则需要考虑下一步手术或ART。
2.ARTor手术
对于试图怀孕的EM患者来说,手术或ART是纠结的选择,ART的成功,以及越来越多的证据表明,EM手术并未明显改变ART结果,因此难题已经变成是手术还是ART。对于试图怀孕的EM患者,依靠经阴道超声或者MR成像来诊断EM,也有助于分段ART治疗(全胚冷冻和推迟ET)。
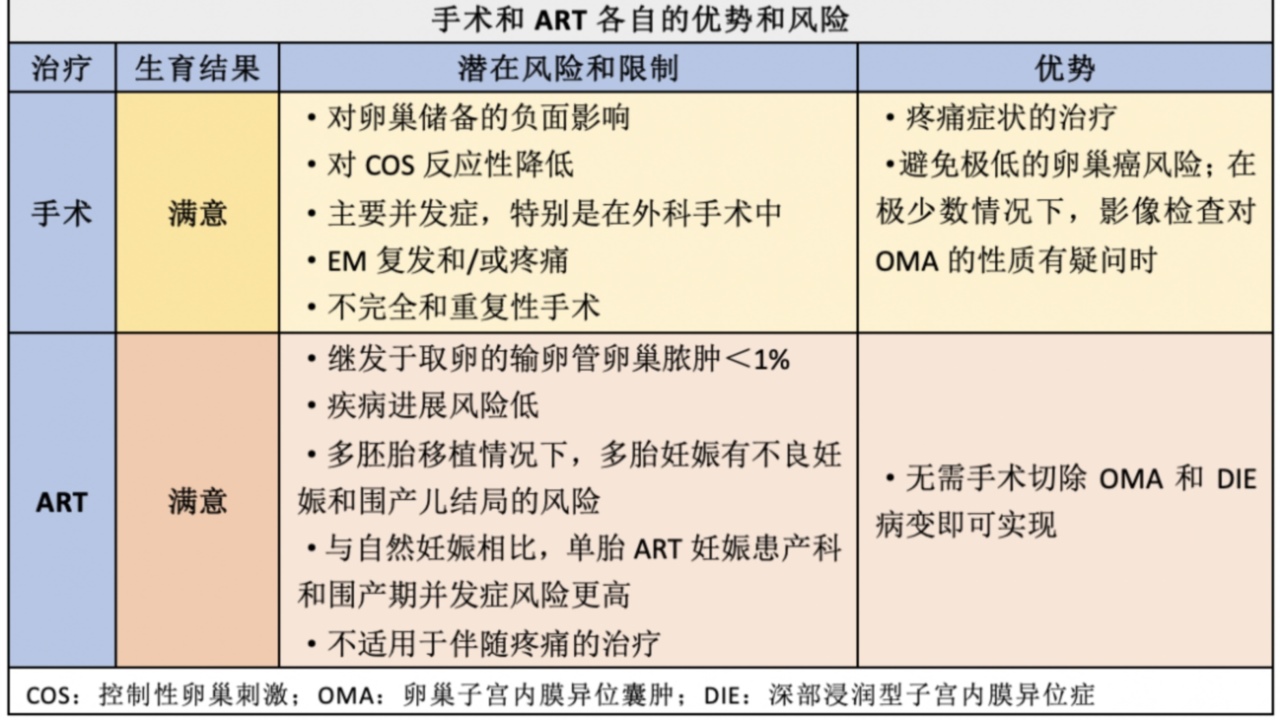
目前,相关研究认为,单纯手术后及联用GnRHa停药后半年内是妊娠的“黄金时间”。
(三)年轻无生育要求内异症如何把握手术时机
手术时机的评估一般包括卵巢囊肿大小、囊肿性质、评估的间隔频率、肿瘤标志物水平、疼痛的性质、囊肿和周边脏器的关系、妇科检查等。其中,囊肿大小的界限划分并不一定局限在超过4cm,还要结合其他评估指标,尤其通过超声造影、MRI对囊肿性质进行评估,避免漏诊恶性变。DIE病灶是否需要切除,需要对疼痛症状、病灶大小、位置、浸润深度及是否侵及周围脏器神经、是否合并子宫腺肌症及其他合并症、患者意愿等进行综合评估后决定。
四、小结
综上所述,由于青春期和年轻女性内异症患者有其特殊性,诊疗过程中,应尊重患者,充分沟通,做好健康教育,与患者及其家属达成合作,提高其对疾病的认识,规范长期管理。
专家简介

黄秀峰主任
浙江大学医学院附属妇产科医院妇一科主任,主任医师,医学博士。
中国妇幼健康协会宫内疾病防治专委会副主任委员;中国医师协会妇产科分会微创技术专委会委员;浙江省妇幼健康协会日间诊疗专委会主任委员;浙江省预防医学会生殖健康分会委员。
主要研究妇科微创治疗和子宫内膜异位症。曾经在英国、澳大利亚、德国进行阴道镜专科培训、妇科腔镜和妇科肿瘤进修培训。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

