
每周一课|山东大学第二医院妇科系列公开课(第三轮)

李丽丽 妇科·医生
山东大学第二医院
编者按
压力性尿失禁(stressurinaryincontinence,SUI)是指喷嚏、咳嗽、大笑或运动等腹压增高时出现不自主的尿液自尿道口漏出;尿动力学检查表现为充盈性膀胱测压时,在腹压增高而无逼尿肌收缩的情况下出现不随意的漏尿。今天我们分享一篇文章,山东大学第二医院李丽丽医生从询问病史、体格检查、特殊检查等角度来谈一谈压力性尿失禁的诊断。
一、尿失禁的定义
尿失禁(urinaryincontinence,UI)是指确定构成社会和卫生问题,且客观上可以被证实的不自主的尿液流出。
二、尿失禁(UI)的分类
根据不同的标准对女性UI进行分类。
根据年龄可分为小儿性、成年性及老年性UI。
根据病因可分为泌尿生殖类及非泌尿生殖类UI。
根据UI特点可分为持续性、间断性、完全性及夜间性UI。
根据英国国家卫生和临床医疗优选研究所指南(NICE)将UI分为压力性尿失禁(SUI)、混合性尿失禁(MUI)及急迫性尿失禁(UUI)/膀胱过度活动症(OAB)。
根据美国妇产科医师学会(ACOG)及美国妇科泌尿协会(AUGS)
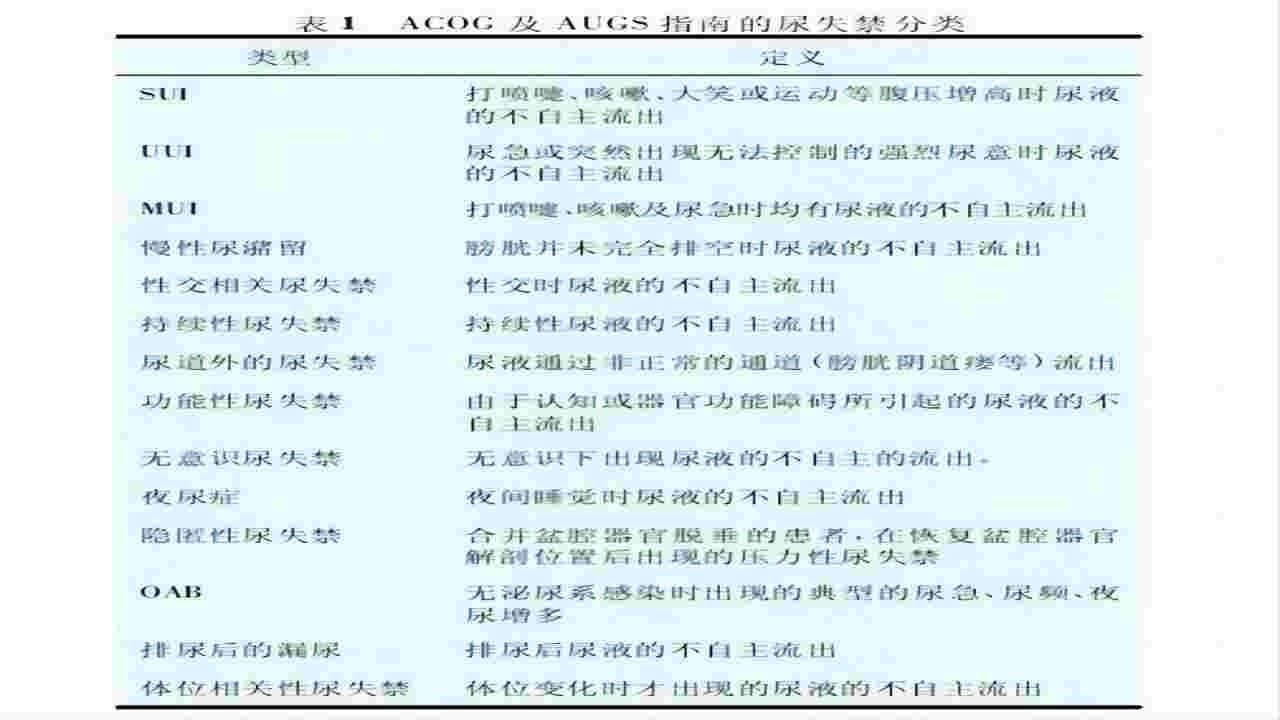
(图一)
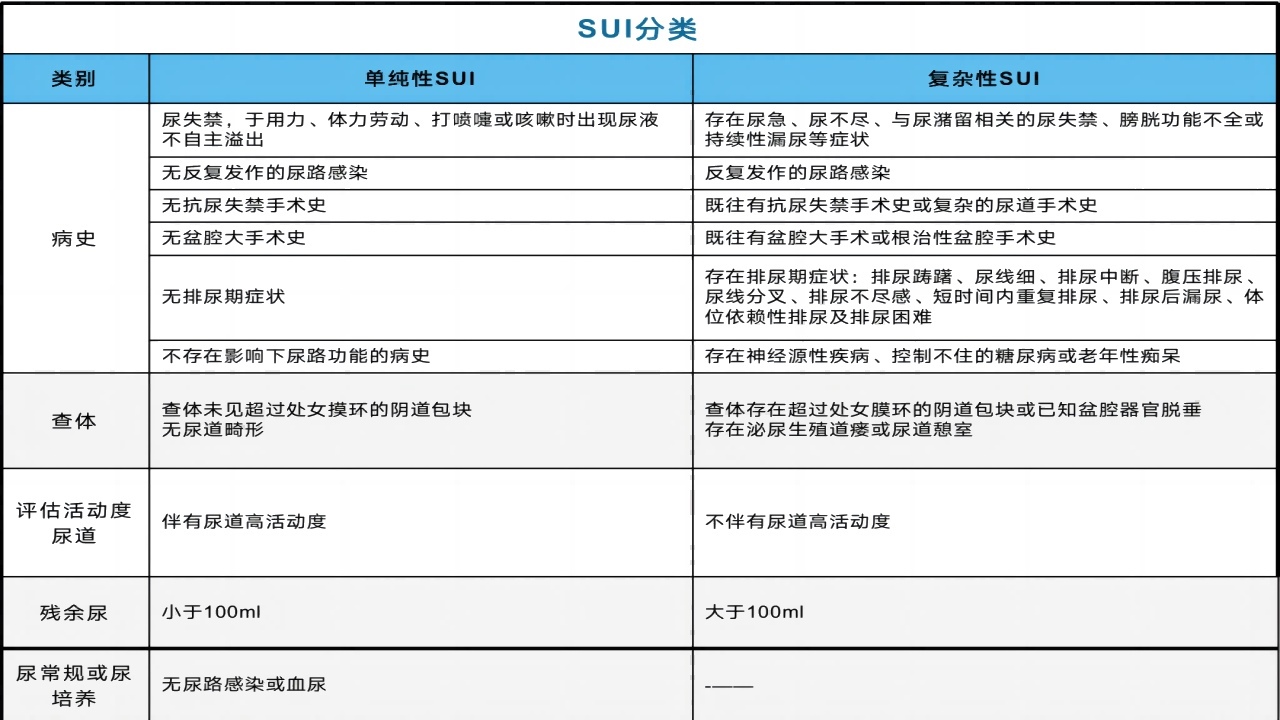
三、SUI定义及流行病学
随着人口老龄化和人们对生活质量要求的提高,女性尿失禁越来越受到广泛关注,各种尿失禁类型中,压力性尿失禁(stressurinaryincontinence,SUI)最为常见,国际尿控协会(InternationalContinenceSocie-ty,ICS)将SUI定义为患者在运动、打喷嚏或咳嗽等腹压突然增加的情况下,出现不自主的尿液溢出,SUI限制了女性日常生活及活动,严重影响女性生活质量,对患者造成巨大的心理负担,由此引发一系列的社会和卫生问题。
SUI发生率随年龄增加而增加,不同区域患病率不同,总体来说城市患病率低于农村;随着年龄增加,SUI患病率增加,50~60岁达到患病的高峰。
(图二)
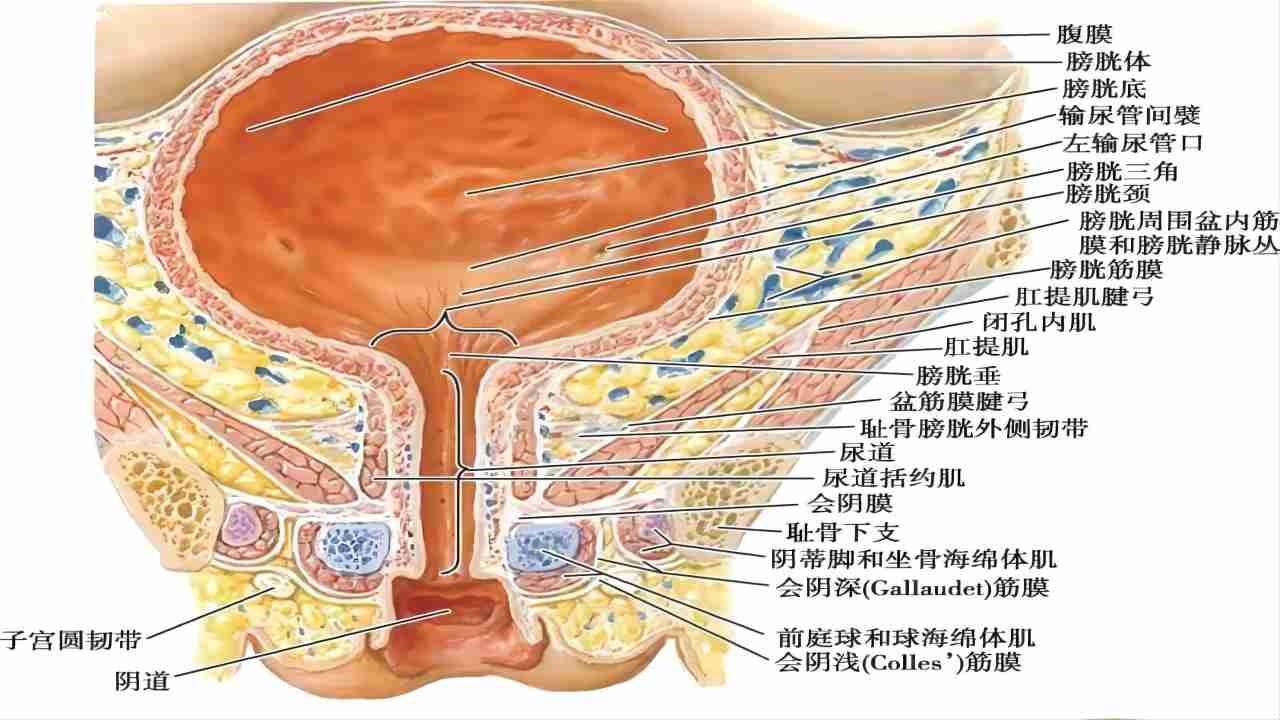
四、病理生理机制
- 膀胱颈及近端尿道下移;
- 尿道黏膜的封闭功能减退;
- 尿道固有括约肌功能下降;
- 支配控尿组织结构的神经系统功能障碍。
(图三)
目前公认的SUI发病机制有2种,包括由于膀胱颈和尿道支持组织薄弱导致尿道过度活动的解剖型SUI,以及尿道括约肌或相关调控神经损伤引起的尿道内括约肌功能障碍型SUI,或两者同时引起的SUI。
五、SUI诊断
1、详细询问病史:
- (1)漏尿时间、漏尿多少、漏尿频率及漏尿的严重程度;
- (2)了解有无尿路刺激症状或其他泌尿系统的症状,注意询问与评估膀胱储尿相关症状(尿频、尿急、夜尿增多及漏尿)和排尿相关症状(尿无力、尿不净、排尿踌躇、排尿困难);
- (3)详细了解患者的生活方式、环境、精神状况、月经及孕产史;
- (4)充分询问既往病史、相关用药情况、有无盆腔手术史及放疗史,以排除其他疾病或用药等引起的漏尿(如脊髓损伤引起的UI、尿道相关手术后引起的UI等)。
2、根据临床症状分度:
(1)轻度:
尿失禁发生在咳嗽、喷嚏时,不需要尿垫
(2)中度:
尿失禁发生在跑跳、快步行走等日常活动时,需要使用尿垫
(3)重度:
轻微活动、平卧体位改变时发生尿失禁
3、体格检查:
(1)一般检查:
包括患者的一般情况、精神状态、心肺、腹部等检查,若有异常,应请相关科室会诊。
(2)妇科查体:
膀胱充盈状态下,取截石位进行以下UI相关检查(若患者合并盆腔器官脱垂,应将脱垂的子宫或阴道复位后再进行UI相关检查,防止隐匿性尿失禁的漏诊)。
①压力试验:
a、排空后压力试验:
自然排尿后取仰卧位,在膀胱空虚的情况下连续用力咳嗽数次或做Valsalva运动,出现漏尿为阳性。多由尿道内括约肌功能障碍造成。
b、充盈膀胱的压力试验:
膀胱灌注300ml盐水或主观感觉膀胱充盈的情况下,常取膀胱截石位,连续用力咳嗽数次,观察漏尿,有则为阳性。
SUI的初筛试验,简单易行,不能鉴别压力性尿失禁和急迫性尿失禁,压力试验阳性时,必须分清漏尿是腹压升高引起的(SUI),还是咳嗽诱导的逼尿肌收缩(运动性急迫性尿失禁)引起的,后者漏尿往往延迟,在咳嗽几秒后发生,停止咳嗽后漏尿也不停止。压力试验阴性不能排除SUI。
②指压试验(膀胱颈抬高试验):
压力试验阳性时行指压试验:
中指和食指伸入阴道内,分开两指置于后尿道两侧,将膀胱颈向前上推顶,尿道旁组织同时被托起,尿道随之上升,从而恢复尿道和膀胱的正常角度。嘱病人连续用力咳嗽,若试验前咳嗽时溢尿,试验时咳嗽不再溢尿,则指压试验阳性,提示SUI的可能性大。
该检查主要了解患者压力性尿失禁的发生是否与膀胱颈后尿道过度下移有关,对尿道固有括约肌缺失型压力性尿失禁无诊断意义。
③棉签试验:
患者取膀胱截石位,将一个消毒的细棉签插入尿道,使棉签前端处于膀胱和尿道交界处,分别测量患者在Valsalva动作前后棉签棒与水平线之间夹角的变化。可用于测定尿道的轴向及活动度。
若小于15°,说明有良好的解剖学支持;大于30°或上行2-3cm说明膀胱颈后尿道过度下移,解剖支持薄弱;15-30°时不能确定解剖学的支持程度。
如棉签角度变化不大但仍有尿失禁,表明膀胱颈和尿道具有良好的支撑结构,要考虑内括约肌功能缺陷,故不适合选择悬吊膀胱颈治疗膀胱颈低活动度型压力性尿失禁。
患者排空膀胱后,再行妇科检查,检查内容包括外阴有无皮疹、感染,阴道有无充血、红肿、窦道、瘘管等,分泌物是否异常,宫颈是否光滑,有无盆腔器官脱垂(若合并盆腔器官脱垂,则单纯型SUI表现为脱垂最低点不超过处女膜缘,而复杂型SUI则表现为脱垂最低点超过处女膜缘,同时可有泌尿生殖道瘘及尿道憩室等),双合诊了解子宫及双侧附件情况,阴道指诊和肛门指诊了解肛提肌和肛门括约肌的肌力,同时进行神经系统检查,包括会阴感觉及球海绵体肌反射的检查。
4、特殊检查:
(1)残余尿测定和尿常规:
可通过导尿或超声(15-20%标准差)测定,在排尿10min内进行;小于50ml为正常,大于200ml不正常。
可评价膀胱的收缩能力及有无膀胱出口梗阻。大量残余尿常提示膀胱收缩力下降;
尿常规分析是为了排除感染、血尿及代谢异常。
(2)尿垫试验:
短期试验和长期试验(24-48h)。
①1小时尿垫试验:
试验前患者正常饮水,试验前1小时及试验当中病人不再排尿。预先放置经称重的尿垫。
试验开始15min内:喝500ml水,卧床休息。
之后的30min:行走,上下1层楼台阶。
最后15min:坐立10次,用力咳嗽10次,跑步1分钟,拾起地面5个物体,再用自来水。洗手1min。
试验结束时:精确称重尿垫,要求病人排尿并测尿量。
②尿垫试验分度:
- a、轻度:0-2g;
- b、中度:2-10g;
- c、重度:10-50g;
- d、极重度:大于50g。
③注意事项:
询问患者测试期间有无尿急和急迫性尿失禁现象,如果发生急迫性尿失禁,该结果不作为压力性尿。
缺点:不能确切的反映患者每天的漏尿情况。
(3)排尿日记:
排尿日记是患者保存数天的排尿记录,一般为三天排尿记录。患者在指导下将每次排尿的时间记录在图表上并测量尿量,并将尿失禁时间及与漏尿相关的特殊活动记录下来。
单纯型SUI患者,排尿日记中表现为排尿次数正常,咳嗽或用力时有漏尿,而在复杂型SUI无此特征而会伴有其他表现。UUI患者在排尿日记中表现为排尿次数多,每次尿量少,尿量不稳定,尿急时来不及上厕所而尿液漏出。MUI患者则合并SUI及UUI的表现。
有研究认为,采用夜尿频率作为单一指标鉴别压力性和急迫性尿失禁较为可靠。

(图四)
5、辅助检查:
(1)盆底超声:
- ①逼尿肌厚度:静息排空膀胱(小于50ml)测量膀胱壁厚度,小于0.5cm。若增厚,提示与肌肉过度活动有关(如尿频)。
- ②膀胱颈距离(BSD):膀胱颈至耻骨联合后下缘的垂直距离。膀胱颈下降距离大于2.5cm作为膀胱颈过度运动的判断,是解剖缺陷型SUI的诊断指标。
- ③膀胱尿道后角:上段尿道与膀胱后壁的夹角(静息正常90-120°),角度增大,可以预测膀胱颈的活动度增加。valsalva下测量,超过140°,考虑后角增大,可以预测膀胱颈的活动度增加。
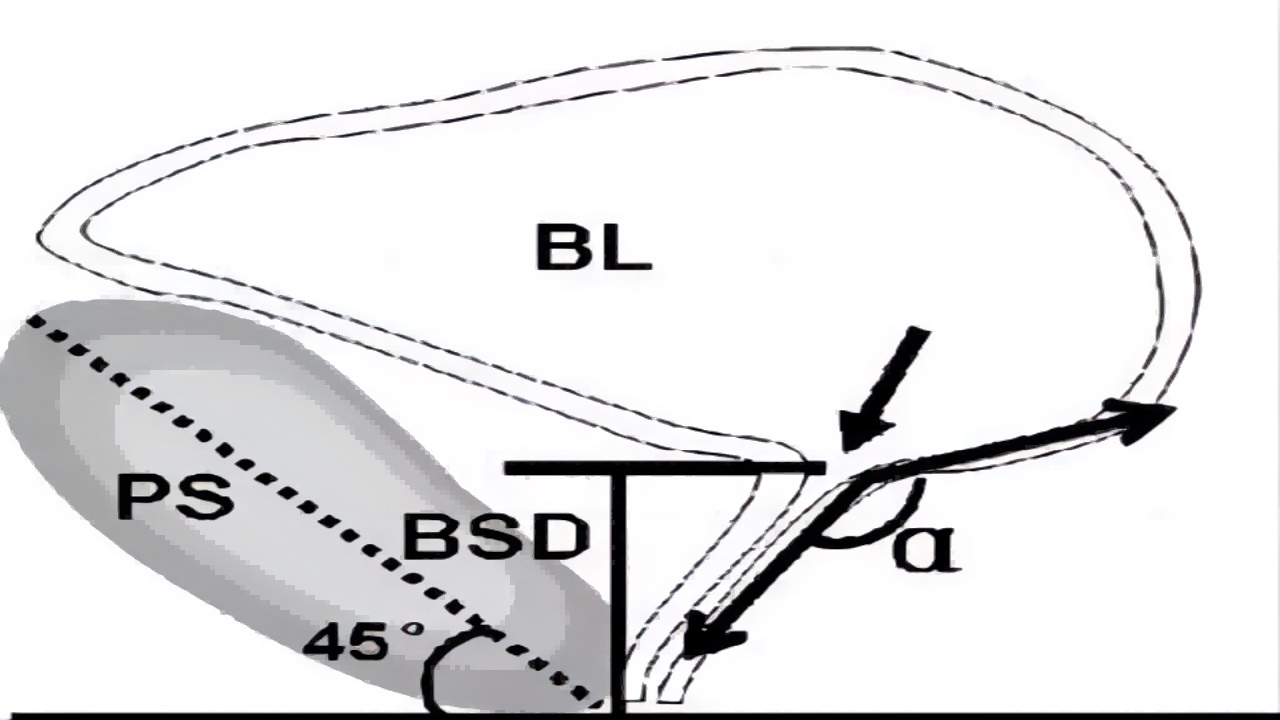
(图五)
- ④尿道倾斜角:近端尿道与人体纵轴线的夹角,静息正常小于30-40°;valsalva下测量,大于45°,考虑切斜角增大。角度增大,可以预测膀胱颈及尿道的活动度增加。
- ⑤咳嗽时尿道近端呈漏斗形是压力性尿失禁的典型表现。
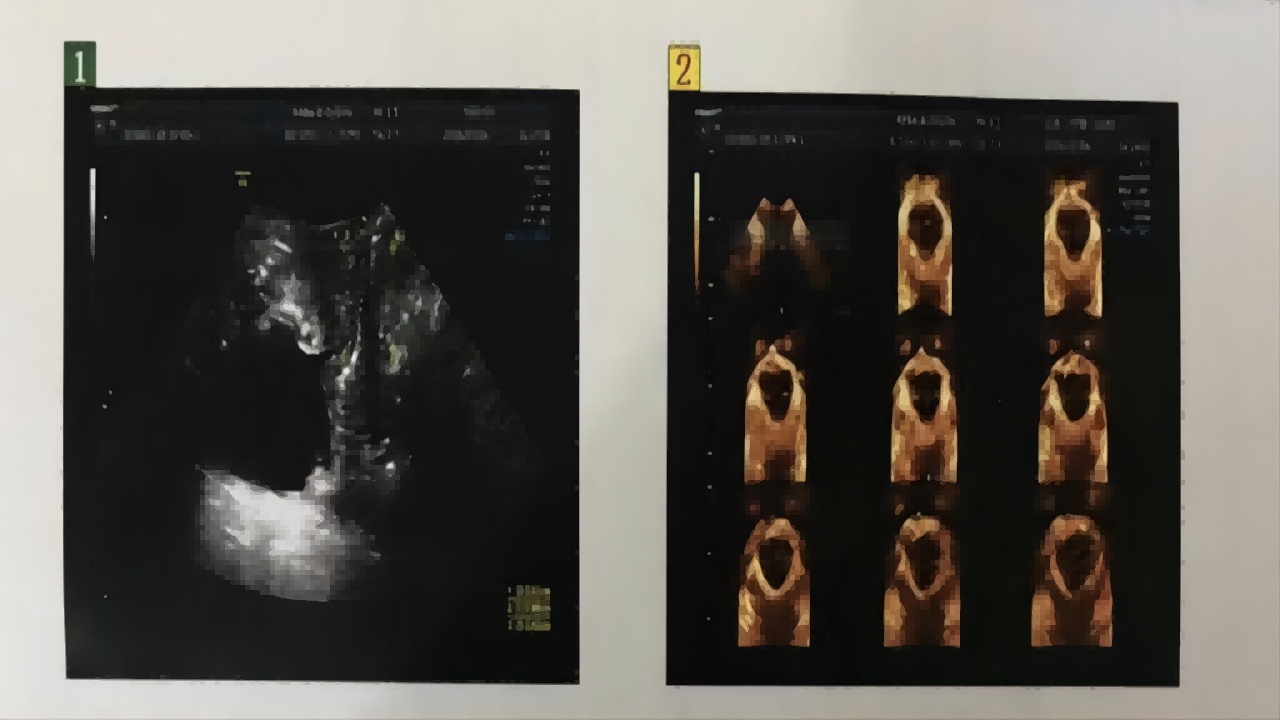
(图六)
经会阴二维超声检查可准确了解上尿路积水、膀胱容量及残余尿等情况,也可显示盆底不同层次的解剖结构。目前三维超声可多方位观察膀胱、尿道、盆底肌肉组织的解剖结构,为临床医生提供了客观清晰的图像,其结果准确性接近磁共振成像。超声检查因无任何辐射,检查方便,患者接受度高,目前在SUI的评估与诊断中应用越来越广泛。
(2)尿流动力学:
从流体力学角度观察UI以确定UI的类型,是目前诊断UI最有效的方法,但必须在无泌尿系感染的情况下进行,同时应注意无菌操作并防止发生逆行性感染。通过尿动力检查,对UI进行分类、分型,从而采取针对性的治疗方法。
尿动力学检查主要用于判断膀胱功能是否正常,是否合并膀胱出口梗阻或膀胱过度活动。
SUI是膀胱逼尿肌受损导致控尿机制异常,而膀胱自身功能应为正常。SUI患者典型的尿动力检查应该是排尿期逼尿肌压力正常,尿流曲线形态为正常的钟型曲线,不会出现腹压排尿的间歇排尿曲线。另外,患者的储尿期膀胱感觉、膀胱容量、膀胱顺应性均应正常。
UUI患者尿动力检查结果表现为膀胱容量小,顺应性差,逼尿肌不稳定收缩,无膀胱残余尿。
MUI患者尿动力学检查表现无特征,并非单纯的SUI合并UUI的表现。
在尿动力学结果不明确时,建议应以患者主要临床症状作为治疗的依据。
分型诊疗:
根据腹部漏尿点压(ALPP)进行SUI分型:
- ①Ⅰ型:ALPP≥90cmH2O;
- ②Ⅱ型:ALPP60~90cmH2O;
- ③Ⅲ型:ALPP≤60cmH2O。
其中,Ⅰ型和Ⅱ型为尿道高活动型SUI,Ⅲ型为尿道内括约肌缺陷型(ISD)型SUI。
根据最大尿道闭合压(MUCP)进行SUI分型:
- ①MUCP>20cmH2O(或>30cmH2O)提示尿道高活动型SUI;
- ②MUCP≤20cmH2O(或≤30cmH2O)提示ISD型SUI。
注意事项:
- ①若膀胱容量小于300ml或大于800ml,一般禁做抗尿失禁手术;
- ②排尿流速减低,排尿长,意味着术后有尿潴留的可能;
- ③对于SUI合并逼尿肌功能减退的患者,若残余尿大于50ml,或膀胱容量小者,需慎重选择抗尿失禁手术。

(图七)
6、尿失禁问卷调查:
(1)尿失禁影响问卷调查IIQ-7:

(图八)
(2)盆腔脏器脱垂/尿失禁性功能问卷(PISQ-12):

(图九)
(4)尿失禁生活质量问卷(I-QOL):
(图十)
总结
- 详细询问病史,初步判断尿失禁类型。
- 仔细查体,包括常规妇科查体和尿失禁相关查体。
- 辅助检查,更好的区分不同尿失禁类型。
- 调查问卷,了解尿失禁术前术后情况。

专家简介

李丽丽
山东大学第二医院妇科医师
擅长盆底功能障碍相关疾病的治疗
主要是盆腔脏器脱垂和压力性尿失禁
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

