
珍爱唯一|潍坊医学院附属医院产科系列公开课

王艳 产科·副主任医师
潍坊医学院附属医院
编者按:随着生育政策的调整,高龄产妇的增加,妊娠期高血糖已经成为妊娠期最常见的并发症。众所周知,妊娠期高血糖可以产生一系列母儿不良结局。因此,妊娠前以及妊娠期的规范管理显得至关重要。今天我们分享根据潍坊医学院附属医院产科王艳医生在珍爱唯一|潍坊医学院附属医院产科系列公开课授课视频整理的文章,我们来共同学习一下高血糖孕前保健、妊娠期管理的相关内容。
一、知识点回顾
(一)妊娠期糖代谢特点
1.妊娠早中期,随孕周增加,胎儿对营养物质需求增加,通过胎盘从母体获取葡萄糖是胎儿能量的主要来源。血浆葡萄糖随妊娠进展而降低,主要原因有三个,具体如下。
(1)胎儿获取增加。
(2)由于肾血浆流量、肾小球滤过率增加,肾小管重吸收率没有相应增加,导致肾糖阈变低,因此尿中排糖量增加。这也是部分孕妇出现尿糖的原因。
(3)雌、孕激素增加母体对葡萄糖的利用。
2.妊娠中晚期,孕妇体内拮抗胰岛素样物质增加,如雌激素、孕酮、胎盘生乳素等,使孕妇对胰岛素的敏感性随孕周增加而下降,为维持正常的糖代谢水平,胰岛素需求量必须相应增加。而对于胰岛素分泌受限的患者来说,并不能代偿性适应这一生理需求,而使妊娠期血糖升高。
(二)妊娠对糖尿病的影响
1.可以使既往无糖尿病孕妇发生妊娠期糖尿病(GDM),也可以使糖尿病前期患者病情加重。
2.对于妊娠早期的患者来说,由于早孕反应进食量少,如果应用的胰岛素不能相应减少的话,很容易发生低血糖。
3.对于分娩期的患者来说,由于能量消耗,进食量减少,也是容易发生低血糖的。
4.产后,随着胎盘的排出,抗胰岛素样物质迅速消失,可使产后胰岛素的用量立即减少。
(三)糖尿病对孕妇的影响
1.高血糖可以使胚胎发育异常甚至死亡。有研究显示,15%~30%会发生流产。
2.发生妊娠期高血压疾病较非糖尿病孕妇高2~4倍,尤其是伴有微血管病变,高达50%会患有妊娠期高血压及子痫前期。
3.血糖控制不良,容易发生感染,如外阴阴道假丝酵母菌病、泌尿道感染。而且,由于感染,还会加重代谢紊乱,甚至诱发酮症。
4.妊娠中晚期,羊水主要来自胎儿尿液。高血糖、高渗透性利尿会导致胎尿排出增多,从而使羊水增多。
5.巨大儿会导致难产、手术助产、剖宫产率增加。同时,还会导致产程延长,使产后出血的概率增加。
6.Ⅰ型糖尿病易发生糖尿病酮症酸中毒。由于胰岛素分泌相对或绝对不足,脂肪分解加速,酮体积聚,诱发代谢性酸中毒,严重者会导致患者死亡。
7.GDM再次妊娠复发率高达33%~69%,远期患糖尿病、心血管疾病的风险也会大大增加。
(四)糖尿病对胎儿的影响
1.巨大儿
高血糖会导致高胰岛素血症。胰岛素会促进蛋白、脂肪的合成,抑制脂解作用,导致胎儿躯体过度生长。
2.胎儿生长受限
高血糖会导致胚胎发育延迟落后,特别是发生微血管病变时,会导致胎盘的血管异常,导致胎儿生长发育受限。
3.流产、早产
高血糖使胚胎发育异常、死亡,甚至发生流产。羊水过多很容易导致胎膜早破、早产,并发妊娠期高血压疾病时,可发生医源性早产。
4.胎儿窘迫和胎死宫内
由于低血糖或高血糖导致酮症,会发生胎儿窘迫以及胎死宫内。
5.胎儿畸形
高血糖,特别是妊娠早期的高血糖,会使胎儿的发育异常。
(五)糖尿病对新生儿的影响
1.新生儿呼吸窘迫综合征
高血糖刺激胎儿胰岛素分泌增加,形成高胰岛素血症。而高胰岛素血症具有拮抗糖皮质激素促进肺泡Ⅱ型细胞表面活性物质的合成与释放的作用,可使胎肺发育延迟。
2.新生儿低血糖
高血糖导致高胰岛素血症,脱离母体后,高胰岛素血症仍然持续存在,会导致新生儿低血糖。
二、妊娠期高血糖的分类和诊断标准
妊娠期高血糖诊治指南(2022)将妊娠合并糖尿病概念更新为妊娠期高血糖。也就是说,无论是孕前糖尿病还是妊娠期发生的糖尿病,同样都表现为妊娠期的高血糖,因此概念更新为妊娠期高血糖。具体分类如下图所示。
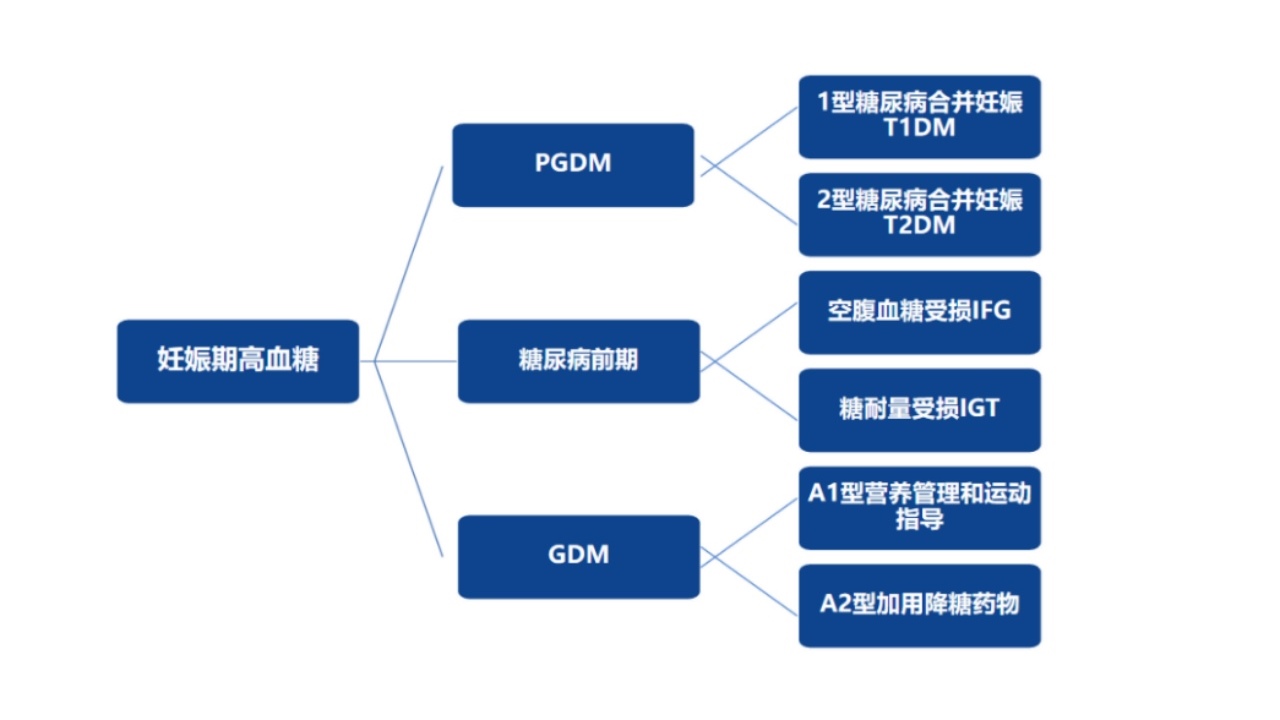
1.指南推荐对所有首次产前检查的孕妇进行空腹血糖(fastingplasmaglucose,FPG)筛查(推荐等级:B级)。建议所有孕妇在首次产前检查时进行FPG筛查,以除外孕前漏诊的糖尿病,当FPG≥5.6mmol/L时,可诊断为“妊娠合并IFG”。这时我们要及时进行饮食干预,妊娠期可不行OGTT检查。
2.有糖尿病高危因素的孕妇,应加强健康宣教和生活方式的管理(推荐等级:B级)。首次产前检查需要排查糖尿病的高危因素。糖尿病的高危因素包括肥胖,尤其是重度肥胖,比如体质指数大于30kg/m2;一级亲属患有T2DM,众所周知T2DM有遗传倾向,当父母患有糖尿病时,子代也容易患T2DM;冠心病史;慢性高血压;高密度脂蛋白<1mmol/L和(或)三酰甘油>2.8mmol/L;GDM史,如果上次妊娠发生过GDM,则再次妊娠发生GDM的风险是非常高的;巨大儿分娩史,如果上次妊娠,分娩胎儿体重≥4kg,则说明妊娠期间可能存在糖代谢异常;多囊卵巢综合征史,众所周知多囊卵巢综合征患者容易伴有糖耐量异常;早孕期空腹尿糖反复阳性;年龄>45岁,一般随着年龄增加,机体功能呈现逐渐衰退状态。
3.指南不推荐妊娠期常规用糖化血红蛋白(hemoglobinAlc,HbAlc)进行糖尿病筛查。一般推荐使用空腹血糖进行糖尿病筛查。如果没有糖尿病的高危因素、没有糖尿病史,进行糖化血红蛋白检查可能有些过分诊疗。经研究显示,妊娠早期HbAlc处于5.7%~6.4%时,进展为GDM的风险高(推荐等级:C级)。
4.早孕期FPG在5.1~5.6mmol/L范围内,不作为GDM的诊断依据,主要是由于早孕期时,FPG随着妊娠的进展可逐渐下降。建议此类孕妇在妊娠24~28周直接行OGTT检查,也可以复查FPG,当FPG≥5.1mmol/L时,可诊断为GDM;当FPG<5.1mmol/L时,则行75gOGTT检查(推荐等级:B级)。
5.推荐妊娠24~28周行75gOGTT检查作为GDM的诊断方法;分别抽取空腹、口服葡萄糖后1h、2h的血糖,其阈值分别为5.1、10.0、8.5mmol/L,任何一个时间点血糖值达到或超过上述标准,即诊断为GDM(推荐等级:A级)。
(1)OGTT检查的方法如下:准备进行OGTT检查前禁食8~10h;检查前连续3d正常饮食,即每日进食碳水化合物不少于150g。检查期间静坐,禁烟。检查时,5min内口服含75g葡萄糖(无水葡萄糖粉)的液体300ml,分别抽取服糖前、服糖后1h、2h的静脉血,测定血浆葡萄糖水平。
(2)OGTT检查时,应于清晨9点前抽取空腹血,时间较晚可能影响检验结果。OGTT检查前一晚应避免空腹时间过长而导致的清晨反应性高血糖,从而影响诊断。
6.若首次产前检查在妊娠28周以后,建议行OGTT检查(推荐等级:B级)。比如怀二胎、三胎时,并未规范进行产前检查,首次产前检查的时间在妊娠28周以后,虽然已经错过OGTT检查时间,但仍要进行OGTT检查,以便于及时发现妊娠期糖尿病,并尽早进行饮食干预,必要时还可加用胰岛素治疗,以免发生一些不良妊娠结局。
7.孕前未确诊,孕期发现血糖升高达到以下任何一项标准,应诊断为PGDM。
(1)FPG≥7.0mmol/L(空腹8h以上但不宜空腹过久)。
(2)伴有典型的高血糖或高血糖危象症状,同时任意血糖≥11.1mmol/L。
(3)HbAlc≥6.5%(推荐等级:B级)。
8.以往,妊娠期OGTT-2h≥11.1mmol/L,美国糖尿病学会诊治指南和我国妊娠合并糖尿病诊治指南均建议诊断为PGDM。但经过后期随访发现,只有10%的人达到糖尿病的诊断标准,也就是说妊娠期OGTT-2h≥11.1mmol/L诊断为PGDM,缺乏循证医学的证据支持,因为这与健康人群的患病率是没有差异的。
三、孕前咨询、病情评估及孕前保健
1.推荐确诊为糖尿病(TIDM或T2DM)、糖尿病前期(IFG或IGT)或有GDM史的妇女计划妊娠,并行孕前咨询和病情评估(推荐等级:A级)。
PGDM患者非计划妊娠会导致胎儿畸形以及不良产科结局的发生,建议不适宜妊娠者严格避孕,等血糖调整好之后再考虑妊娠。通常需要询问患者的药物使用情况、遗传病史,还要进行病情评估。
2.评估内容包括:妊娠前血糖控制水平,有无糖尿病视网膜病变、糖尿病肾病、神经病变和心血管疾病等,有无甲状腺功能异常等(推荐等级:B级)。需要进行的相应检查主要包括:空腹血糖、餐后血糖、眼底检查、肝肾功能、心电图、超声心动图,同时还需要检查甲状腺功能。
3.对糖尿病、糖尿病前期的妇女提供个体化的医学营养治疗指导、生活方式管理以及健康知识宣教(推荐等级:B级)。非孕期每周150分钟的中等强度的运动,如快走,被证明可改善胰岛素的敏感性。
(1)所谓的医学营养指导,主要是遵从个人的饮食习惯、喜好而制定的个体化的指导,推荐适当摄入谷物、豆类、坚果、蔬菜、水果,同时减少精加工食品的摄入。
(2)对于生活方式的管理,主要是要求作息规律、戒烟限酒、避免紧张、烦躁、抑郁这些不良情绪。
4.妊娠前及妊娠早期HbAlc升高与多种胎儿畸形相关。妊娠前10周胎儿发育异常,比如无脑儿、小头畸形、先天性心脏病、肾脏发育异常、尾骨退化综合征等,与糖化血红蛋白的升高呈正相关。推荐糖尿病妇女妊娠前,应尽量将HbAlc控制在6.5%以内,以降低胎儿先天性畸形的发生风险(推荐等级:B级)。
5.计划妊娠前调整相关降糖药物和降压药物的应用,推荐口服小剂量叶酸或含叶酸的多种维生素(推荐等级:C级)。
(1)部分PGDM患者孕前是应用口服降糖药物来控制血糖的,怀孕以后,临床上一般会建议使用胰岛素。但是,部分患者会倾向于继续应用口服降糖药物,如二甲双胍,此时如果没有其他异常情况,或者出于对患者依从性较差,不能安全使用胰岛素这方面考虑,也可以选择继续应用二甲双胍等口服降糖药物控制血糖。
(2)糖尿病患者经常伴有高血压、糖尿病肾病,孕前会应用血管紧张素转化酶抑制剂、血管紧张素Ⅱ受体阻滞剂来降低血压,减轻肾脏损害,减轻尿蛋白。一旦怀孕之后,临床上一般会建议停用此类药物,因为ACEI以及ARB类的药物,容易对胚胎以及胎儿的生长发育造成一些不良的影响。
6.PGDM合并视网膜、肾脏、心血管和周围神经病变者,计划妊娠前应行多学科会诊,评估妊娠风险及调整用药方案(推荐等级:B级)。
(1)PGDM这类患者孕前咨询以及首次孕前检查时,一般需要进行眼底检查,了解是否存在视网膜病变,并了解微血管病变的病变程度。因为妊娠会加重微血管病变。
(2)对于肾脏来说,主要是通过尿常规、蛋白定量以及肾功能检查进行评估。妊娠可对肾脏功能造成暂时性以及永久性的损害。对于轻度肾功能异常的患者来说,妊娠可能会造成暂时性的肾功能减退,一旦妊娠终止,肾功能也会逐渐恢复到孕前状态。而对于中、重度肾脏功能损害的患者来说,可能就是一个永久性的损害。因为妊娠以后,母儿是通过母体的肾脏来排泄代谢废物的,而母体的肾脏本身处于一个失代偿的状态,负担比较重,再加上妊娠导致的进一步肾脏损伤,一般是不可逆的。通常在进行肾功能检查时,如果血肌酐超过正常上限的1.5倍,或者是24小时尿蛋白定量大于3.0g,则被认为可造成永久性的肾功能损伤。当肾功能正常时,如果是妊娠期血糖控制理想,它对肾脏的影响较小。
四、妊娠期营养管理与指导
1.妊娠期高血糖孕妇应控制每日总能量摄入,妊娠早期不低于1600kcal/d(1kcal=4.184KJ),妊娠中晚期1800-2200kcal/d为宜;伴孕前肥胖者应适当减少能量摄入,但妊娠早期不低于1600kcal/d,妊娠中晚期适当增加(推荐等级:C级)。限制能量的摄入,有助于控制血糖,维持妊娠期适宜的体重增长。但是,过分限制能量摄入,可能会导致酮症的发生。因此,我们不建议孕前超重和肥胖的孕妇进行减重。
2.医学营养指导建议在有条件的情况下,进行膳食称重,也就是我们所说的一个精细化的管理。各营养素的供能占比具体如下(推荐等级:B级)。
(1)推荐每日摄入的碳水化合物不低于175g,(主食量应保持4两以上),摄入量占总热量的50%-60%为宜。碳水化合物是供能的主要物质,如果是碳水化合物摄入不足,容易导致酮症。一般选择碳水化合物时,建议优先选择升糖指数低的碳水化合物,因为它对血糖的影响较小。
(2)蛋白质具有维持机体代谢的功能,是保证胎儿正常的生长发育所必需的营养物质之一。推荐每日摄入的蛋白质不应低于70g。
(3)推荐每日摄入的饱和脂肪酸不超过总能量摄入的7%。比如一些动物油脂、油炸类食品、红肉类、全脂奶制品等,一般是建议限制摄入的。同时,还需要限制反式脂肪酸的摄入,提高高密度脂蛋白胆固醇水平,降低低密度脂蛋白胆固醇水平。
(4)对于膳食纤维,我们推荐每日的摄入量是25g-30g。膳食纤维是不产生能量的,比如水果中含有的果胶、海带以及紫菜中含有的藻胶、豆类中胍胶和魔芋粉。一般来说,膳食纤维可以改善糖耐量,降低胰岛素抵抗,降低GDM以及子痫前期的发生风险。此外,膳食纤维还可以在一定程度上改善妊娠期便秘。
3.建议妊娠期高血糖孕妇,每天的餐次安排为三次正餐和两至三次加餐。其中,早、中、晚三餐的能量占比,应分别控制在每日摄入总能量的10%-15%、30%、30%;每次加餐的能量占比应为每日摄入总能量的5%-10%(推荐等级:C级)。
4.此外,一定要注意保证维生素和矿物质的摄入。建议有计划地增加富含铁、叶酸、钙、维生素D、碘等食物的摄入,如瘦肉、家禽、鱼、虾、奶制品、新鲜的水果和蔬菜等(推荐等级:A级)。
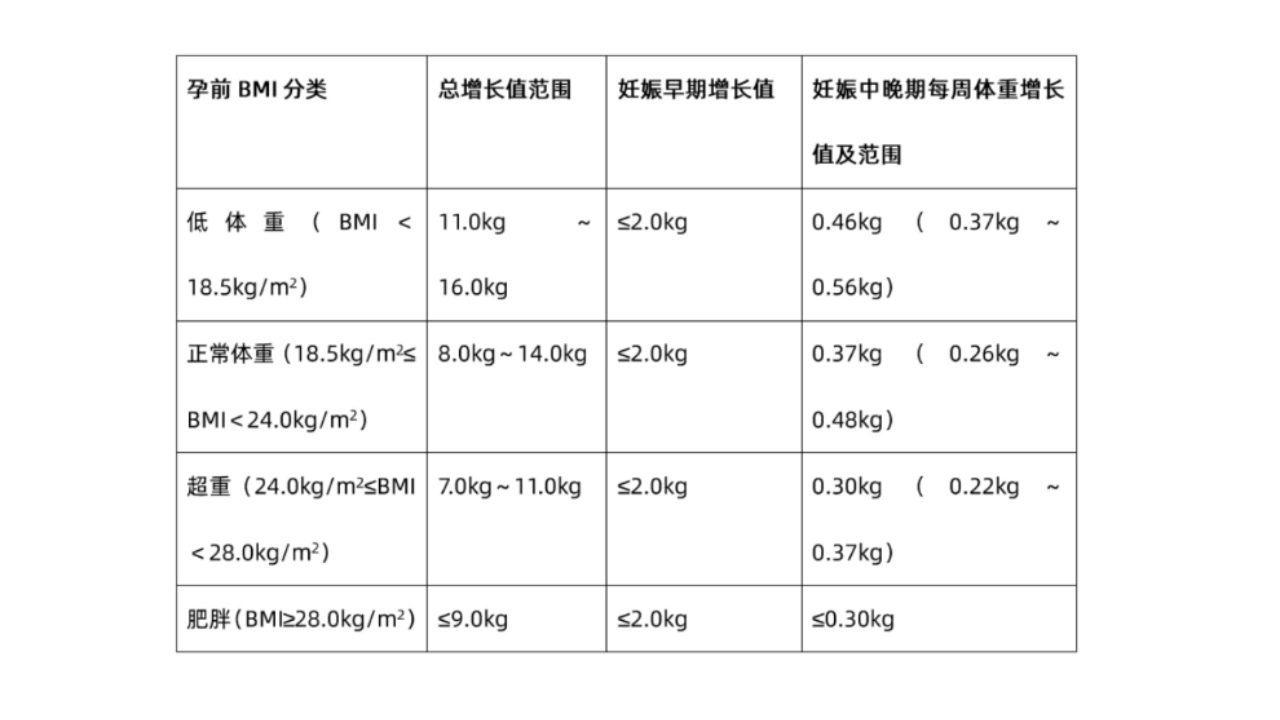
5.妊娠期高血糖孕妇,应根据孕前BMI制定妊娠期的增重目标。一般建议孕前正常体重的孕妇,妊娠期增重8.0kg~14.0kg;而孕前超重和肥胖的孕妇,妊娠期增重应适当减少(推荐等级:C级)。我国不同孕前BMI孕妇的推荐妊娠期增重目标,具体如下。
五、运动指导与管理
1.妊娠前和妊娠期的规律运动,可明显降低正常体重孕妇,尤其是超重和肥胖孕妇GDM的发生风险;规律运动可提高GDM的血糖达标率,减少母儿不良结局(推荐等级:A级)。
有研究显示,妊娠前和妊娠期的规律运动,可以降低50%的GDM发生风险。
2.对于无运动禁忌证的孕妇,一般建议一周中至少有五天,每天进行三十分钟中等强度的运动(推荐等级:C级)。
(1)一般来说,运动禁忌证主要包括严重的心肺疾患、宫颈机能不全、多胎妊娠、前置胎盘、先兆流产、先兆早产、胎膜早破、未控制的妊娠期高血压疾病、未控制的妊娠期甲状腺疾病、重度贫血、胎儿生长受限等。
(2)当孕妇运动时,心率达到40%~59%的心率范围(计算方法为220-年龄),则提示运动达中等强度水平。妊娠前无规律运动的孕妇,妊娠期运动时,应注意由低强度开始,循序渐进。也就是说,如果之前从来没有运动过,怀孕以后要运动的话,一定是由低强度开始,不能开始就进行高强度的运动,否则身体适应不了,可能会导致一些危险发生。
3.有氧运动及抗阻力运动均是妊娠期可接受的运动形式(推荐等级:C级)。一般具体包括步行、快走、游泳、固定式自行车运动、瑜伽以及慢跑、力量训练等,这些都是可接受的运动形式。
4.妊娠期使用胰岛素治疗者,运动时要注意做好低血糖的防范(推荐等级:C级)。当应用胰岛素治疗时,运动能量消耗,还是很容易发生低血糖的。所以,一定要注意做好低血糖的防范,特别是避免空腹、没有应用胰岛素的情况下进行运动。当血糖小于3.3mmol/L或者大于13.9mmol/L时,一定要及时进行血酮体检查,避免酮症的发生,以免造成一些母儿不良妊娠结局。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]

