
医学会堂-阴道镜实用技术专题培训班

张友忠 妇产科·主任医师
山东大学齐鲁医院
编者按:宫颈癌是妇科最常见的恶性肿瘤之一。根据世界卫生组织的统计,2018年估计宫颈癌在全球范围内新发病例超过57万人,占所有癌症死亡妇女的7.5%,每年宫颈癌造成的死亡超过31万人。早发现、早诊断、早治疗,减少HPV感染、预防宫颈癌发生,是目前临床有效诊治和防范宫颈癌的重要策略。本文中,在山东大学齐鲁医院张友忠教授的带领下,山东大学齐鲁医院王丽丽医生、山东大学齐鲁医院刘洪丽医生和山东大学齐鲁医院徐颖医生,分别从临床实际出发,用临床病例,解说了注重日常体征、重视健康查体、宫颈管搔刮术(ECC)及阴道镜检查等在宫颈癌及癌前病变中的作用和价值。
一、注重日常体征,重视健康查体
山东大学齐鲁医院王丽丽汇报
在妇科临床工作中,接触性出血是非常常见的就诊原因,导致接触性出血的疾病很多,如宫颈糜烂、宫颈息肉、子宫内膜异位症、宫颈癌前病变、宫颈癌、子宫内膜癌、子宫内膜炎、子宫内膜息肉、宫颈大转化区等等,尤其是宫颈癌前病变和宫颈癌是临床医生需要重点关注。
1、病例分享
病例一
患者,34岁,G2P2。主因“偶有性生活出血3+月”于2021年6月来诊。2021年6月于本院妇科查体见:宫颈Ⅱ度糜烂样改变。
宫颈癌筛查:TCT示“ASC-H”,HPV示“16型(+)”,阴道镜检查示:宫颈前唇见中等密度醋白上皮,腺体白环及细小点状血管,活检病理诊断为“HSIL”。遂行LEEP术,术后病理示:(宫颈锥切组织)高级别鳞状上皮内病变(HSIL/CIN2-3),累腺,切缘(-),术后6个月随访TCT/HPV示(-)。
病例二
患者,51岁,G2P1。主因“性生活出血4+年”于2022年3月外院就诊。2022年3月外院行宫颈癌筛查+活检,TCT示宫颈癌,HPV示16型(+),活检病理示宫颈鳞状细胞癌。
2022年4月于本院再次行TCT/HPV检查、阴道镜检查+病理会诊,TCT示宫颈鳞癌(视野中见成团的鳞癌细胞,异型性明显,核内有单个或多个显著核仁,染色质呈粗颗粒状,背景污秽,可见肿瘤性坏死,并可见中性粒细胞),HPV示16型(+)。
阴道镜检查见:宫颈菜花样肿物,直径3.0cm,累及左、后穹窿及右侧阴道上1/3处,病理会诊结果为宫颈鳞状细胞癌。入院诊断为“宫颈癌ⅡA1期”。
于2022年4月7日行经腹广泛子宫+盆腔淋巴结清扫+腹主动脉淋巴结取样,术后病理为:宫颈低分化鳞癌,肿瘤切面积2.5×1.5cm,查见脉管癌栓,左右宫旁及阴道残端(-),左右盆腔淋巴结查见转移癌,左右髂总及腹主动脉旁淋巴结(-)。术后辅助放化疗,不确定预后。
2、病例延伸
虽然在接触性出血的致病原因中,宫颈癌、宫颈病变在临床上所占比例并不是很高,但宫颈癌、宫颈病变与接触性出血密切相关,临床医生应该予以重视。
(1)HPV持续感染的临床转归
目前已经有研究证实HPV持续感染是宫颈癌的主要致病原因。有关HPV持续感染的临床转归的相关研究中显示,HPV感染者平均感染期限为8个月,80%-90%的感染者在一年之内被清除,呈持续感染达两年以上的病例仅有10%左右。研究认为,从HPV感染进展为宫颈癌的过程十分漫长,大致过程为:HPV持续感染2-5年可能发生低级别病变,再继续感染4-5年可能进展为高级别病变,再继续感染9-10年才最终可能发展为宫颈癌。可见HPV感染导致宫颈癌是一个十分漫长的过程,如果能在期间的任何一个时间段发现并终结进展,就能够避免不幸的发生。
(2)宫颈癌及癌前病变的三阶梯诊断
第一步为TCT+HPV,是宫颈癌及癌前病变筛查和诊断的线索,第二步是阴道镜检查+活检,第三步是组织病理诊断,最终宫颈癌确诊的依据就是宫颈活检病理学诊断。
总之,接触性出血是常见的临床症状,所谓“珍爱生命,向阳花开”,希望大家重视临床症状和体征,注重健康查体。
山东大学齐鲁医院张友忠教授点评:山东大学齐鲁医院王丽丽医生分享的病例非常典型,希望临床医生吸取其中的经验、教训,重视临床症状和体征。
二、宫颈管搔刮术(ECC)
山东大学齐鲁医院刘洪丽汇报
1、病例分享
病例一
患者,41岁,主因“查体发现HPV持续感染2年”就诊。询问病史,患者否认接触性出血,LMP:2021.9.28,G2P2,体外射精避孕。2020年2月于外院查体,首次发现,TCT(-),HPV示33、56型(+),未予以处理,2022年3月于外院再次查TCT示ASC-H,HPV示33、56型(+)。为进一步诊治,遂于我院就诊。行阴道镜检查,见宫颈外口处薄白上皮,阴道镜拟诊为LSIL(TZ-2),给予宫颈多点取活检(1、6、9点)+ECC检查。宫颈活检病理结果示:(宫颈1、6、9点)慢性宫颈炎伴腺体鳞状上皮化生,局灶LSIL/CINⅠ,P16(局灶+),(宫颈管组织)HSIL/CINⅢ累腺,P16(+)。
随后结合患者年龄和意愿,无生育要求,行CKC,术后病理为:(锥切宫颈)HSIL/CINⅢ累腺,各切缘未查见病变。
该病例中,患者为41岁、未绝经女性,细胞学ASC-H,HPV持续感染2年(HPV33、56+),ⅠⅠ型转化区,阴道镜检查宫颈病变较轻(LSIL),细胞学病变较重(ASC-H),患者阴道镜病变低于细胞学病变,故宫颈活检同时给予ECC,通过ECC最终发现了宫颈管内的严重宫颈病变,即宫颈活检示局灶CINⅠ,ECC示CINⅢ累腺,避免了漏诊的发生。
病例二
患者,55岁,自然绝经5年,G8P2,IUD避孕(3年前已取出)。主因“HPV持续感染6年,接触性出血1个月”就诊。6年前,患者首次于外院发现TCT(-)、HPV18型(+)、阴道镜(-),以后每年复查,HPV均提示阳性(具体不详),未查TCT,期间药物治疗,具体不详。3年前,患者于外院行宫颈多点活检,提示慢性炎,未行ECC。2021年11月于我院就诊,查TCT(-),HPV18、53型(+)。为进一步诊治,行阴道镜检查,见宫颈光滑,未见醋白上皮,阴道镜拟诊“宫颈未见异常(TZ-3)”,同时给予ECC检查。ECC病理示:(宫颈管)少量破碎的宫颈腺体,另见片状HSIL/CIN2,P16(+)。
随后行LEEP术,术后病理显示:(锥切宫颈浅层)HSIL/CIN2,各切缘未查见病变,(锥切宫颈深层)宫颈粘膜慢性炎,未查见病变。
该病例中,患者为55岁、绝经后女性,HPV持续感染6年(HPV18+),TCT(-)和阴道镜(-),但考虑到患者的HPV持续感染时间较长、HPV18+的致病能力强、Ⅲ型转化区等因素,行ECC,并成功检测出宫颈管内的高级别病变CIN2,说明TCT有一定的漏诊率。
病例三
患者,58岁,绝经6年,G4P1,未避孕。主因“查体发现HPV16感染半个月”就诊,否认接触性出血。2022年3月,外院查TCT(-),HPV示16型(+),阴道镜检查(-),宫颈多点活检示慢性炎,ECC示宫颈管内至少为原位腺癌,不除外浸润。为进一步诊治来我院就诊。我院阴道镜检查见宫颈萎缩,宫颈未见醋白上皮,阴道镜拟诊“未见异常(TZ-3)”,本院病理会诊提示(颈管)腺癌,HPV相关型。
随后结合妇科双合诊检查,以宫颈癌ⅠB1期收住院手术治疗:经腹广泛子宫+双附件切除+盆腔淋巴结+腹主动脉旁淋巴结清扫术。
术后病理:(宫颈)高分化腺癌,HPV相关型,SILVA分型:B型,切面积约0.8×0.3cm,侵及宫颈管深度约1/3,未查见明确脉管内癌栓,肿瘤累及宫体下段间质(<1/3),阴道壁断端及左、右宫旁组织未查见癌;子宫平滑肌瘤,1枚,直径约0.2cm,萎缩的子宫内膜;(双侧附件)卵巢及输卵管组织;左盆腔淋巴结15枚(0/15)、右盆腔淋巴结11枚(0/11)、腹主动脉旁淋巴结5枚(0/5)及骶前淋巴结4枚(0/4)均未查见转移癌。免疫组化:P16(+),ER(-),PR(-),CEA(-),Vimentin(-)。
该病例中,患者为58岁、绝经后女性,TCT(-)和阴道镜(-),虽然首次发现HPV16+,阴道镜检查TZ-3,但是通过ECC发现了宫颈腺癌。
2、病例延伸——ECC
以上3个病例,充分体现了宫颈管搔刮术(ECC)对于诊断位于宫颈深部的宫颈病变的重要性。
ECC的定义:宫颈管搔刮术,简称ECC,是指对宫颈组织学内口和解剖学外口(宫颈外口)之间的宫颈管内膜组织进行搔刮的方法。最早是分段诊刮的一部分,主要用于判断子宫内膜癌的病变范围,近年来随着阴道镜检查的发展,ECC成为阴道镜检查的重要组成部分,有助于明确宫颈管内病变。
ECC的指征:①细胞学多次阳性,阴道镜检查阴性或不满意或阴道镜下宫颈活检阴性;②细胞学检查提示腺上皮病变,无论阴道镜检查是否异常;③细胞学为高级别病变(≥HSIL),应该宫颈活检+ECC;④阴道镜下病变累及宫颈管;⑤临床可疑内生型宫颈癌。
ECC的注意事项:①注意ECC的深度和力度,一般不超过2-3cm深;②绝经后患者刮出组织较少,可将放在滤纸上固定行病理学检查,或将刮出物放入液基细胞保存液中进行细胞学涂片检查;③妊娠期女性禁止行ECC。
综上所述,TCT有一定假阴性,易漏诊宫颈管病变,ECC是阴道镜检查的重要组成部分;有助于发现宫颈管内的病变;由于绝经后女性的转化区多数内移,是TZ-3,临床上要重视绝经后女性的ECC;多对于持续性HRHPV感染,尤其是16、18亚型,无论转化区类型和阴道镜所见是否异常,建议ECC,避免漏诊病变。
山东大学齐鲁医院张友忠教授点评:山东大学齐鲁医院刘洪丽医生结合临床病例,对ECC在临床上应用进行重点阐述,增进了大家对ECC的认识,“对于那些细胞学检查病变较重、而阴道镜检查病变不明显或阴道镜检查不满意如TZ-3,特别是绝经后女性应该进行ECC”。
三、腺上皮病变
山东大学齐鲁医院徐颖汇报
1、病例分享
在临床实际工作中,很难通过阴道镜检查准确的诊断宫颈腺上皮病变或宫颈腺癌,且宫颈腺癌好发于年轻女性,病情进展相对较快,预后差,若能通过阴道镜等检查做出早期诊断是十分重要的。
关于腺上皮病变在阴道镜检查的现状:腺上皮病变在阴道镜下缺乏典型特征性表现,没有一个确定的和广为接受的腺上皮病变的诊断标准,但可通过蛛丝马迹发现腺上皮病变可能,但需要高水平的训练和技能,需要阴道镜医生在临床工作中不断的积累和观察。腺上皮病变容易与鳞状上皮内病变共存,多数宫颈的原位腺癌(AIS)或早期腺癌是在鳞状上皮内病变活检或切除时偶然发现的。
病例一
患者,42岁,2021年12月27日门诊就诊。患者于外院检查发现,TCT示NILM,HPV示18、42型(+),否认接触性出血,月经规律,LMP2021-12-28,G5L2,为进一步诊治,来我院就诊。阴道镜检查示宫颈3点见厚白上皮,向颈管内延伸,阴道镜印象“HSIL”,同时取宫颈3点组织+ECC送病理检查。
活检病理示:(宫颈)鳞状上皮高级别上皮内病变(HSIL,CINⅡ级)及个别腺体高级别上皮内病变,(宫颈管)粘液出血中查见宫颈粘膜腺体及少量增生的鳞状上皮,免疫组化P16(+)。
遂于2022-01-04行宫颈冷刀锥切术(CKC)手术,锥切术后病理示:鳞状上皮高级别上皮内病变(HSIL,CINⅢ级)并累及腺体;另查见宫颈腺癌,HPV相关型,考虑Silva分型,B型;浸润最深层4mm,距深部切缘最近处约5mm,各手术切缘未查见病变。为进一步治疗,于2022-01-12行子宫+双输卵管+左右侧髂总淋巴结+左右髂血管淋巴结+左右闭孔淋巴结切除术,术后病理示:宫颈锥切术后标本,宫颈粘膜急慢性炎,未查见明确鳞状上皮病变,各处淋巴结均为阴性。
回顾该病例,在阴道镜检查时,虽然无法明确诊断宫颈腺癌,但异型血管、腺体白环、大量粘液等,对早期腺癌的诊断有一定的提示作用。
病例二
患者,25岁,2021-09-23门诊就诊。患者于外院检查发现,TCT示NILM,HPV示18型(+),否认接触性出血,月经规律,LMP2021-09-09,G2L1,为进一步诊治,来我院就诊。阴道镜检查示宫颈大转化区,局灶见薄白上皮,宫颈口见直径约0.5cm息肉样赘生物,阴道镜印象“LSIL”,同时取宫颈3、6、7、12点组织+宫颈赘生物送病理检查。
活检病理示:慢性宫颈炎伴鳞状上皮化生,局灶宫颈腺体呈原位腺癌,宫颈息肉。
进一步行宫颈锥切术,术后病理示:(宫颈锥切标本)急慢性宫颈炎伴腺体鳞状上皮化生。
回顾该病例,在阴道镜检查时,在宫颈大转化区见腺体粘液,7点处见柱状上皮区域局灶见厚白上皮,并腺体白环,放大图像后,还可在其他部位见到柱状上皮绒毛顶端致密醋白,这些蛛丝马迹也提示我们该患者可能有宫颈腺体病变可能。
病例三
患者,28岁,2021-12-07门诊就诊。患者于外院检查发现,TCT示少量非典型细胞,HPV示16型(+),否认接触性出血,月经规律,LMP2021-11-26,G4L2,为进一步诊治,来我院就诊。阴道镜检查示宫颈大转化区,充血,局灶见厚白上皮,阴道镜下活检病理诊断为“宫颈原位腺癌”,我院病理会诊为“宫颈原位腺癌”。
进一步行宫颈锥切术,术后病理示:(锥切宫颈)宫颈腺癌(中分化),HPV相关型,Silva分型,B型,浸润深度约3mm,局灶鳞状上皮呈高级别鳞状上皮内病变(HSIL/CINⅡ级),切缘未查见病变。
回顾该病例,在阴道镜检查时,在宫颈后唇4点处见柱状上皮区域局灶见厚白上皮,白色小岛样。
2、病例延伸——Silva分型
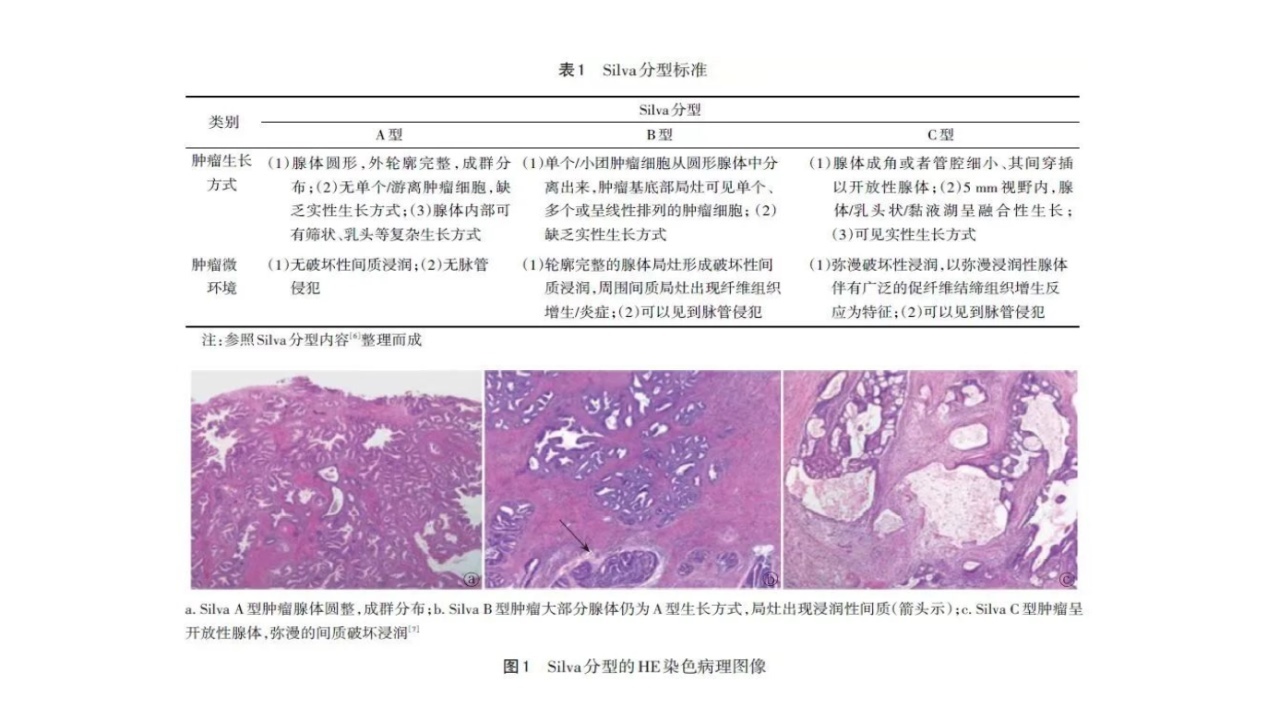
对于A型患者,若锥切切缘阴性,可保守治疗,对于B型和C型患者,预后较差,按照标准宫颈癌手术治疗,但对于年轻有生育要求的患者,应个体化选择治疗方案,严密随访。
综上所述,阴道镜下的蛛丝马迹有助于发现腺上皮病变:腺体开口和腺体白环;柱状上皮区域出现白色斑块,与鳞柱交界不相连;出现乳头状结构或丝状结构、卷须样、树根样及字码样的异型血管。细胞学检查在宫颈腺癌筛查中不尽人意,HPV检测的敏感度高于细胞学,细胞学联合高危型HPV筛查检测可提高筛查的敏感度。宫颈腺癌Silva分型,有助于指导临床医生对患者行进一步治疗,在临床实践中有重要的参考价值。
山东大学齐鲁医院张友忠教授点评:宫颈腺上皮病变的早期诊断是临床上较为棘手的难题,无论是细胞学还是阴道镜、甚至组织病理学,对该病的诊断都存有困难。山东大学齐鲁医院徐颖医生分享的病例对宫颈腺上皮病变的阴道镜表现和宫颈腺癌Silva病理分型及治疗给予具体阐述,对临床实践具有重要指导意义。
总结
宫颈癌是女性最常见的妇科恶性肿瘤,全球范围内每年超过26万女性死于宫颈癌,近年来在我国妇科恶性肿瘤中发病率最高,已经成为威胁中国妇女健康的第一杀手。因此应当加强科普宣教,提高公众的健康意识,定期查体,早期发现,同时临床医生要重视临床症状及体征,合理应用阴道镜及ECC等辅助检查手段,提升个人诊治水平,有效防治宫颈癌。
[声明:本网站所有内容,凡未注明来源为“转载”,版权均归巢内网所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:巢内网”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们]
精彩回放

致辞
张友忠教授致辞
